Clear Sky Science · es
PDHA1 asociado a la cuproptosis promueve la progresión del sarcoma y la respuesta a la inmunoterapia vía el eje E2F1–PD-L1: un estudio de validación multi-ómica y clínica
Por qué importa esta investigación
Los sarcomas son cánceres raros pero agresivos que con frecuencia resisten los tratamientos inmunológicos modernos. Muchos pacientes con enfermedad avanzada agotan las opciones estándar como cirugía, quimioterapia y radioterapia, y aun así presentan una supervivencia deficiente. Este estudio explora un interruptor metabólico oculto dentro de las células de sarcoma que parece tanto alimentar el crecimiento tumoral como moldear la respuesta del sistema inmune. Comprender este interruptor podría abrir nuevas vías para predecir qué pacientes se benefician de la inmunoterapia y para diseñar tratamientos combinados más inteligentes.
Un motor oculto dentro de las células cancerosas
En el centro de la historia está PDHA1, una proteína que actúa como una puerta clave entre la descomposición de azúcares y el principal ciclo energético de la célula en las mitocondrias. Los autores analizaron grandes bases de datos de cáncer y muestras clínicas y hallaron que los sarcomas presentan sistemáticamente niveles más altos de PDHA1 que los tejidos normales. Los pacientes cuyos tumores mostraban más PDHA1 tendieron a vivir menos tiempo, independientemente de la edad, el sexo u otros factores clínicos. Al combinar los niveles de PDHA1 con información clínica estándar, el equipo construyó una herramienta de predicción que estimó la supervivencia a uno, tres y cinco años con mayor precisión que las medidas tradicionales por sí solas.
Cómo el metabolismo moldea el vecindario tumoral
Más allá de simplemente impulsar el crecimiento, PDHA1 pareció remodelar el entorno del tumor: la mezcla de células inmunes y células de soporte que rodean el cáncer. Mediante métodos computacionales que infieren tipos de células inmunes a partir de ARN tumoral en conjunto, así como secuenciación de célula única de células inmunes individuales, los autores mostraron que PDHA1 está activo no solo en las células tumorales sino también en muchas poblaciones inmunes, especialmente en células T y células mieloides. Los sarcomas con alta expresión de PDHA1 tendían a mostrar signos de un estado “excluido inmunológicamente”: menos células T citotóxicas útiles en el interior profundo del tumor, más señales de estroma rígido y fibrótico, y patrones que sugieren que las células inmunes se mantienen en los márgenes en lugar de poder atacar.
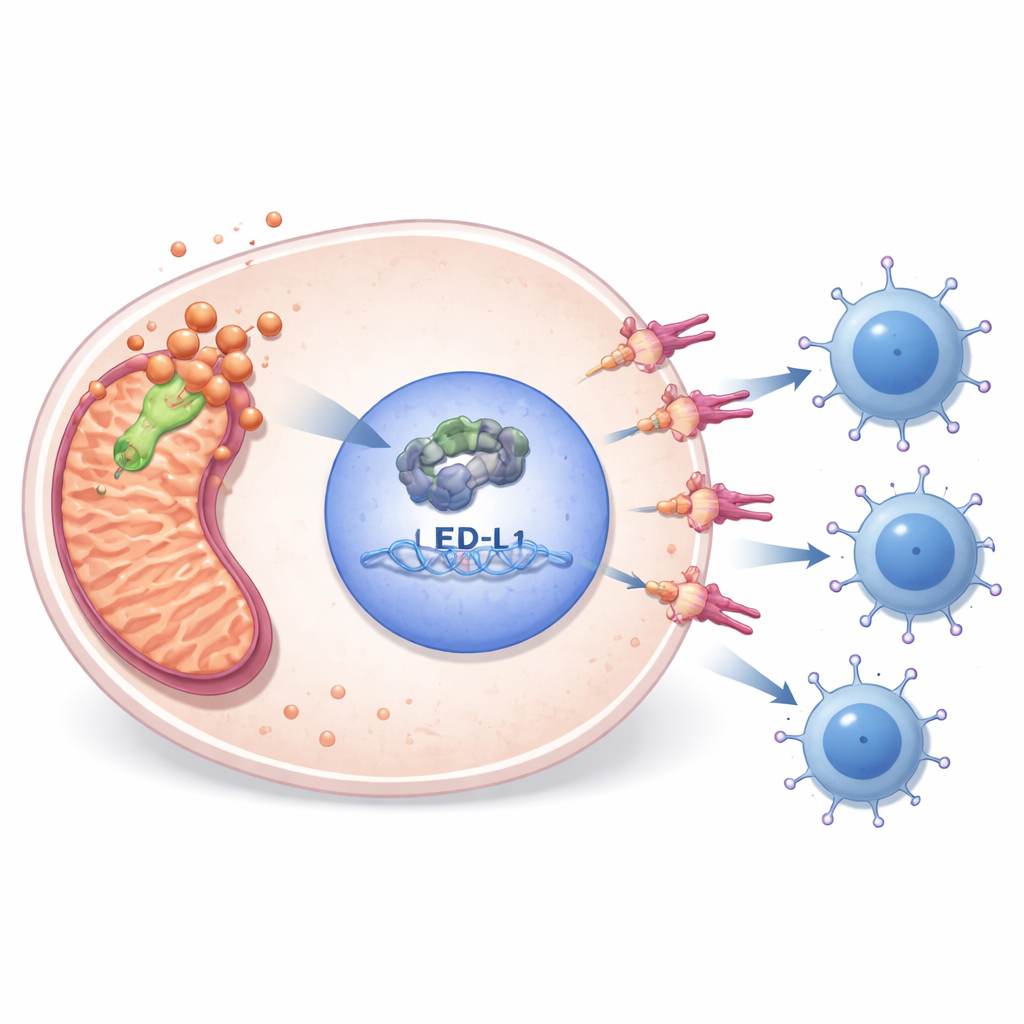
Una cadena molecular que bloquea el ataque inmunitario
Experimentos de laboratorio revelaron cómo PDHA1 conecta el metabolismo con el escape inmunitario. Cuando los investigadores redujeron los niveles de PDHA1 en líneas celulares de sarcoma, las células se dividieron menos, migraron menos, formaron menos colonias y sufrieron más muerte celular programada. Al mismo tiempo, los niveles de E2F1—un regulador nuclear de genes implicados en la división celular—y de PD-L1—un “freno” inmune en la superficie de las células tumorales—ambos descendieron. Al examinar datos públicos de unión al ADN y realizar experimentos dirigidos, el equipo demostró que E2F1 se une directamente a la región de control del gen PD-L1 y lo activa. Restaurar E2F1 en células deficientes en PDHA1 recuperó PD-L1 y rescató parcialmente la supervivencia celular, situando a PDHA1 aguas arriba de una cadena E2F1–PD-L1 que ayuda a los tumores a ocultarse de las células T.
Muerte celular ligada al cobre y oportunidades farmacológicas
PDHA1 también está ligado a una forma de muerte celular recientemente descrita, desencadenada por el cobre, llamada cuproptosis. El estudio mostró que bloquear la disponibilidad de cobre con un fármaco redujo una proteína mitocondrial lipoilada vinculada a esta vía y atenuó la cadena PDHA1–E2F1–PD-L1, especialmente cuando se combinó con la reducción de PDHA1. Análisis genómicos y epigenéticos sugirieron que la alta expresión de PDHA1 con frecuencia coincide con cambios en el ADN, baja metilación del gen PDHA1 y patrones de modificación del ARN asociados con tumores más agresivos. Bases de datos de cribado farmacológico y ensayos celulares apuntaron a varios medicamentos—como el agente metabólico fenformina y un inhibidor de la vía de E2F1— a los que los sarcomas con PDHA1 activa podrían ser particularmente sensibles, lo que sugiere combinaciones racionales con inhibidores de puntos de control inmunitario.
Convertir un mal pronóstico en una guía de tratamiento
En modelos animales y biopsias de pacientes, los tumores con alta PDHA1 eran más grandes, más proliferativos, ricos en PD-L1 y con menor infiltración de células T CD8⁺ citotóxicas. Sin embargo, esos mismos tumores de alta PDHA1 también mostraron características—como mayor carga mutacional y señales de puntos de control más fuertes—que a menudo se asocian con mejores respuestas a fármacos que bloquean PD-1 o PD-L1. En una pequeña cohorte clínica de pacientes con sarcoma avanzado tratados con esa inmunoterapia, los pacientes con alta PDHA1 tuvieron más probabilidades de beneficiarse. Para un lector no especialista, la conclusión es que PDHA1 actúa tanto como un pedal de aceleración para el crecimiento del sarcoma como un escudo contra el ataque inmune, pero este mismo comportamiento puede hacer que estos tumores sean más vulnerables una vez que se aplican los frenos adecuados. Medir y dirigirse a PDHA1 podría, por tanto, ayudar a identificar pacientes de alto riesgo, guiar el uso de inmunoterapia e inspirar nuevas combinaciones metabólico-inmunes para sarcomas resistentes.
Cita: Qin, H., Qi, T., Yao, N. et al. Cuproptosis-associated PDHA1 promotes sarcoma progression and immunotherapy responsiveness via the E2F1–PD-L1 axis: a multi-omics and clinical validation study. npj Precis. Onc. 10, 156 (2026). https://doi.org/10.1038/s41698-026-01298-0
Palabras clave: inmunoterapia del sarcoma, metabolismo del cáncer, PDHA1, bloqueo de puntos de control inmunitario, microambiente tumoral