Clear Sky Science · tr
Perivasküler mezenkimal hücreler, ST2+ onarıcı makrofajları yönlendirerek farelerde endovasküler hasar kaynaklı neointimal hipertrofiyi teşvik eder
Hasarlı atardamarları düzeltmenin ters tepki vermesi
Doktorlar tıkalı kalp atardamarlarını küçük metal stentlerle açtıklarında, kan akışını yeniden sağlayarak hayat kurtarırlar. Ancak birçok hastada, tedavi edilen damar zamanla yeniden daralır çünkü damar duvarındaki hücreler aşırı bir şekilde yeniden büyür. Bu fare çalışması, bu sorunun arkasındaki kilit soruyu soruyor: iyileşmenin sorunsuz kalıp kalmayacağına ya da damarı yeniden tıkayabilecek zararlı aşırı büyümeye yol verip vermeyeceğine hangi arter içi hücreler karar veriyor?
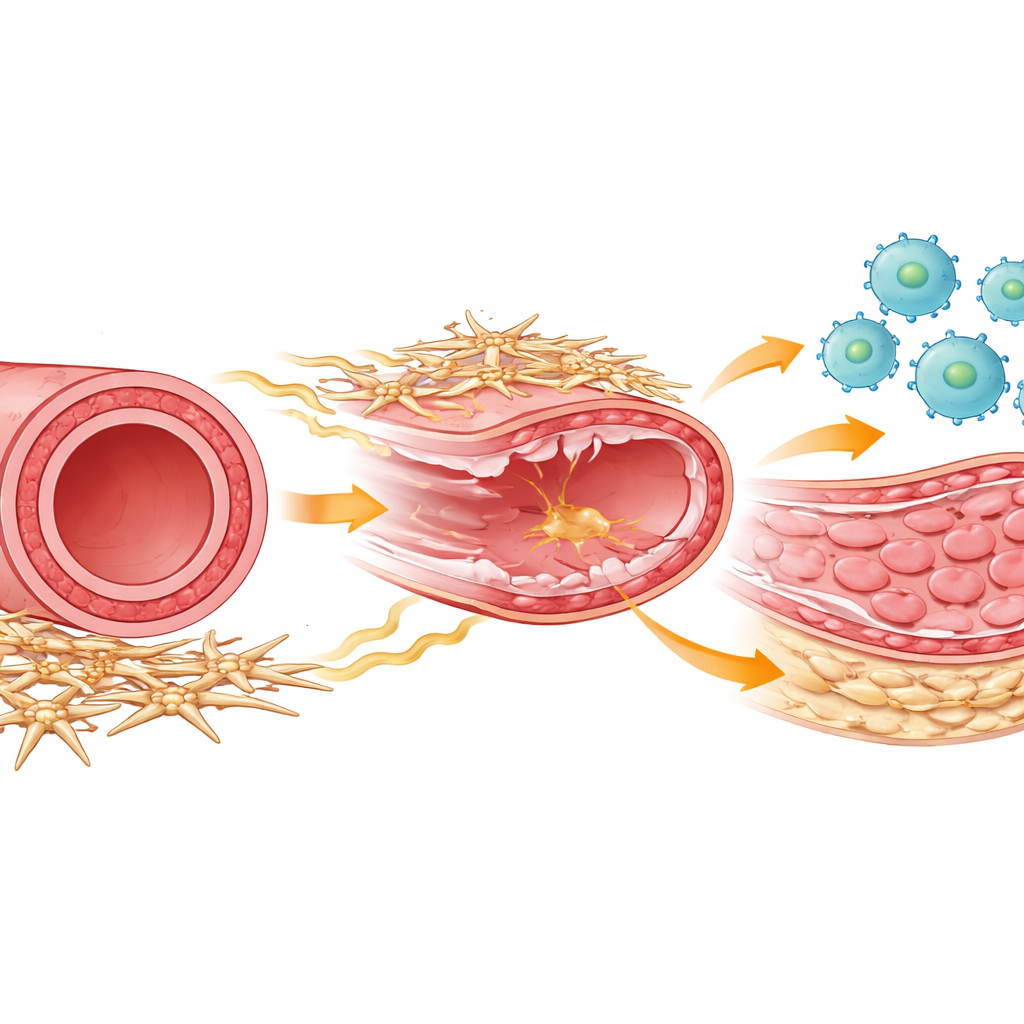
Arteriyel iyileşmedeki aktörler
Her arterin içinde, hasarı onarmak için birlikte çalışan birkaç hücre türü bulunur. Makrofaj adı verilen bağışıklık hücreleri yaralanma sonrası döküntüleri temizlemek ve iyileşmeyi koordine etmek için hızla gelir. Düz kas hücreleri, çoğalmaya başlarsa damarı kalınlaştırıp daraltabilecek kaslı orta tabakayı oluşturur. Arterin dışında sarılı daha az bilinen bir destek hücre grubu vardır; genellikle mezenkimal veya stromal hücreler olarak adlandırılan bu hücreler damar yapısını korumaya yardımcı olur ve çevre hücrelerle kimyasal iletişim kurar. Yazarlar, bir stent yerleştirilmesiyle oluşan kazıma yaralanmasını taklit eden bir fare modeli kullandı ve güçlü tek hücreli gen okuma yöntemleri ile ayrıntılı hücre profilleme kullanarak bu hücre tiplerinin zaman içinde nasıl davrandığını izlediler.
İlk müdahalecilerden onarım ekibine
Arteriyel hasarın hemen ardından bağışıklık hücreleri damar duvarına aktı ve birkaç gün içinde zirveye ulaştı. Bu erken aşamada, çoğu makrofaj tehlike sinyalleriyle mücadele etmeye uygun klasik bir "iltihabi" profil gösterdi. Ancak yaklaşık bir hafta sonra farklı bir makrofaj kişiliği öne çıktı: doku onarımına ve düz kas büyümesini teşvik etmeye ayarlı onarıcı bir tip. Araştırmacılar, yüzey belirteçleri ve zamanlamayı kullanarak bu grupları ayırabildi ve hem iltihabi hem de onarıcı makrofajların büyük ölçüde kandaki dolaşımdan gelen monositlerden kaynaklandığını gösterdi. Deneysel olarak geç, onarıcı dönemde makrofajları ortadan kaldırdıklarında düz kas hücresi bölünmesi keskin şekilde azaldı ve anormal iç tabaka yani neointima oluşmadı; bu da bu geç gelen onarım odaklı makrofajların damarın yeniden tıkanmasına yol açan kalınlaşma için gerekli olduğunu kanıtladı.
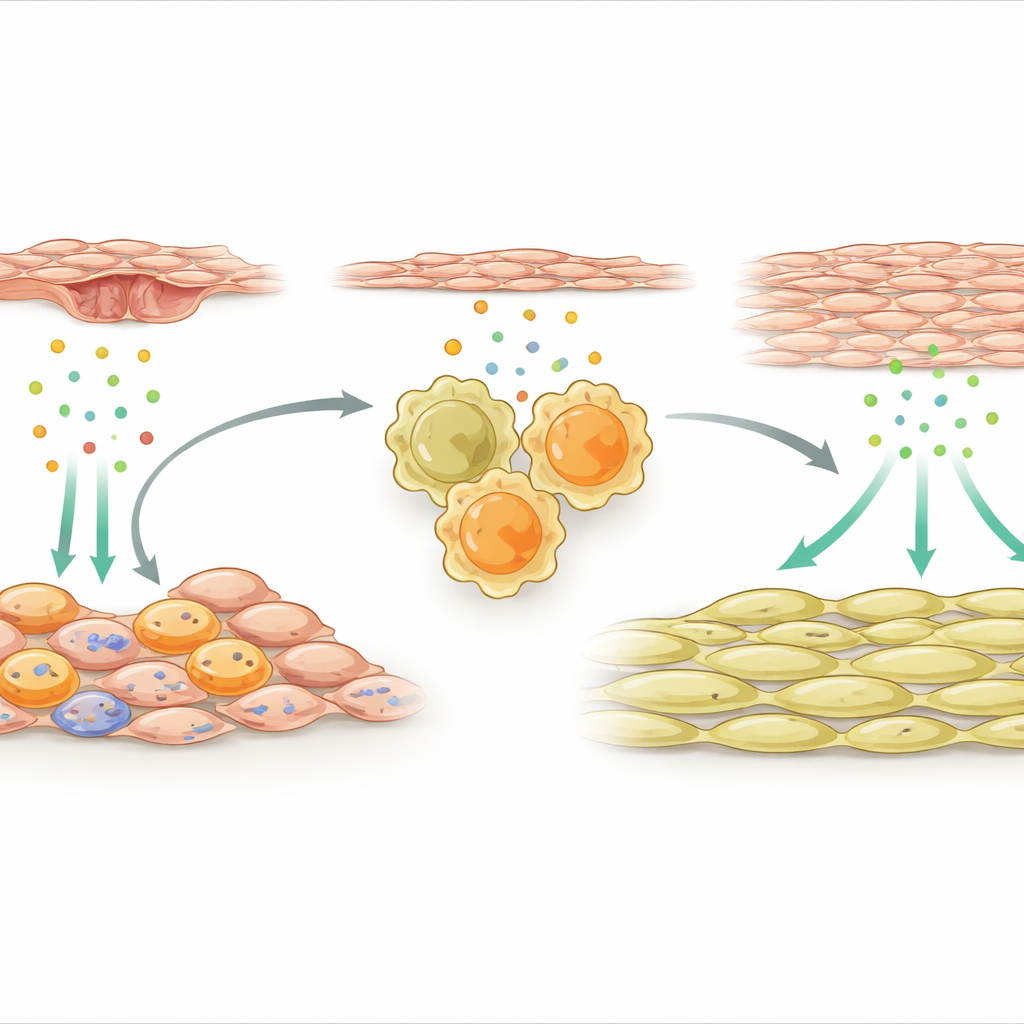
Onarıcı makrofajları etkinleştiren destek hücreler
Ekip daha sonra arterin etrafını saran dış destek hücrelerine döndü. Hasarın ardından bu mezenkimal hücrelerin özel bir alt kümesi yüksek derecede aktif hale geldi ve birçok bağışıklıkla ilgili gen ifade etmeye başladı. Bir sinyal öne çıktı: hasarlı veya stres altındaki dokular tarafından salınan bir alarm molekülü olan IL-33. IL-33 üreten bu destek hücreleri damar duvarında makrofajların yakınında kümelendi. Araştırmacılar, arterin iç astarı olan endotel hücrelerinden salınan faktörlerin mezenkimal hücrelerde NFκB adlı moleküler bir anahtarı etkinleştirdiğini ve bunun da IL-33 üretimini artırdığını gösterdi. Hem farelerde hem de stent ilişkili yeniden daralma yaşayan insan hastalarda IL-33 düzeyleri yükselmişti; bu da bu yolun klinik olarak ilgili olduğunu düşündürüyor.
Damar kalınlaşmasına yol açan kimyasal zincirleme reaksiyon
IL-33, bağışıklık hücreleri üzerindeki ST2 olarak bilinen bir reseptöre bağlanarak etkisini gösterir. Çalışma, arteriyel hasarın ardından duvardaki birçok onarıcı makrofajın bu reseptörü taşıdığını buldu. Dış destek hücrelerinden gelen IL-33, ST2-pozitif makrofajları uyardığında, onları güçlü bir onarım-odaklı moda itti ve bu makrofajların başka bir protein olan osteopontini salgılamasına neden oldu. Osteopontin daha sonra doğrudan düz kas hücreleri üzerinde etki ederek onların çoğalmasını ve arterin iç kısmında birikmesini, böylece kan akış kanalını daraltan kalınlaşmış bir tabaka oluşturmasını sağladı. Araştırmacılar IL-33'ü özel olarak mezenkimal hücrelerden sildiklerinde, makrofajlardan ST2'yi kaldırdıklarında veya yerel bir hidrojelde paketlenmiş gen-susturucu moleküllerle osteopontini bloke ettiklerinde düz kas büyümesi kısıtlandı ve arter daha açık kaldı.
Stentlerin açık kalması için yeni fikirler
Uzman olmayanlar için merkezi mesaj şudur: stent sonrası zararlı yeniden daralma yalnızca düz kas hücrelerinin kendi başına kötü davranması değildir. Bunun yerine, bu durum dış damar destek hücreleri ile belirli bir “onarım” makrofaj alt kümesi arasındaki bir konuşma tarafından orkestre edilir. Yaralanma destek hücrelerini IL-33 salmaya tetikler, bu da ST2-pozitif makrofajları aktive eder; onlar da düz kas büyümesini aşırı uyararak osteopontin salgılar. Bu IL-33–ST2–osteopontin zincirini hasar bölgesinde yerel olarak kesmek farelerde aşırı kalınlaşmayı önledi. Bu, ileride stentlerin iyileşmeyi kaba bir şekilde baskılamak yerine ince ayarlayan akıllı jeller veya kaplamalarla eşleştirilerek damarların yeniden kapanmadan kendilerini onarmalarına yardımcı olma olanağını düşündürüyor.
Atıf: Ping, Y., Qin, Z., Huang, X. et al. Perivascular mesenchymal cells instruct ST2+ reparative macrophages to promote endovascular injury-induced neointimal hyperplasia in mice. Nat Commun 17, 3635 (2026). https://doi.org/10.1038/s41467-026-68587-x
Anahtar kelimeler: vasküler onarım, makrofajlar, IL-33 sinyallemesi, restenoz, düz kas hücreleri