Clear Sky Science · pt
Radioterapia em baixa dose sinergiza com bloqueio de PD-1 para alcançar sobrevida duradoura em CPNM avançado por meio da programação antitumoral de neutrófilos
Transformando os primeiros socorristas do corpo contra o câncer de pulmão
A maioria das pessoas pensa na radiação e na imunoterapia como armas separadas contra o câncer. Este estudo mostra como ajustar cuidadosamente as doses de radiação e combiná‑las com um medicamento imunoterápico popular pode reprogramar um aliado surpreendente — os neutrófilos, um tipo de glóbulo branco — para ajudar pacientes com câncer de pulmão avançado a viver muito mais tempo.
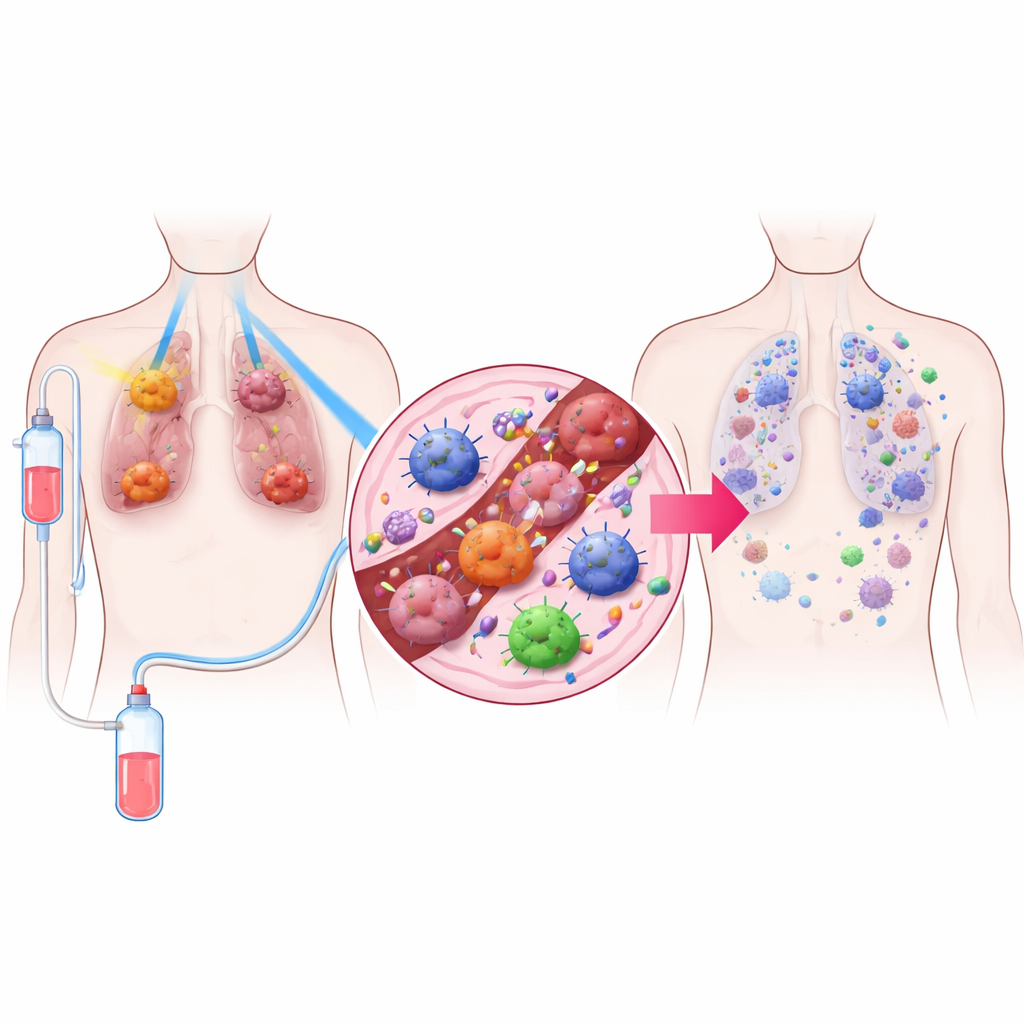
Uma estratégia de tratamento em três partes
Os pesquisadores desenharam um tratamento que chamam TRIDENT, que combina três elementos. Primeiro, tumores pulmonares grandes recebem doses muito baixas de radiação, fracas demais para matar muitas células diretamente, mas capazes de alterar o comportamento do microambiente tumoral. Segundo, tumores menores são tratados com a radiação em alta dose mais familiar, usada para destruir o câncer localmente. Terceiro, os pacientes recebem um medicamento bloqueador de PD‑1, um tipo de imunoterapia que tira os freios dos linfócitos T. Ao misturar essas três partes, a equipe buscou tanto controlar tumores visíveis quanto despertar as defesas imunes do corpo por todo o organismo.
Sobrevida promissora em câncer de pulmão avançado
Em um ensaio clínico de fase I, 29 pessoas com carcinoma pulmonar de não pequenas células avançado, sem tratamento prévio e cujos tumores expressavam a proteína PD‑L1, receberam TRIDENT sem quimioterapia. Com mais de cinco anos de acompanhamento, a sobrevida global mediana foi de 51,3 meses — muito superior aos cerca de 15–23 meses observados com imunoterapia padrão isolada ou imunoterapia mais quimioterapia. Um grupo real‑mundo separado de 97 pacientes tratado com uma abordagem semelhante à TRIDENT apresentou sobrevida igualmente encorajadora. Vários pacientes permaneceram sem progressão por mais de cinco anos, sugerindo que o tratamento pode desencadear memória imune duradoura contra o câncer.
Como a radiação em baixa dose ajuda o sistema imunológico
Para entender por que essa combinação funciona, a equipe recorreu a modelos de camundongos com tumores em ambos os lados do corpo, simulando a disseminação para múltiplos sítios. Somente quando radiação de baixa dose, radiação de alta dose e bloqueio de PD‑1 foram usados em conjunto os tumores encolheram não apenas onde as doses altas foram aplicadas, mas também em locais distantes, indicando uma resposta imune sistêmica. Análises detalhadas em célula única revelaram que esse regime aumentou muito o número de neutrófilos que infiltravam esses tumores distantes. Diferentemente dos neutrófilos que costumam apoiar o tumor, essas células produziram o sinal inflamatório TNF‑α e exibiram características de estimuladores imunes profissionais, incluindo moléculas que lhes permitem apresentar fragmentos tumorais aos linfócitos T e fornecer sinais de “siga” para o ataque.
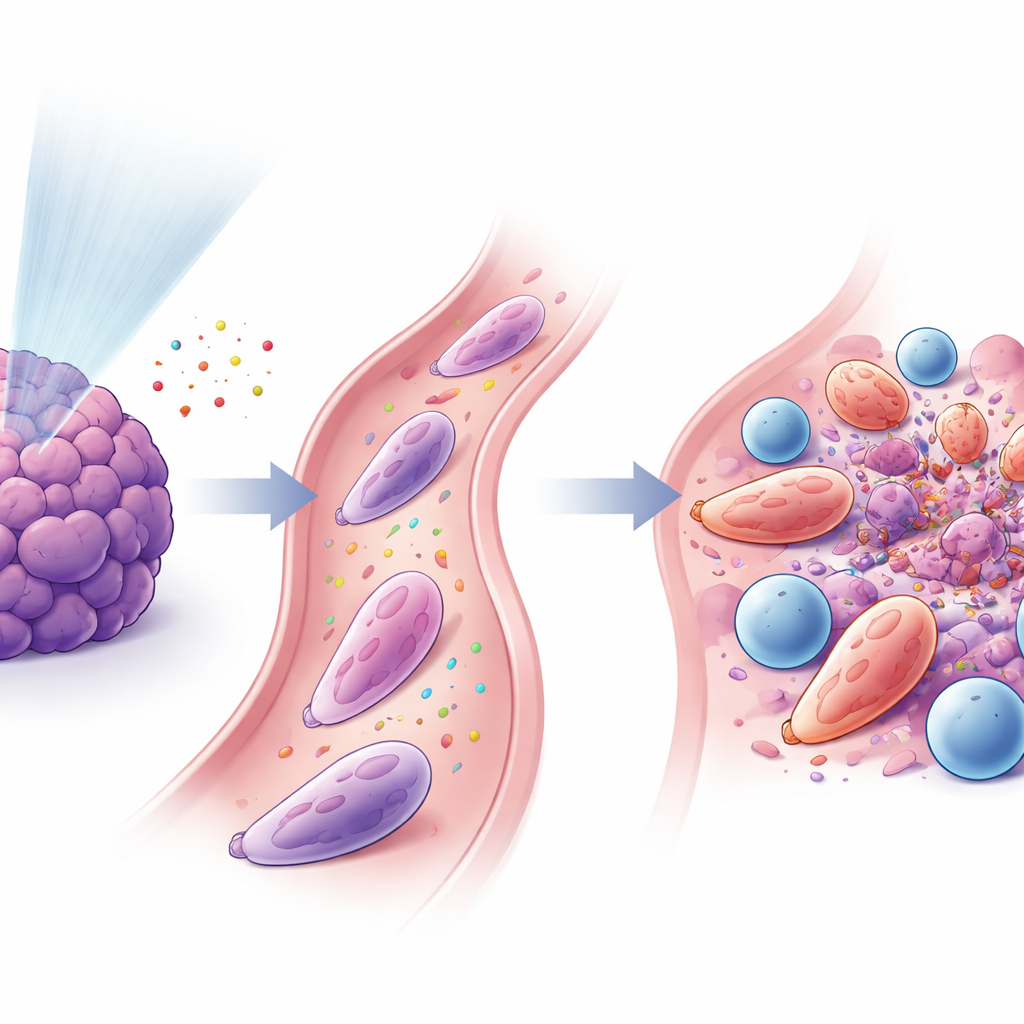
Neutrófilos e linfócitos T unem forças
O estudo constatou que esses neutrófilos reprogramados e os linfócitos T CD8+ citotóxicos estavam fortemente ligados. Sinais liberados após radiação em baixa dose atraíram neutrófilos por meio da via conhecida como CXCL–CXCR2, e outros fatores, incluindo GM‑CSF e interferon‑γ, ajudaram a convertê‑los a um estado antitumoral. Uma vez ativados, os neutrófilos expressaram proteínas adesivas de superfície (como ICAM‑1) que os conectaram aos linfócitos T (que carregam o parceiro correspondente LFA‑1), formando interfaces de contato próximo semelhantes a “sinapses imunes”. Em placas de cultura, esses neutrófilos potenciaram a ativação e a proliferação dos linfócitos T e ajudaram os T a matar células tumorais com mais eficiência. Quando os cientistas transferiram esses neutrófilos especializados para camundongos portadores de tumor, especialmente em conjunto com bloqueio de PD‑1, os tumores encolheram e a sobrevida melhorou.
Evidências a partir de tumores e sangue de pacientes
A equipe também examinou amostras tumorais de pacientes antes e depois do TRIDENT usando ferramentas avançadas de mapeamento espacial de genes. Após o tratamento, os tumores mostraram bolsões onde esses neutrófilos ricos em TNF‑α e linfócitos T CD8+ ativos se agrupavam, junto com sinais fortes relacionados ao processamento de antígenos e à ativação imune. Em múltiplos conjuntos de dados de pacientes com câncer de pulmão tratados com imunoterapia, níveis mais altos de uma assinatura gênica associada a esses neutrófilos corresponderam a maior tempo até a progressão da doença. Em um pequeno grupo observacional de pacientes recebendo radiação combinada com bloqueio de PD‑1, os respondedores apresentaram aumentos claros de neutrófilos ativados no sangue, enquanto os não respondedores não o fizeram.
O que isso significa para pessoas com câncer de pulmão
Para alguém com câncer de pulmão avançado, esses achados sugerem que como a radiação é administrada pode ser tão importante quanto a quantidade aplicada. Ao combinar pequenas doses que modulam o sistema imune em tumores grandes com radiação padrão em alta dose e bloqueio de PD‑1, o TRIDENT aparentemente transforma neutrófilos de potenciais cúmplices do tumor em parceiros poderosos dos linfócitos T. Esse trabalho em equipe neutrófilo–T está associado a controle tumoral duradouro e melhor sobrevida, tornando o TRIDENT uma estratégia promissora agora testada em ensaios randomizados maiores. O estudo também aponta os neutrófilos ativados como possíveis alvos terapêuticos futuros e como marcadores sanguíneos simples para ajudar a prever quem tem maior probabilidade de se beneficiar da radio‑imunoterapia.
Citação: Zhou, L., Liu, Y., Xing, Z. et al. Low-dose radiotherapy synergizes with PD-1 blockade to achieve durable survival in advanced NSCLC through antitumor neutrophil programming. Sig Transduct Target Ther 11, 170 (2026). https://doi.org/10.1038/s41392-026-02712-6
Palavras-chave: câncer de pulmão, radioterapia, imunoterapia, neutrófilos, bloqueio de PD-1