Clear Sky Science · fr
La radiothérapie à faible dose synergie avec le blocage de PD-1 pour obtenir une survie durable dans le CBNPC avancé grâce à la reprogrammation antitumorale des neutrophiles
Retourner les premiers intervenants de l’organisme contre le cancer du poumon
La plupart des gens considèrent la radiothérapie et l’immunothérapie comme des armes distinctes contre le cancer. Cette étude montre comment un réglage fin des doses de radiation associé à un médicament immunothérapeutique courant peut reprogrammer un allié surprenant — les neutrophiles, un type de globules blancs — pour aider les patients atteints de cancer du poumon avancé à vivre beaucoup plus longtemps.
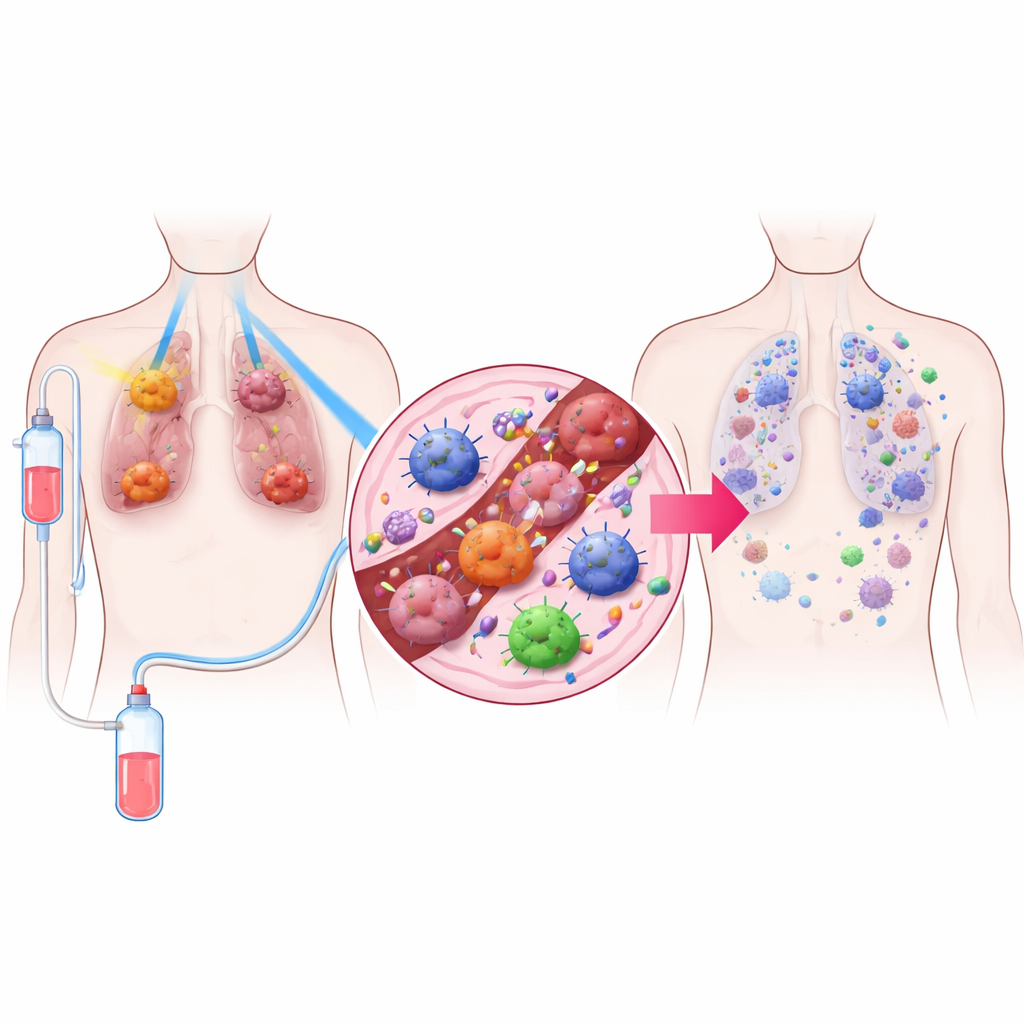
Une stratégie de traitement en trois volets
Les chercheurs ont conçu un protocole qu’ils appellent TRIDENT, qui combine trois éléments. D’abord, les grosses tumeurs pulmonaires reçoivent des très faibles doses de radiation, trop faibles pour tuer massivement les cellules mais capables de modifier le comportement du microenvironnement tumoral. Ensuite, les tumeurs plus petites sont traitées par la radiothérapie à haute dose plus familière, utilisée pour détruire localement le cancer. Enfin, les patients reçoivent un médicament bloquant PD‑1, un type d’immunothérapie qui lève les freins sur les lymphocytes T. En combinant ces trois volets, l’équipe visait à contrôler les tumeurs visibles tout en réveillant les défenses immunitaires de l’ensemble de l’organisme.
Des survies prometteuses dans le cancer du poumon avancé
Dans un essai clinique de phase I, 29 personnes atteintes d’un cancer du poumon non à petites cellules avancé, n’ayant pas reçu de traitement antérieur et dont les tumeurs exprimaient la protéine PD‑L1, ont reçu TRIDENT sans chimiothérapie. Avec plus de cinq ans de suivi, la survie globale médiane était de 51,3 mois — bien plus longtemps que les ~15–23 mois généralement observés avec l’immunothérapie standard seule ou associée à la chimiothérapie. Un groupe distinct en conditions réelles de 97 patients traités par une approche de type TRIDENT a montré des survies également encourageantes. Plusieurs patients sont restés en absence de progression pendant plus de cinq ans, ce qui suggère que le traitement peut susciter une mémoire immunitaire durable contre la tumeur.
Comment la faible dose de radiation aide le système immunitaire
Pour comprendre pourquoi cette combinaison fonctionne, l’équipe a utilisé des modèles murins avec des tumeurs des deux côtés du corps, imitant une dissémination à plusieurs sites. Ce n’est que lorsque la faible dose, la haute dose et le blocage de PD‑1 ont été appliqués ensemble que les tumeurs ont régressé non seulement aux endroits ciblés par la haute dose, mais aussi à distance, indiquant une réponse immunitaire systémique. Des analyses cellulaires à cellule unique détaillées ont révélé que ce schéma augmentait fortement le nombre de neutrophiles infiltrant ces tumeurs distantes. Contrairement aux neutrophiles habituellement au service de la tumeur, ces cellules produisaient le signal inflammatoire TNF‑α et présentaient des caractéristiques de stimulateurs immunitaires professionnels, y compris des molécules leur permettant de présenter des fragments tumoraux aux lymphocytes T et de fournir des signaux « go » pour l’attaque.
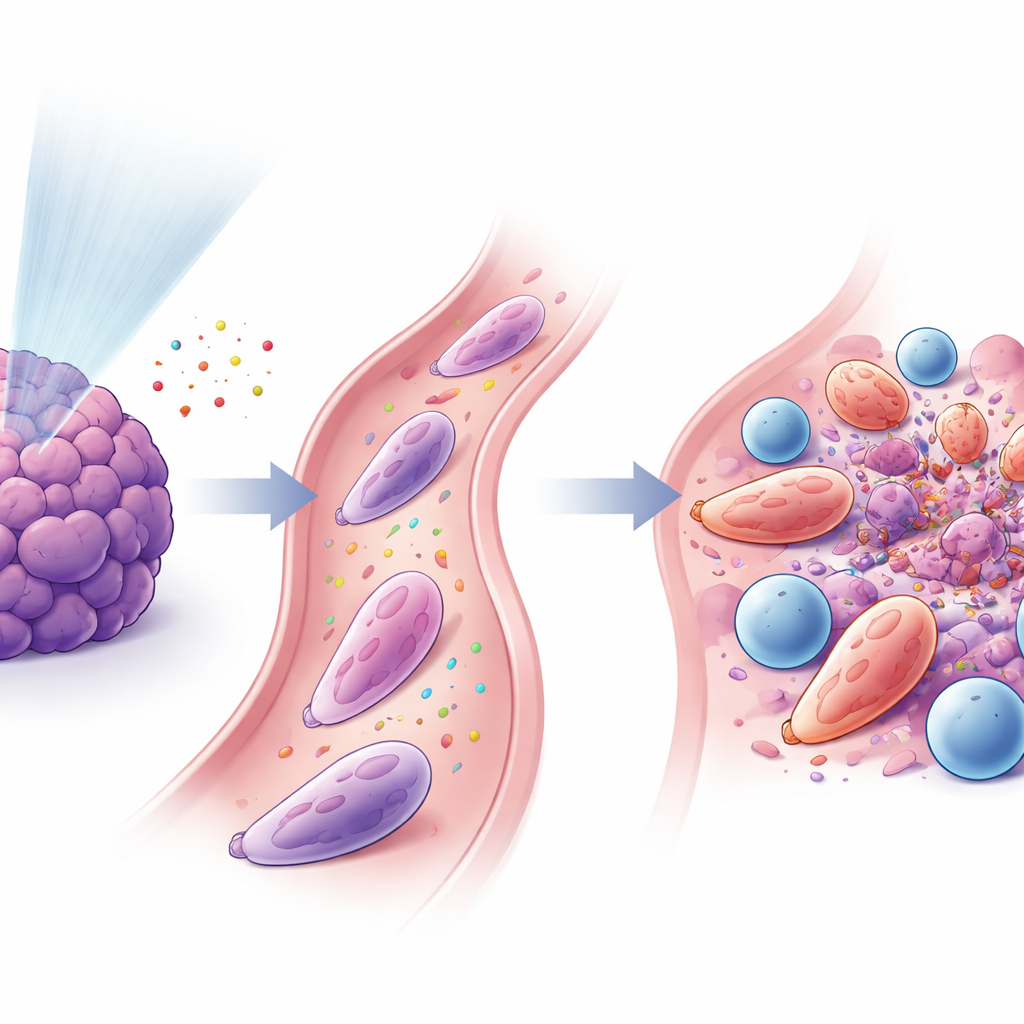
Neutrophiles et lymphocytes T unissent leurs forces
L’étude a montré que ces neutrophiles reprogrammés et les lymphocytes T CD8+ cytotoxiques étaient étroitement liés. Des signaux libérés après la faible dose de radiation ont attiré les neutrophiles via la voie CXCL–CXCR2, et d’autres facteurs, dont le GM‑CSF et l’interféron‑γ, ont contribué à les convertir en état antitumoral. Une fois activés, les neutrophiles exprimaient des protéines de surface adhésives (comme ICAM‑1) qui les liaient aux lymphocytes T (porteurs du partenaire LFA‑1), formant des interfaces de contact rapproché ressemblant à des « synapses immunitaires ». En culture, ces neutrophiles augmentaient l’activation et la prolifération des lymphocytes T et facilitaient la destruction des cellules tumorales par les T. Lorsque les scientifiques ont transféré ces neutrophiles spécialisés chez des souris porteuses de tumeurs, notamment en association avec le blocage de PD‑1, les tumeurs ont régressé et la survie s’est améliorée.
Preuves provenant des tumeurs et du sang des patients
L’équipe a également examiné des échantillons tumoraux de patients avant et après TRIDENT en utilisant des outils avancés de cartographie spatiale des gènes. Après le traitement, les tumeurs présentaient des poches où ces neutrophiles riches en TNF‑α et des lymphocytes T CD8+ actifs se regroupaient, avec des signaux forts liés au traitement des antigènes et à l’activation immunitaire. Dans plusieurs jeux de données de patients atteints de cancer du poumon traités par immunothérapie, des niveaux plus élevés d’un profil génique associé à ces neutrophiles étaient corrélés à un délai plus long avant la progression. Dans un petit groupe observationnel de patients recevant radiothérapie combinée au blocage de PD‑1, les répondeurs montraient des augmentations nettes de neutrophiles activés dans le sang, contrairement aux non‑répondeurs.
Ce que cela signifie pour les patients atteints de cancer du poumon
Pour une personne atteinte d’un cancer du poumon avancé, ces résultats suggèrent que la manière d’administrer la radiation peut être tout aussi importante que la dose. En combinant de petites doses modulant l’immunité ciblées sur les grosses tumeurs avec la radiothérapie standard à haute dose et le blocage de PD‑1, TRIDENT semble transformer les neutrophiles, d’éventuels complices de la tumeur, en partenaires puissants des lymphocytes T. Cette coopération neutrophiles–lymphocytes T est associée à un contrôle tumoral durable et à une meilleure survie, faisant de TRIDENT une stratégie prometteuse actuellement testée dans de plus grands essais randomisés. Le travail identifie aussi les neutrophiles activés comme cibles thérapeutiques potentielles futures et comme biomarqueurs sanguins simples pour prédire qui est le plus susceptible de bénéficier de la radio‑immunothérapie.
Citation: Zhou, L., Liu, Y., Xing, Z. et al. Low-dose radiotherapy synergizes with PD-1 blockade to achieve durable survival in advanced NSCLC through antitumor neutrophil programming. Sig Transduct Target Ther 11, 170 (2026). https://doi.org/10.1038/s41392-026-02712-6
Mots-clés: cancer du poumon, radiothérapie, immunothérapie, neutrophiles, blocage de PD-1