Clear Sky Science · pl
Przegląd zakresowy badań przedklinicznych i klinicznych nad rolą HMGB1 w chorobach serca
Dlaczego ten białko serca ma znaczenie
Zawały serca i niewydolność serca wciąż pozostają głównymi przyczynami zgonów, a lekarzom brakuje terapii, które naprawdę naprawiają serce. Ten artykuł bada potężne białko o nazwie HMGB1, które zachowuje się jak miecz obosieczny: w niektórych sytuacjach pomaga sercu się zregenerować, w innych podsyca szkody. Łącząc setki badań na zwierzętach i ludziach, autorzy stawiają proste, ale kluczowe pytanie: kiedy to białko jest sprzymierzeńcem, a kiedy wrogiem — i czy można je bezpiecznie celować, aby zapobiegać lub leczyć choroby serca?
Sygnał niebezpieczeństwa o dwóch twarzach
HMGB1 zwykle występuje w jądrze komórkowym, gdzie pomaga organizować DNA i wspiera podstawowe funkcje komórki. Gdy komórki serca są zestresowane lub uszkodzone — wskutek zawału, infekcji, chemioterapii czy długotrwałego nadciśnienia — HMGB1 może przemieszkać się z jądra do cytoplazmy, a w końcu zostać uwolniony poza komórkę. Tam działa jak sygnał alarmowy przyciągający komórki układu odpornościowego. Przegląd pokazuje, że ta funkcja alarmowa nie jest jednorodna: chemiczny stan „redoks” HMGB1 i jego lokalizacja wewnątrz albo na zewnątrz komórek zmieniają jego działanie. Forma całkowicie zredukowana sprzyja zwykle naprawie i migracji komórek, podczas gdy forma częściowo utleniona skłania do zapalenia i tworzenia skrzepów.
Co ujawniają badania w różnych chorobach serca
Autorzy systematycznie przeanalizowali 352 badania eksperymentalne i kliniczne obejmujące wiele schorzeń serca, w tym zawały, niewydolność serca, zapalenie mięśnia sercowego, osłabienie serca w przebiegu sepsy, uszkodzenia serca związane z cukrzycą oraz kardiomiopatię wywołaną chemioterapią. W tych zaburzeniach poziomy HMGB1 we krwi i tkance sercowej często były podwyższone i zazwyczaj korelowały ze stopniem ciężkości choroby u pacjentów lub zwierząt. Terapie poprawiające funkcję serca — w tym niektóre leki, przeciwciała i związki pochodzenia roślinnego — często wiązały się z niższymi poziomami HMGB1, co sugeruje, że nadmiar HMGB1 jest zazwyczaj markerem gorszego przebiegu choroby, a czasami jej czynnikiem sprawczym.
Kiedy HMGB1 szkodzi, a kiedy leczy
W przebiegu zawałów i ostrych zespołów wieńcowych HMGB1 jest szybko uwalniany z umierających komórek serca, a później także z komórek odpornościowych. Wyższe stężenia we krwi zwykle korelują z większym rozległością uszkodzeń serca i gorszymi wynikami. Eksperymenty polegające na podawaniu HMGB1 z zewnątrz często pogarszały uraz poprzez specyficzne receptory na powierzchni komórek uruchamiające procesy zapalne, podczas gdy blokowanie HMGB1 zmniejszało uszkodzenia. Jednak inne badania podały odwrotny wynik: zwiększenie HMGB1 w komórkach mięśnia sercowego lub podanie starannie dawkowanych porcji po zawale poprawiało gojenie, sprzyjało tworzeniu nowych naczyń i ograniczało bliznowacenie. Podobne sprzeczności pojawiły się w modelach przewlekłej niewydolności serca, gdzie jądrowy HMGB1 w komórkach serca zazwyczaj chronił przed długotrwałym stresem, podczas gdy HMGB1 poza komórką często promował szkodliwe pogrubienie i usztywnienie serca.
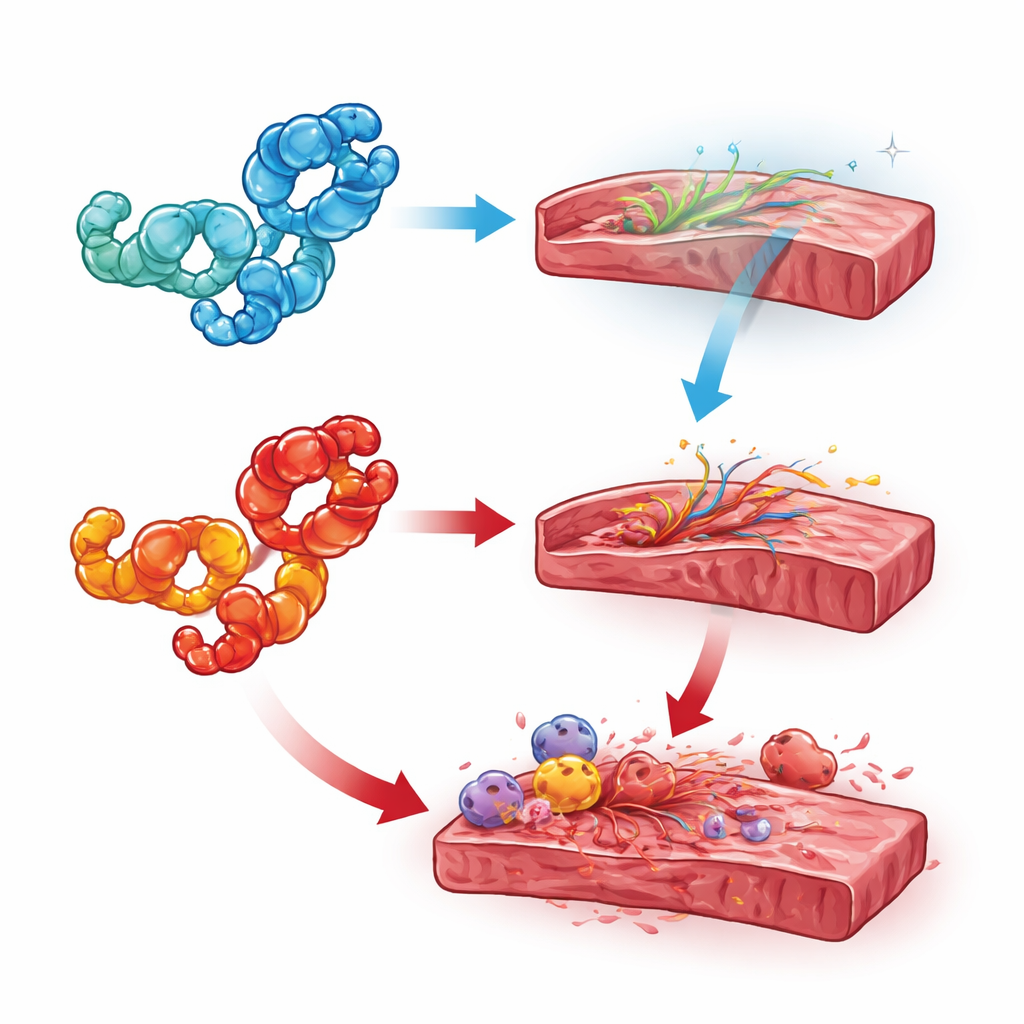
Wskazówki z chemii i lokalizacji komórkowej
Aby rozwiązać te sprzeczności, autorzy przeglądu wyróżniają dwa kluczowe czynniki: miejsce występowania HMGB1 i jego forma chemiczna. Gdy HMGB1 pozostaje w jądrze, wydaje się chronić serce poprzez wspieranie integralności DNA i zapobieganie nadmiernej śmierci komórek; usunięcie go z komórek serca lub komórek odpornościowych zwykle pogarszało wyniki. Gdy HMGB1 przemieszcza się do cytoplazmy i ulega częściowej oksydacji, może wspierać szlaki autophagii i reakcje na stres, które w nadmiarze stają się szkodliwe. Na zewnątrz komórek forma całkowicie zredukowana zwykle współdziała z naturalnymi cząsteczkami sygnalizacyjnymi, kierując komórki macierzyste i naprawcze do uszkodzonej tkanki, podczas gdy forma disiarczkowa (utleniona) wiąże się z innymi receptorami, które wywołują zapalenie, włóknienie i krzepnięcie. Choroby charakteryzujące się przewlekłym stresem metabolicznym lub zapalnym — takie jak cukrzyca, sepsa i autoimmunologiczne zapalenie mięśnia sercowego — wydają się przesuwać HMGB1 w stronę tej szkodliwej, utlenionej roli.
Co to oznacza dla przyszłych terapii
Przegląd konkluduje, że HMGB1 nie jest po prostu dobry ani zły; jego wpływ na serce zależy od stanu chemicznego, lokalizacji i kontekstu choroby. W szerokim ujęciu utrzymanie HMGB1 w jądrze i zachowanie jego formy całkowicie zredukowanej w pobliżu miejsc urazu wydaje się korzystne, podczas gdy trwałe gromadzenie utlenionego HMGB1 na zewnątrz komórek sprzyja przewlekłemu zapaleniu i bliznowaceniu. Obecne narzędzia blokujące HMGB1 nie rozróżniają jego przydatnych i szkodliwych postaci, co może wyjaśniać, dlaczego niektóre interwencje poprawiały wyniki, a inne je pogarszały. Autorzy argumentują, że nowe metody laboratoryjne pozwalające wiarygodnie odróżniać te formy we krwi i tkance oraz leki selektywnie celujące w szkodliwą, utlenioną wersję będą niezbędne, jeśli chcemy bezpiecznie wykorzystać HMGB1 jako marker diagnostyczny i cel terapeutyczny w chorobach serca.
Cytowanie: Mao, SH., Luo, R.GJ., Lee, C. et al. Scoping review of preclinical and clinical studies on the role of HMGB1 in heart disease. npj Cardiovasc Health 3, 20 (2026). https://doi.org/10.1038/s44325-026-00119-4
Słowa kluczowe: HMGB1, choroby serca, zapalenie, markery, naprawa serca