Clear Sky Science · es
Revisión de alcance de estudios preclínicos y clínicos sobre el papel de HMGB1 en las enfermedades cardíacas
Por qué importa esta proteína cardíaca
Los infartos y la insuficiencia cardíaca siguen siendo causas principales de muerte, y los médicos aún carecen de tratamientos que reparen realmente el corazón. Este artículo explora una proteína potente llamada HMGB1 que actúa como una espada de doble filo: en algunas situaciones ayuda a sanar el corazón y, en otras, aviva el daño. Al reunir cientos de estudios en animales y humanos, los autores plantean una pregunta simple pero crucial: ¿cuándo es esta proteína una aliada y cuándo es una enemiga, y podríamos dirigirse a ella de forma segura para prevenir o tratar las enfermedades cardíacas?
Una señal de peligro con dos caras
HMGB1 normalmente se encuentra en el núcleo celular, donde ayuda a organizar el ADN y mantiene funciones celulares básicas. Cuando las células cardíacas están estresadas o lesionadas —por un infarto, infección, quimioterapia o hipertensión crónica— HMGB1 puede abandonar el núcleo hacia el citoplasma y finalmente liberarse fuera de la célula. Allí actúa como una señal de alarma que recluta células inmunitarias. La revisión muestra que esta función de alarma no es uniforme: el estado químico “redox” de HMGB1 y su localización dentro o fuera de las células condicionan su actuación. Una forma completamente reducida tiende a favorecer la reparación y la migración celular, mientras que una forma parcialmente oxidada suele impulsar la inflamación y la formación de coágulos.
Lo que revelan los estudios en distintas enfermedades cardíacas
Los autores examinaron sistemáticamente 352 estudios experimentales y clínicos que abarcan diversas patologías cardíacas, incluidos infartos, insuficiencia cardíaca, miocarditis, debilidad cardíaca por sepsis, daño cardíaco relacionado con la diabetes y cardiomiopatía inducida por quimioterapia. En estas enfermedades, los niveles de HMGB1 en sangre y tejido cardíaco frecuentemente estaban elevados y a menudo se correlacionaban con la gravedad en pacientes o animales. Los tratamientos que mejoraron la función cardíaca —incluidos ciertos fármacos, anticuerpos y compuestos de origen vegetal— se asociaron comúnmente con niveles más bajos de HMGB1, lo que sugiere que un exceso de HMGB1 suele ser un marcador de peor enfermedad y a veces un impulsor de la misma.
Cuándo HMGB1 daña y cuándo sana
En los infartos y los síndromes coronarios agudos, HMGB1 se libera rápidamente desde las células cardíacas que mueren y más tarde desde células inmunitarias. Los niveles sanguíneos más altos tienden a correlacionarse con mayor daño cardíaco y peores resultados. Experimentos que añadieron HMGB1 exógeno a menudo empeoraron la lesión mediante sensores específicos en la superficie celular que desencadenan inflamación, mientras que bloquear HMGB1 redujo el daño. Sin embargo, otros estudios informaron lo contrario: aumentar HMGB1 en las células del músculo cardíaco o administrar dosis cronometradas tras un infarto mejoró la reparación, estimuló la formación de nuevos vasos sanguíneos y limitó la cicatrización. Contradicciones similares surgieron en modelos de insuficiencia cardíaca crónica, donde HMGB1 nuclear dentro de las células cardíacas generalmente protegía frente al estrés a largo plazo, pero HMGB1 fuera de las células frecuentemente promovía un engrosamiento y rigidez dañinos del corazón.
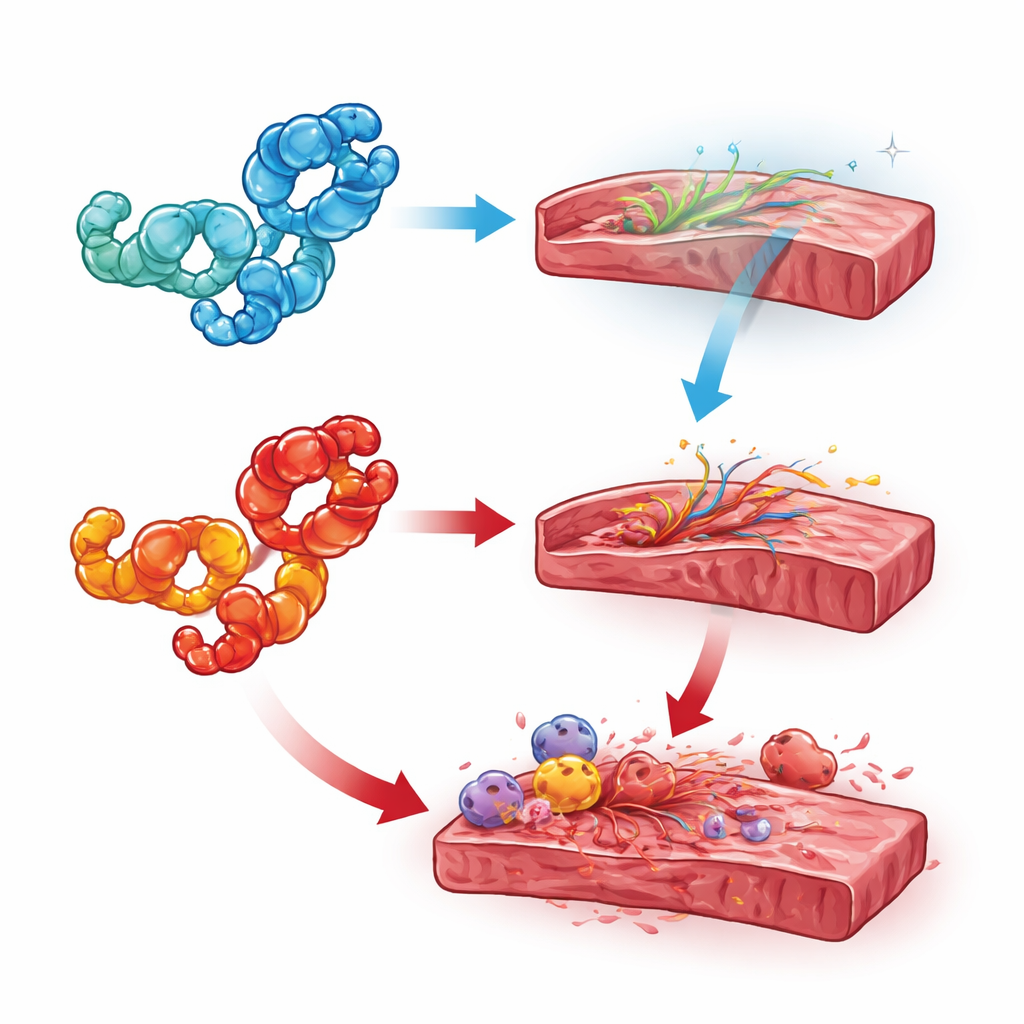
Pistas desde la química y la localización celular
Para resolver estos conflictos, los revisores destacan dos factores clave: dónde se localiza HMGB1 y en qué forma química está. Cuando HMGB1 permanece en el núcleo, parece proteger el corazón al apoyar la integridad del ADN y prevenir la muerte celular excesiva; eliminarlo de las células cardíacas o de las inmunes generalmente empeoró los resultados. Una vez que HMGB1 se desplaza al citoplasma y se oxida parcialmente, puede sostener vías de autodestrucción y respuestas al estrés que, en exceso, resultan dañinas. Fuera de las células, la forma totalmente reducida tiende a cooperar con una molécula señal natural para guiar células madre y de reparación hacia el tejido lesionado, mientras que la forma disulfuro (oxidada) se une a receptores diferentes que desencadenan inflamación, fibrosis y coagulación. Las enfermedades caracterizadas por un estrés metabólico o inflamatorio sostenido —como la diabetes, la sepsis y la miocarditis autoinmune— parecen empujar a HMGB1 hacia este papel oxidado y dañino.
Qué significa esto para futuros tratamientos
La revisión concluye que HMGB1 no es simplemente bueno o malo; su impacto en el corazón depende de su estado químico, su localización y el contexto de la enfermedad. En términos generales, mantener HMGB1 en el núcleo y preservar su forma totalmente reducida cerca de los sitios lesionados parece beneficioso, mientras que la acumulación sostenida de HMGB1 oxidado fuera de las células promueve inflamación crónica y cicatrización. Las herramientas actuales que bloquean HMGB1 no distinguen entre sus versiones útiles y nocivas, lo que puede explicar por qué algunas intervenciones mejoraron los resultados mientras que otras los empeoraron. Los autores sostienen que serán esenciales nuevos métodos de laboratorio para identificar de forma fiable estas formas en sangre y tejido, y fármacos que ataquen selectivamente la versión oxidada dañina, si queremos aprovechar HMGB1 con seguridad como marcador diagnóstico y diana terapéutica en las enfermedades cardíacas.
Cita: Mao, SH., Luo, R.GJ., Lee, C. et al. Scoping review of preclinical and clinical studies on the role of HMGB1 in heart disease. npj Cardiovasc Health 3, 20 (2026). https://doi.org/10.1038/s44325-026-00119-4
Palabras clave: HMGB1, enfermedad cardíaca, inflamación, biomarcadores, reparación cardíaca