Clear Sky Science · de
Scoping-Review zu präklinischen und klinischen Studien über die Rolle von HMGB1 bei Herzerkrankungen
Warum dieses Herzprotein wichtig ist
Herzinfarkte und Herzinsuffizienz bleiben führende Todesursachen, und behandelnde Ärzte verfügen nach wie vor nicht über Therapien, die das Herz wirklich reparieren. Dieser Artikel untersucht ein mächtiges Protein namens HMGB1, das wie ein zweischneidiges Schwert wirkt: In manchen Situationen hilft es dem Herzen bei der Heilung, in anderen schürt es die Schäden. Durch die Zusammenführung von Hunderten von Tier- und Humanstudien stellen die Autorinnen und Autoren eine einfache, aber entscheidende Frage: Wann ist dieses Protein Freund, wann ist es Feind — und könnten wir es sicher gezielt ansteuern, um Herzkrankheiten zu verhindern oder zu behandeln?
Ein Gefahrensignal mit zwei Gesichtern
HMGB1 lebt normalerweise im Zellkern, wo es die DNA organisiert und grundlegende Zellfunktionen unterstützt. Wenn Herzmuskelzellen unter Stress stehen oder verletzt werden — etwa durch einen Herzinfarkt, eine Infektion, Chemotherapie oder langanhaltend hohen Blutdruck — kann HMGB1 aus dem Kern ins Zytoplasma gelangen und schließlich außerhalb der Zelle freigesetzt werden. Dort wirkt es als Alarmsignal, das Immunzellen herbeiruft. Die Übersichtsarbeit zeigt, dass diese Alarmfunktion nicht einheitlich ist: Der chemische „Redox“-Zustand von HMGB1 und sein Aufenthaltsort innerhalb oder außerhalb der Zellen verändern seine Wirkung. Eine vollständig reduzierte Form fördert tendenziell Reparatur und Zellmigration, während eine teilweise oxidierte Form eher Entzündung und Gerinnung antreibt.
Was die Studien über verschiedene Herzerkrankungen zeigen
Die Autorinnen und Autoren untersuchten systematisch 352 experimentelle und klinische Studien zu zahlreichen Herzerkrankungen, darunter Herzinfarkt, Herzinsuffizienz, Myokarditis, septische Herzschwäche, diabetesbedingte Herzschäden und chemotherapieinduzierte Kardiomyopathie. In diesen Erkrankungen waren die HMGB1-Werte im Blut und im Herzgewebe häufig erhöht und korrelierten oft mit dem Schweregrad bei Patientinnen, Patienten oder Versuchstieren. Behandlungen, die die Herzfunktion verbesserten — darunter bestimmte Medikamente, Antikörper und pflanzliche Verbindungen — gingen häufig mit niedrigeren HMGB1-Werten einher, was darauf hindeutet, dass ein übermäßiges HMGB1 meist ein Marker für schwerere Erkrankung und manchmal ein Treiber derselben ist.
Wann HMGB1 schadet und wann es heilt
Bei Herzinfarkten und akuten koronaren Syndromen wird HMGB1 schnell aus sterbenden Herzmuskelzellen freigesetzt und später auch von Immunzellen. Höhere Blutspiegel korrelieren tendenziell mit größeren Herzschäden und schlechteren Prognosen. Experimente, in denen externes HMGB1 zugeführt wurde, verschlechterten oft die Verletzung über spezifische Zelloberflächenrezeptoren, die Entzündungen auslösen, während das Blockieren von HMGB1 Schäden reduzierte. Andere Studien berichteten jedoch das Gegenteil: Die Verstärkung von HMGB1 in Herzmuskelzellen oder gezielt zeitlich dosierte Gaben nach einem Herzinfarkt verbesserten die Heilung, förderten die Neubildung von Blutgefäßen und begrenzten die Narbenbildung. Ähnliche Widersprüche zeigten sich in Modellen chronischer Herzinsuffizienz, wo nukleäres HMGB1 in Herzmuskelzellen im Allgemeinen vor langfristigem Stress schützte, HMGB1 außerhalb der Zellen jedoch häufig eine schädliche Verdickung und Versteifung des Herzens förderte.
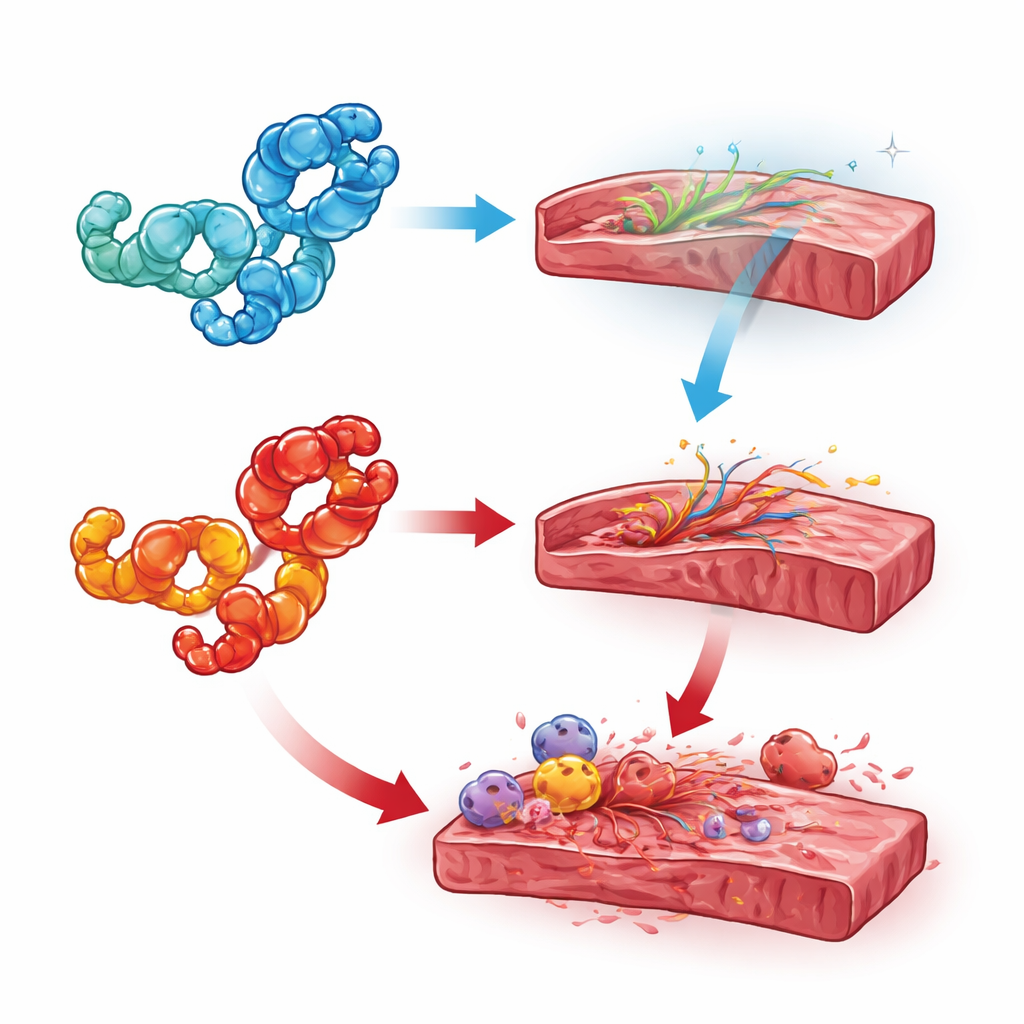
Hinweise aus Chemie und Zellort
Um diese Konflikte zu erklären, heben die Rezensenten zwei Schlüsselfaktoren hervor: den Aufenthaltsort von HMGB1 und seine chemische Form. Bleibt HMGB1 im Zellkern, scheint es das Herz zu schützen, indem es die DNA-Integrität stützt und übermäßigen Zelltod verhindert; das Entfernen von HMGB1 aus Herz- oder Immunzellen verschlechterte meist die Ergebnisse. Sobald HMGB1 ins Zytoplasma wandert und teilweise oxidiert ist, kann es autophagische Wege und Stressantworten unterstützen, die bei Übermaß schädlich werden. Außerhalb der Zellen kooperiert die vollständig reduzierte Form tendenziell mit einem natürlichen Signalmolekül, um Stamm- und Reparaturzellen zu verletztem Gewebe zu lenken, während die Disulfid-(oxidierte)-Form an andere Rezeptoren bindet und Entzündung, Fibrose und Gerinnung auslöst. Erkrankungen, die durch anhaltenden metabolischen oder entzündlichen Stress gekennzeichnet sind — wie Diabetes, Sepsis und autoimmune Myokarditis — scheinen HMGB1 verstärkt in diese schädliche oxidierte Rolle zu drängen.
Was das für künftige Therapien bedeutet
Die Übersichtsarbeit kommt zu dem Schluss, dass HMGB1 nicht einfach gut oder schlecht ist; seine Wirkung auf das Herz hängt vom chemischen Zustand, vom Aufenthaltsort und vom Krankheitskontext ab. Grob gesagt scheint es vorteilhaft, HMGB1 im Zellkern zu halten und seine vollständig reduzierte Form in der Nähe von Verletzungsstellen zu bewahren, während eine anhaltende Anhäufung oxidierten HMGB1 außerhalb der Zellen chronische Entzündung und Vernarbung fördert. Die derzeit verfügbaren Mittel zum Blockieren von HMGB1 unterscheiden nicht zwischen seinen hilfreichen und schädlichen Formen, was erklären könnte, warum einige Interventionen die Ergebnisse verbesserten, andere aber verschlechterten. Die Autorinnen und Autoren plädieren dafür, neue Labormethoden zu entwickeln, die diese Formen im Blut und Gewebe zuverlässig unterscheiden, und Medikamente zu entwickeln, die gezielt die schädliche oxidierte Variante hemmen — dies wird entscheidend sein, um HMGB1 sicher als Diagnosemarker und therapeutisches Ziel bei Herzerkrankungen zu nutzen.
Zitation: Mao, SH., Luo, R.GJ., Lee, C. et al. Scoping review of preclinical and clinical studies on the role of HMGB1 in heart disease. npj Cardiovasc Health 3, 20 (2026). https://doi.org/10.1038/s44325-026-00119-4
Schlüsselwörter: HMGB1, Herzerkrankung, Entzündung, Biomarker, Herzreparatur