Clear Sky Science · sv
Multi-omisk profilering avslöjar kännetecken i tumörmikromiljön kopplade till immunterapirespons och prognos vid icke-småcellig lungcancer
Varför denna studie spelar roll för personer med lungcancer
Många med avancerad lungcancer får numera immunterapi som hjälper immunförsvaret att angripa tumörer. Ändå får ett stort antal patienter antingen ingen nytta eller får sin cancer tillbaka. Denna studie ställer en enkel men avgörande fråga: vad skiljer de tumörer som svarar på behandlingen från dem som inte gör det, och kan den kunskapen leda till bättre vård för patienter med icke‑småcellig lungcancer?
Att se in i tumörer cell för cell
Forskarna kombinerade flera kraftfulla genetiska verktyg för att bygga en detaljerad karta över lungtumörer från patienter som behandlats med immunterapi, ofta i kombination med kemoterapi. Istället för att slå ihop signaler från hela tumören analyserade de enskilda celler och identifierade immunceller, cancerceller och stödjeceller. Genom att jämföra tumörer som krympte kraftigt efter behandling med dem som inte gjorde det fann de att framgångsrika svar hängde nära ihop med närvaron av en särskild grupp mördande T‑celler och med hur gynnsam eller fientlig den omgivande tumörmikromiljön var för ett immunsvar.
En särskild grupp mördande T‑celler kopplad till bättre utfall
Bland alla immunceller de studerade stack en subgrupp av CD8 T‑celler ut. Dessa celler kännetecknades av höga nivåer av en gen kallad ZNF683. Tumörer från patienter som svarade väl på immunterapi var rika på dessa ZNF683‑positiva CD8 T‑celler, medan icke‑responderande tumörer hade betydligt färre. Teamet visade, över många olika cancertyper och stora patientkohorter, att högre nivåer av ZNF683 ofta sammanföll med ökad immuntäthet och bättre överlevnad. De byggde sedan en riskpoäng baserad på 19 gener relaterade till denna T‑cellsgrupp, som kunde dela in lungadenocarcinompatienter i lägre risk, immunkalla ("hot") tumörer och högre risk, immunkalla ("cold") tumörer.
Kalla tumörer, en suppressiv signal och ett nytt mål
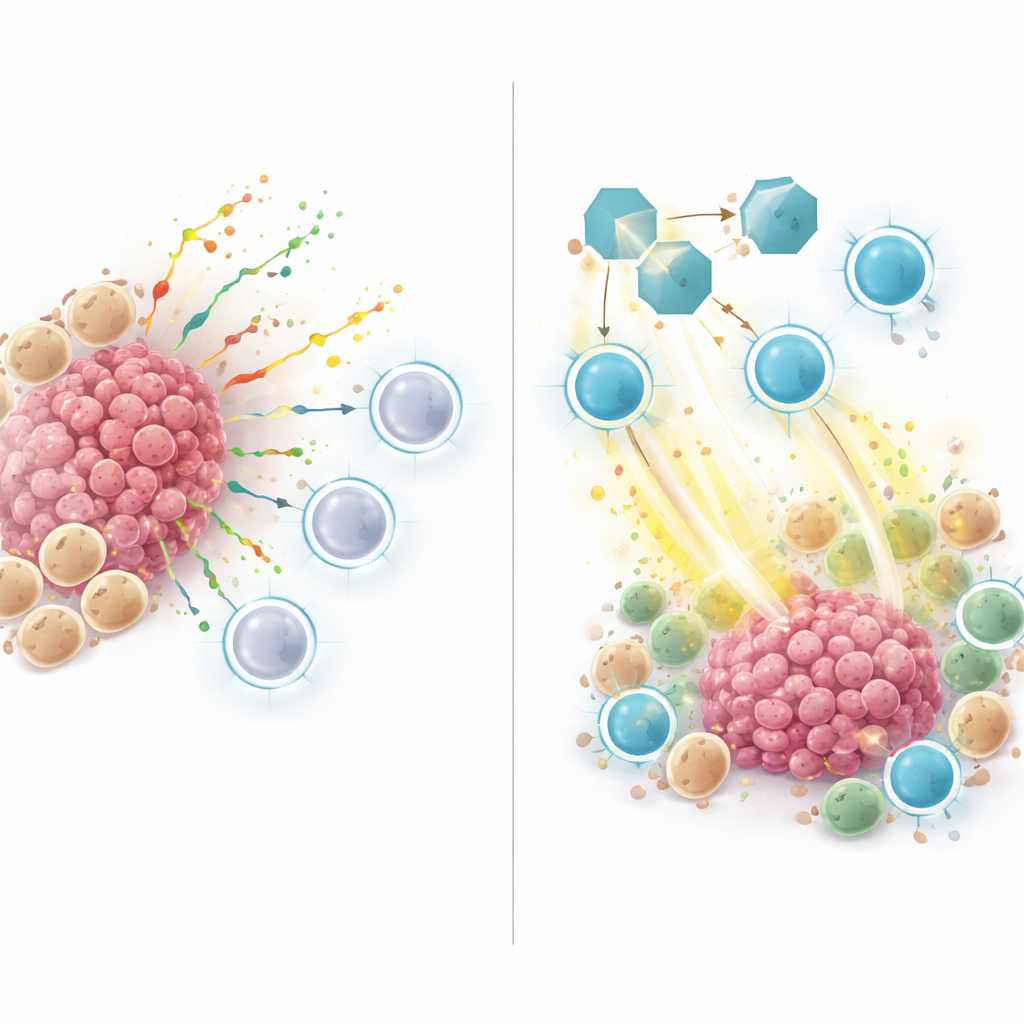
Högrisktumörer, enligt denna ZNFRS‑score, hade färre hjälpsamma immunceller och fler cancer‑ och myeloida celler—ett mönster typiskt för "kalla" tumörer som motstår immunterapi. När forskarna undersökte hur cellerna i dessa tumörer kommunicerade med varandra fann de att många signaler flödade från myeloida och cancerceller mot T‑celler och natural killer‑celler. En nyckelspelare var SPP1, ett sekretoriskt protein som färdades från myeloida eller cancerceller till receptorer på immunceller. Detta SPP1‑signalnätverk var starkt i icke‑responderande och högrisktumörer men svagt eller frånvarande i responderande och lågrisktumörer, vilket tyder på att SPP1 hjälper till att skapa en immunsuppressiv nisch som håller mördande T‑celler borta eller dämpar deras aktivitet.
Test av SPP1‑blockad i djurmodeller
För att gå bortom mönster i humana data använde teamet musmodeller av lungcancer. De behandlade tumörbärande möss med en antikropp som blockerade SPP1, med eller utan ett anti‑PD‑1 immunterapiläkemedel. Att blockera SPP1 ensam bromsade tumörtillväxten, och kombinationen med anti‑PD‑1 gav bäst effekt. Vid mikroskopi och enkelcellsanalys innehöll tumörer från möss med SPP1‑blockad fler aktiva CD8 T‑celler som producerade toxiska molekyler som dödar cancerceller, och färre av de så kallade M2‑lika makrofagerna som vanligtvis gynnar tumörtillväxt. Med andra ord skiftade hämning av SPP1 mikromiljön från ett suppressivt till ett immunaktiverat tillstånd.
Vad detta innebär för framtida behandlingar
För en allmän läsekrets är huvudbudskapet att inte alla immunceller i en tumör är likadana, och att den omgivande miljön antingen kan välkomna eller avvisa dem. Denna studie pekar ut en särskild typ av mördande T‑cell som är kopplad till lyckad immunterapi vid lungcancer och bygger en genbaserad poäng som speglar hur "varm" eller "kall" tumörens immunklimat är. Den lyfter också fram SPP1 som en nyckelsignal som hjälper tumörer att gömma sig för immunförsvaret. Genom att blockera SPP1 hos möss kunde forskarna väcka mördande T‑celler och göra standardimmunterapi mer effektiv. Även om fler kliniska prövningar krävs, skisserar dessa fynd en väg mot blod‑ och vävnadstester som identifierar vilka som sannolikt får nytta av immunterapi och föreslår kombinationsbehandlingar som kan förvandla resistenta lungtumörer till sådana som immunförsvaret kan angripa mer effektivt.
Citering: Zhang, L., Zeng, J., Wen, J. et al. Multi-omics profiling reveals tumor microenvironment characteristics linked to immunotherapy response and prognosis in non-small cell lung cancer. npj Precis. Onc. 10, 179 (2026). https://doi.org/10.1038/s41698-026-01474-2
Nyckelord: icke-småcellig lungcancer, immunterapi, tumörmikromiljö, CD8 T‑celler, SPP1-signalering