Clear Sky Science · pl
Profilowanie multi-omiczne ujawnia cechy mikrośrodowiska guza powiązane z odpowiedzią na immunoterapię i rokowaniem w niedrobnokomórkowym raku płuca
Dlaczego to badanie ma znaczenie dla osób z rakiem płuca
Wiele osób z zaawansowanym rakiem płuca otrzymuje dziś leki immunoterapeutyczne, które pomagają układowi odpornościowemu zwalczać nowotwory. Mimo to duża część pacjentów nie odnosi korzyści lub choroba nawraca. Badanie stawia proste, lecz kluczowe pytanie: co różni guzy, które odpowiadają na leczenie, od tych, które nie odpowiadają, i czy ta wiedza może pomóc w lepszym leczeniu pacjentów z niedrobnokomórkowym rakiem płuca?
Zajrzeć do guza komórka po komórce
Naukowcy połączyli kilka zaawansowanych narzędzi genetycznych, aby zbudować szczegółową mapę guzów płuca od pacjentów leczonych immunoterapią, często w połączeniu z chemioterapią. Zamiast uśredniać sygnały z całego guza, analizowali pojedyncze komórki, identyfikując komórki odpornościowe, komórki nowotworowe i komórki wspierające. Porównując guzy, które znacząco uległy zmniejszeniu po leczeniu, z tymi, które nie odpowiedziały, stwierdzili, że skuteczne odpowiedzi były ściśle związane z obecnością określonej grupy zabójczych komórek T oraz z tym, jak przyjazne lub wrogie było otoczenie mikrośrodowiska guza dla ataku immunologicznego.
Szczególna grupa zabójczych komórek T powiązana z lepszymi wynikami
Wśród wszystkich badanych komórek odpornościowych wyróżniła się jedna podgrupa komórek CD8 T. Komórki te charakteryzowały się wysokim poziomem genu ZNF683. Guzy od pacjentów dobrze odpowiadających na immunoterapię były bogate w te ZNF683-dodatnie komórki CD8 T, podczas gdy guzy nieodpowiadające miały ich znacznie mniej. Zespół wykazał, na wielu typach nowotworów i w dużych kohortach pacjentów, że wyższe poziomy ZNF683 zwykle szły w parze z większą obecnością komórek odpornościowych i lepszym przeżyciem. Następnie zbudowali wskaźnik ryzyka oparty na 19 genach związanych z tą grupą komórek T, który potrafił podzielić pacjentów z gruczolakorakiem płuca na niższe ryzyko, immunologicznie „gorące” guzy oraz wyższe ryzyko, immunologicznie „zimne” guzy.
Zimne guzy, sygnał hamujący i nowy cel terapeutyczny
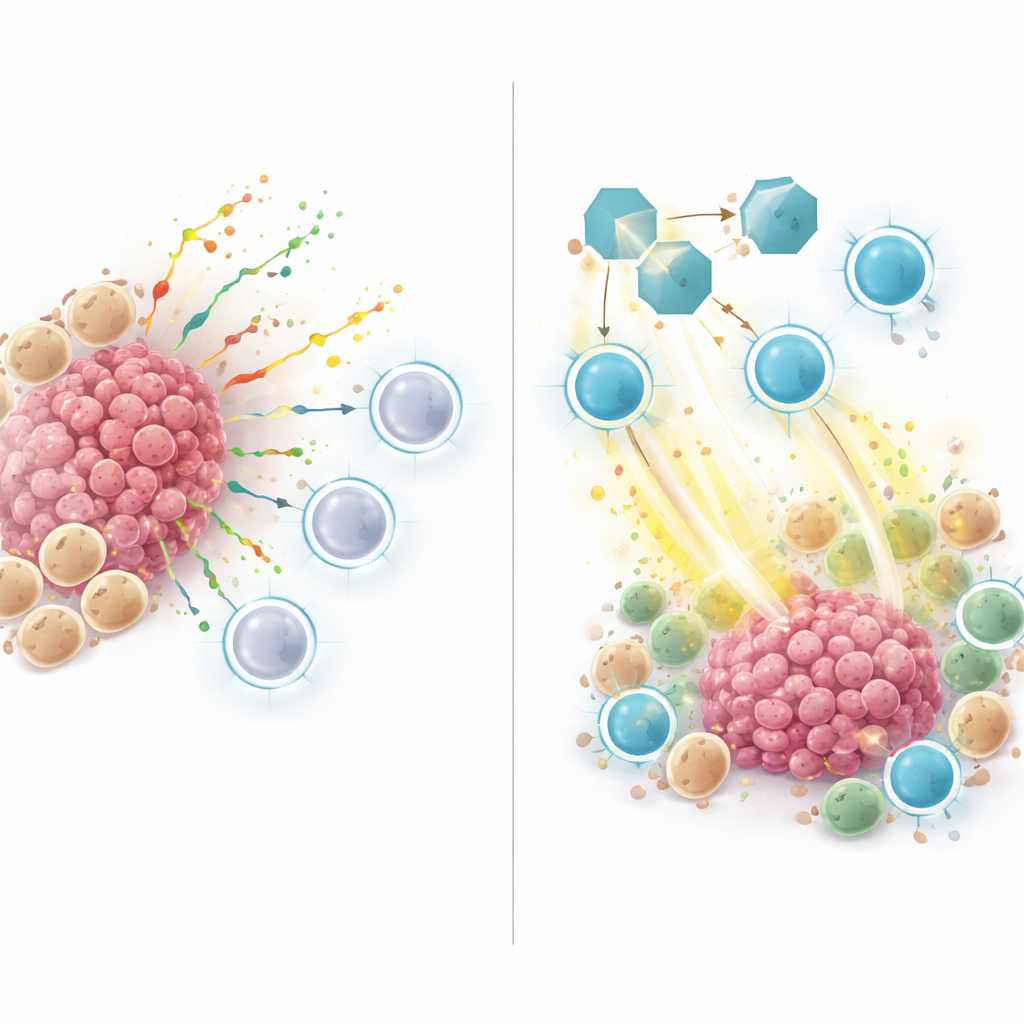
Guzy o wysokim ryzyku, zdefiniowane przez ten wskaźnik ZNFRS, miały mniej pomocnych komórek odpornościowych i więcej komórek nowotworowych oraz mieloidalnych, co odpowiada wzorcowi typowemu dla „zimnych” guzów opornych na immunoterapię. Gdy badacze przyjrzeli się, jak komórki w tych guzach komunikują się ze sobą, odkryli, że wiele sygnałów wypływało od komórek mieloidalnych i nowotworowych w kierunku komórek T oraz komórek NK. Kluczowym graczem była SPP1 — białko wydzielane, które przechodziło od komórek mieloidalnych lub nowotworowych do receptorów na komórkach odpornościowych. Sieć sygnalizacyjna SPP1 była silna w guzach nieodpowiadających i o wysokim ryzyku, ale słaba lub nieobecna w guzach odpowiadających i o niskim ryzyku, co sugeruje, że SPP1 pomaga tworzyć immunosupresyjne nisze, które odstraszają zabójcze komórki T lub tłumią ich aktywność.
Testowanie blokady SPP1 w modelach zwierzęcych
Aby wyjść poza wzorce obserwowane w danych ludzkich, zespół sięgnął po modele mysie raka płuca. Leczyli myszy z guzami przeciwciałem blokującym SPP1, z zastosowaniem lub bez leku przeciw PD-1. Sama blokada SPP1 spowolniła wzrost guza, a połączenie z anty-PD-1 działało najlepiej. Pod mikroskopem i w analizie pojedynczych komórek guzy od myszy z zablokowanym SPP1 zawierały więcej aktywnych komórek CD8 T produkujących toksyczne cząsteczki zabijające komórki nowotworowe oraz mniej tzw. makrofagów typu M2, które zwykle sprzyjają wzrostowi guza. Innymi słowy, hamowanie SPP1 przesunęło mikrośrodowisko z stanu supresyjnego w stronę aktywacji immunologicznej.
Co to oznacza dla przyszłych terapii
Dla czytelników nietechnicznych główna myśl jest taka, że nie wszystkie komórki odpornościowe w guzie są sobie równe, a otoczenie guza może je albo przyjąć, albo odpychać. Badanie identyfikuje szczególny typ zabójczych komórek T powiązany ze skuteczną immunoterapią w raku płuca i opracowuje ocenę genową odzwierciedlającą, czy klimat immunologiczny guza jest „ciepły”, czy „zimny”. Wskazuje też SPP1 jako kluczowy szkodliwy sygnał, który pomaga guzom ukrywać się przed układem odpornościowym. Blokując SPP1 u myszy, badacze byli w stanie pobudzić zabójcze komórki T i poprawić działanie standardowej immunoterapii. Choć potrzebne są dalsze badania kliniczne, wyniki te wyznaczają ścieżkę ku badaniom krwi i tkanek pozwalającym określić, kto najprawdopodobniej skorzysta z immunoterapii, oraz sugerują kombinacje terapii, które mogą przemienić oporne guzy płuca w takie, które układ odpornościowy potrafi skuteczniej zaatakować.
Cytowanie: Zhang, L., Zeng, J., Wen, J. et al. Multi-omics profiling reveals tumor microenvironment characteristics linked to immunotherapy response and prognosis in non-small cell lung cancer. npj Precis. Onc. 10, 179 (2026). https://doi.org/10.1038/s41698-026-01474-2
Słowa kluczowe: niedrobnokomórkowy rak płuca, immunoterapia, mikrośrodowisko guza, komórki CD8 T, sygnalizacja SPP1