Clear Sky Science · fr
Profilage multi-omique révèle des caractéristiques du microenvironnement tumoral liées à la réponse à l’immunothérapie et au pronostic dans le cancer du poumon non à petites cellules
Pourquoi cette étude compte pour les personnes atteintes d’un cancer du poumon
De nombreuses personnes atteintes d’un cancer du poumon avancé reçoivent aujourd’hui des traitements d’immunothérapie qui aident le système immunitaire à attaquer les tumeurs. Pourtant, un grand nombre de patients n’en bénéficient pas ou voient leur cancer récidiver. Cette étude pose une question simple mais cruciale : qu’est-ce qui diffère à l’intérieur des tumeurs qui répondent au traitement par rapport à celles qui ne répondent pas, et ces connaissances peuvent-elles guider de meilleurs soins pour les patients atteints de cancer du poumon non à petites cellules ?
Observer les tumeurs cellule par cellule
Les chercheurs ont combiné plusieurs outils génétiques puissants pour établir une carte détaillée des tumeurs pulmonaires de patients traités par immunothérapie, souvent en association avec la chimiothérapie. Plutôt que de moyenniser les signaux sur l’ensemble de la tumeur, ils ont analysé les cellules individuellement, identifiant cellules immunitaires, cellules cancéreuses et cellules de soutien. En comparant les tumeurs qui ont fortement régressé après traitement à celles qui n’ont pas répondu, ils ont constaté que les réponses réussies étaient étroitement liées à la présence d’un groupe particulier de cellules T tueuses et au fait que le microenvironnement tumoral soit favorable ou hostile à l’attaque immunitaire.
Un groupe particulier de cellules T tueuses associé à de meilleurs résultats
Parmi toutes les cellules immunitaires étudiées, une sous-population de cellules T CD8 s’est distinguée. Ces cellules se caractérisaient par des niveaux élevés d’un gène appelé ZNF683. Les tumeurs des patients ayant bien répondu à l’immunothérapie étaient riches en ces cellules CD8 positives pour ZNF683, tandis que les tumeurs non répondeuses en contenaient beaucoup moins. L’équipe a montré, à travers de nombreux types de cancer et de larges cohortes de patients, que des niveaux plus élevés de ZNF683 allaient généralement de pair avec une plus forte présence de cellules immunitaires et une meilleure survie. Ils ont ensuite construit un score de risque, basé sur 19 gènes liés à ce groupe de cellules T, qui permettait de classer les patients atteints d’adénocarcinome pulmonaire en tumeurs à faible risque, « chaudes » du point de vue immunitaire, et en tumeurs à risque élevé, « froides » immunitairement.
Tumeurs froides, signal suppressif et nouvelle cible
Les tumeurs à haut risque, telles que définies par ce score ZNFRS, présentaient moins de cellules immunitaires utiles et plus de cellules cancéreuses et myéloïdes, un profil typique des tumeurs « froides » résistantes à l’immunothérapie. Lorsque les chercheurs ont examiné la communication entre les cellules de ces tumeurs, ils ont observé de nombreux signaux provenant de cellules myéloïdes et cancéreuses à destination des cellules T et des cellules NK. Un acteur clé était SPP1, une protéine sécrétée qui voyageait des cellules myéloïdes ou cancéreuses vers des récepteurs sur les cellules immunitaires. Ce réseau de signalisation SPP1 était fort dans les tumeurs non répondeuses et à haut risque, mais faible ou absent dans les tumeurs répondeuses et à faible risque, suggérant que SPP1 contribue à créer une niche immunosuppressive qui écarte les cellules T tueuses ou atténue leur activité.
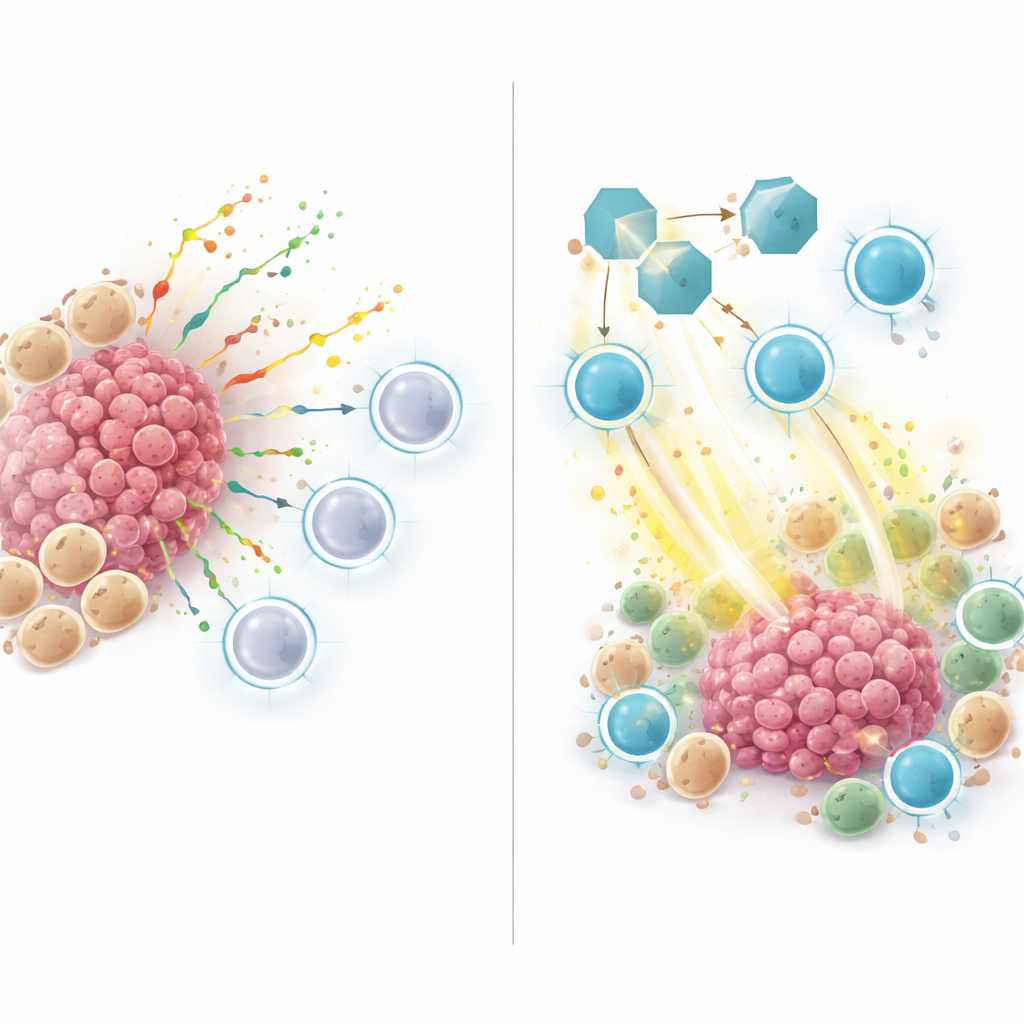
Tester le blocage de SPP1 dans des modèles animaux
Pour aller au-delà des simples corrélations dans les données humaines, l’équipe s’est tournée vers des modèles murins du cancer du poumon. Ils ont traité des souris porteuses de tumeurs avec un anticorps bloquant SPP1, avec ou sans un médicament d’immunothérapie anti-PD-1. Le blocage de SPP1 seul a ralenti la croissance tumorale, et la combinaison avec l’anti-PD-1 a donné les meilleurs résultats. À l’examen microscopique et par analyse cellule par cellule, les tumeurs des souris traitées par blocage de SPP1 contenaient davantage de cellules T CD8 actives produisant des molécules toxiques qui tuent les cellules cancéreuses, et moins de macrophages de type M2 qui favorisent généralement la croissance tumorale. En d’autres termes, inhiber SPP1 a déplacé le microenvironnement d’un état suppressif vers un état activé par le système immunitaire.
Ce que cela signifie pour les traitements futurs
Pour les lecteurs non spécialistes, le message principal est que toutes les cellules immunitaires d’une tumeur ne se valent pas, et que le voisinage tumoral peut soit les accueillir, soit les repousser. Cette étude identifie un type particulier de cellules T tueuses lié au succès de l’immunothérapie dans le cancer du poumon et élabore un score génétique qui reflète la « chaleur » ou la « froideur » du climat immunitaire tumoral. Elle met aussi en lumière SPP1 comme un signal néfaste majeur aidant les tumeurs à se dissimuler du système immunitaire. En bloquant SPP1 chez la souris, les chercheurs ont pu réveiller les cellules T tueuses et améliorer l’efficacité de l’immunothérapie standard. Bien que des essais cliniques supplémentaires soient nécessaires, ces résultats dessinent une voie vers des tests sanguins et tissulaires pour identifier qui bénéficiera le plus de l’immunothérapie et suggèrent des traitements combinés susceptibles de transformer des tumeurs pulmonaire résistantes en cibles plus vulnérables pour le système immunitaire.
Citation: Zhang, L., Zeng, J., Wen, J. et al. Multi-omics profiling reveals tumor microenvironment characteristics linked to immunotherapy response and prognosis in non-small cell lung cancer. npj Precis. Onc. 10, 179 (2026). https://doi.org/10.1038/s41698-026-01474-2
Mots-clés: cancer du poumon non à petites cellules, immunothérapie, microenvironnement tumoral, cellules T CD8, signalisation SPP1