Clear Sky Science · ru
Мультиомное профилирование выявляет характеристики микроокружения опухоли, связанные с ответом на иммунотерапию и прогнозом при немелкоклеточном раке легкого
Почему это исследование важно для людей с раком легкого
Многие пациенты с распространенным раком легкого сейчас получают препараты иммунотерапии, которые помогают иммунной системе атаковать опухоли. Но большое число пациентов либо не получает пользы, либо опухоль возвращается. Это исследование ставит простой, но важный вопрос: что внутри опухолей, которые реагируют на лечение, отличается от тех, что не реагируют, и можно ли эти знания использовать для лучшей помощи пациентам с немелкоклеточным раком легкого?
Заглядывая в опухоль по одной клетке
Исследователи объединили несколько мощных генетических методов, чтобы создать детальную карту опухолей легких у пациентов, лечившихся иммунотерапией часто в сочетании с химиотерапией. Вместо усреднения сигналов по всей опухоли они проанализировали отдельные клетки, выделив иммунные, раковые и поддерживающие клетки. Сравнивая опухоли, которые значительно сократились после лечения, с теми, что не ответили, они обнаружили, что успешный ответ тесно связан с наличием определенной группы киллерных Т‑клеток и с тем, насколько благоприятно или враждебно микроокружение опухоли по отношению к иммунной атаке.
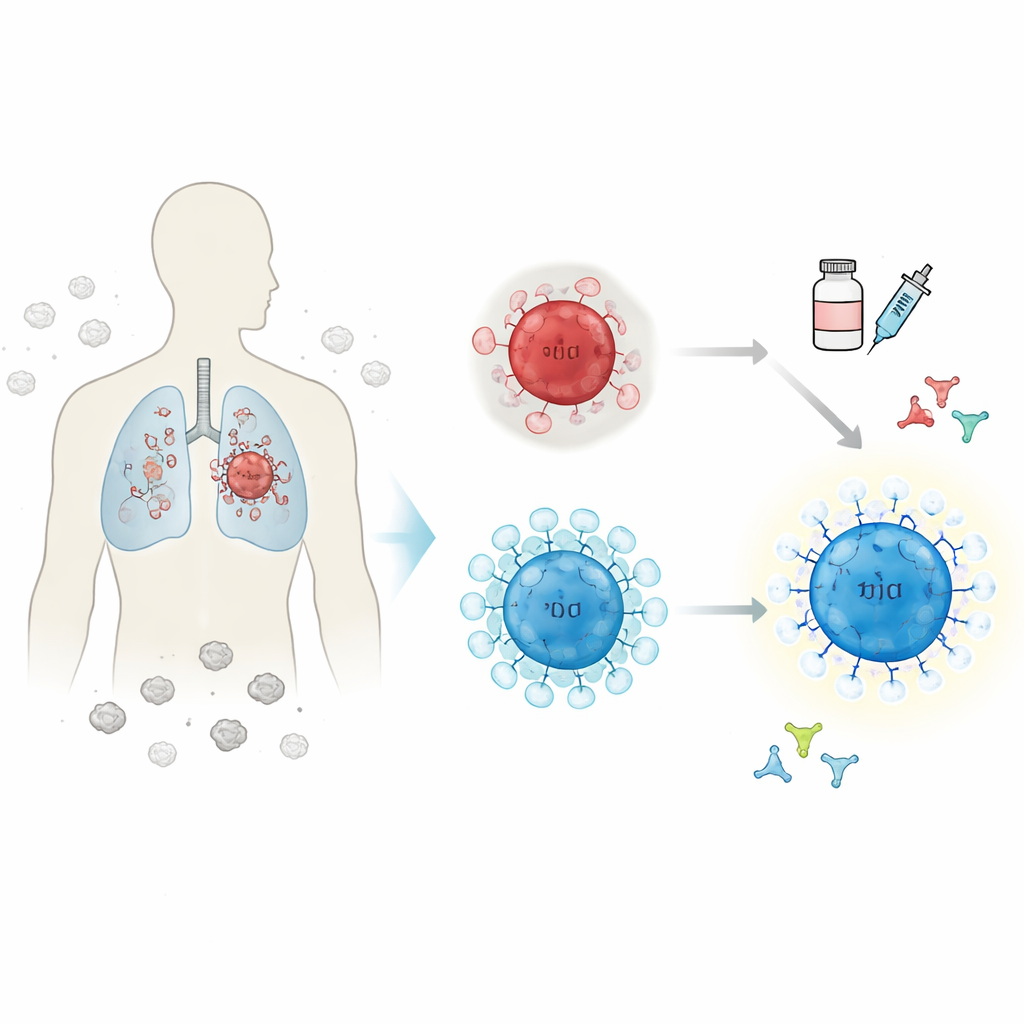
Особая группа киллерных Т‑клеток, связанная с лучшими исходами
Из всех изученных иммунных клеток выделялся один подтип CD8 Т‑клеток. Эти клетки были помечены высоким уровнем экспрессии гена ZNF683. В опухолях пациентов, хорошо ответивших на иммунотерапию, было много ZNF683‑позитивных CD8 Т‑клеток, тогда как в неответивших опухолях их было значительно меньше. Авторы показали на данных по разным типам рака и в больших когортах пациентов, что более высокий уровень ZNF683 обычно сопровождается большим присутствием иммунных клеток и лучшей выживаемостью. Далее они построили риск‑скор на основе 19 генов, связанных с этой группой Т‑клеток, который разделял пациентов с аденокарциномой легкого на более низкорисковые, иммунно «горячие» опухоли и более высокорисковые, иммунно «холодные» опухоли.
Холодные опухоли, супрессивный сигнал и новая мишень
Опухоли с высоким риском, определяемые этим ZNFRS‑скором, содержали меньше полезных иммунных клеток и больше раковых и миелоидных клеток — типичный профиль «холодных» опухолей, устойчивых к иммунотерапии. При анализе межклеточной коммуникации в этих опухолях выяснилось, что многие сигналы идут от миелоидных и раковых клеток к Т‑клеткам и естественным киллерам. Ключевым элементом была SPP1 — секретируемый белок, передающий сигналы от миелоидных или раковых клеток к рецепторам на иммунных клетках. Сеть SPP1‑сигнализации была сильна в неответивших и высокорисковых опухолях, но слабее или отсутствовала в ответивших и низкорисковых опухолях, что указывает на роль SPP1 в создании иммуноподавляющей ниши, которая отталкивает киллерные Т‑клетки или снижает их активность.
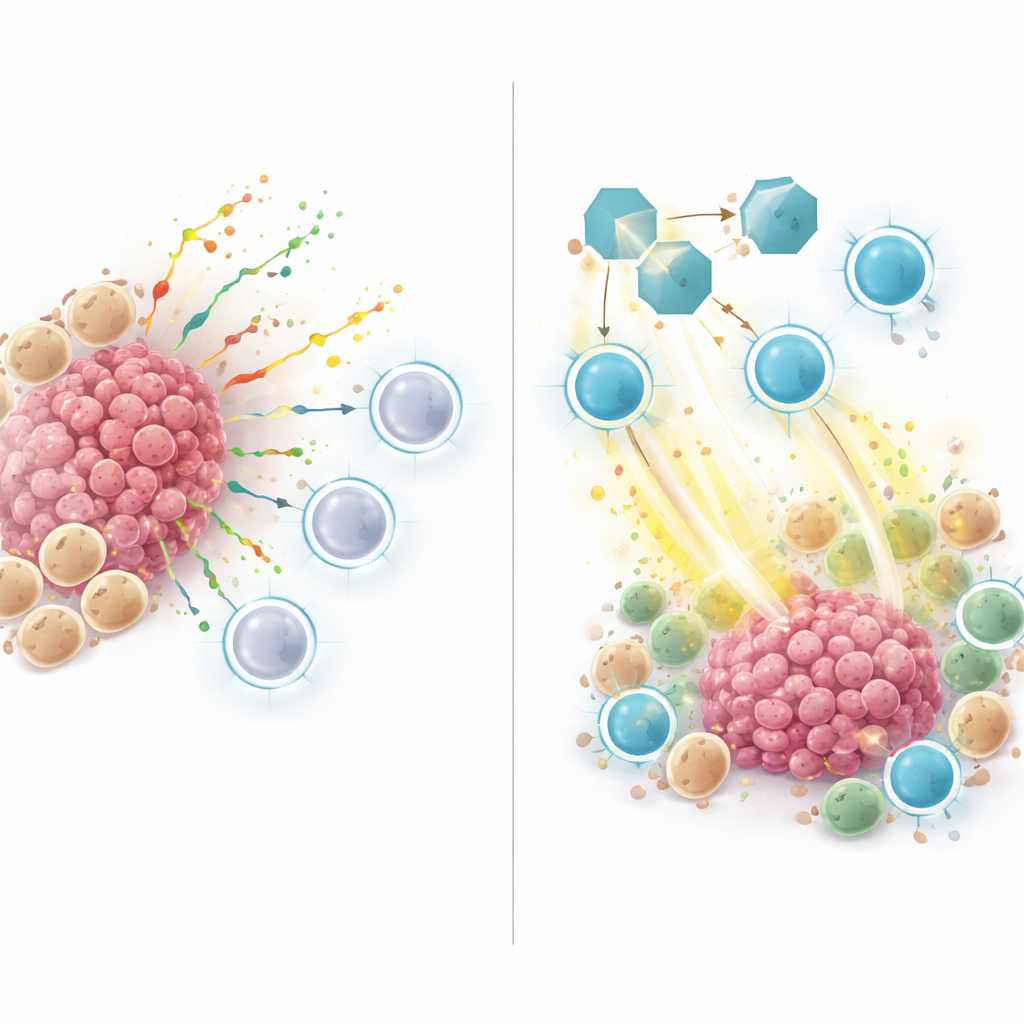
Тестирование блокировки SPP1 на животных моделях
Чтобы выйти за рамки наблюдений в человеческих данных, команда использовала мышиные модели рака легкого. Они лечили мышей с опухолями антителом, блокирующим SPP1, как в одиночку, так и в сочетании с анти‑PD‑1 иммунотерапией. Блокирование SPP1 само по себе замедляло рост опухолей, а сочетание с анти‑PD‑1 давало наилучший эффект. При микроскопическом и одноклеточном анализе опухоли у мышей с блокированным SPP1 содержали больше активных CD8 Т‑клеток, продуцирующих токсичные молекулы, убивающие раковые клетки, и меньше так называемых M2‑подобных макрофагов, которые обычно способствуют росту опухоли. Иными словами, ингибирование SPP1 сдвигало микроокружение от супрессивного состояния к иммунно‑активированному.
Что это значит для будущего лечения
Для непрофессиональных читателей главный вывод таков: не все иммунные клетки в опухоли одинаковы, а её окружение может либо принимать, либо отталкивать эти клетки. Это исследование выделяет особый тип киллерных Т‑клеток, связанный с успешной иммунотерапией при раке легкого, и создает генетический скор, отражающий, насколько «теплым» или «холодным» является иммунный климат опухоли. Оно также указывает на SPP1 как на ключевой вредоносный сигнал, помогающий опухолям скрываться от иммунитета. Блокируя SPP1 у мышей, исследователи смогли «разбудить» киллерные Т‑клетки и повысить эффективность стандартной иммунотерапии. Хотя необходимы дополнительные клинические испытания, эти результаты прокладывают путь к анализам крови и тканей для определения тех, кто с наибольшей вероятностью получит пользу от иммунотерапии, и предлагают комбинации препаратов, которые могли бы превратить резистентные опухоли легкого в уязвимые для иммунной системы.
Цитирование: Zhang, L., Zeng, J., Wen, J. et al. Multi-omics profiling reveals tumor microenvironment characteristics linked to immunotherapy response and prognosis in non-small cell lung cancer. npj Precis. Onc. 10, 179 (2026). https://doi.org/10.1038/s41698-026-01474-2
Ключевые слова: немелкоклеточный рак легкого, иммунотерапия, микроокружение опухоли, CD8 Т‑клетки, SPP1 сигнализация