Clear Sky Science · de
Multi-omics-Profiling zeigt Merkmale des Tumormikromilieus, die mit dem Ansprechen auf Immuntherapie und der Prognose bei nicht-kleinzelligem Lungenkrebs zusammenhängen
Warum diese Studie für Menschen mit Lungenkrebs wichtig ist
Viele Menschen mit fortgeschrittenem Lungenkrebs erhalten heute Immuntherapeutika, die das Immunsystem darin unterstützen, Tumore anzugreifen. Dennoch profitieren viele Patienten nicht oder ihr Krebs tritt zurück. Diese Studie stellt eine einfache, aber entscheidende Frage: Was unterscheidet Tumore, die auf die Behandlung ansprechen, von solchen, die es nicht tun, und kann dieses Wissen zu einer besseren Versorgung von Patientinnen und Patienten mit nicht‑kleinzelligem Lungenkrebs führen?
Blick in Tumore, Zelle für Zelle
Die Forschenden kombinierten mehrere leistungsfähige genetische Methoden, um eine detaillierte Karte von Lungen‑Tumoren aus Proben von Patientinnen und Patienten zu erstellen, die mit Immuntherapie, häufig in Kombination mit Chemotherapie, behandelt wurden. Anstatt Signale über den gesamten Tumor zu mitteln, analysierten sie einzelne Zellen und identifizierten Immunzellen, Krebszellen und Stütz‑/Stroma‑Zellen. Beim Vergleich von Tumoren, die nach der Behandlung stark zurückgingen, mit solchen, die nicht reagierten, zeigte sich, dass erfolgreiche Antworten eng mit dem Vorhandensein einer bestimmten Gruppe von Killer‑T‑Zellen und mit der fraglichen Freundlichkeit oder Feindlichkeit des umgebenden Tumormikromilieus gegenüber Immunangriffen verknüpft waren.
Eine spezielle Gruppe von Killer‑T‑Zellen, die mit besseren Ergebnissen einhergeht
Unter allen untersuchten Immunzellen hob sich eine Untergruppe von CD8‑T‑Zellen hervor. Diese Zellen zeichneten sich durch hohe Expression eines Gens namens ZNF683 aus. Tumore von Patientinnen und Patienten, die gut auf die Immuntherapie ansprachen, waren reich an diesen ZNF683‑positiven CD8‑T‑Zellen, während nicht reagierende Tumore deutlich weniger davon enthielten. Das Team zeigte über verschiedene Krebsarten und große Patientenkohorten hinweg, dass höhere ZNF683‑Werte in der Regel mit einer stärkeren Präsenz von Immunzellen und besserem Überleben einhergehen. Darauf aufbauend entwickelten sie einen Risikoscore, basierend auf 19 Genen, die mit dieser T‑Zell‑Gruppe verbunden sind, mit dem Patienten mit Lungenadenokarzinom in niedriges Risiko, immunologisch „heiße“ Tumore, und höheres Risiko, immunologisch „kalte“ Tumore, eingeteilt werden können.
Kalte Tumore, ein unterdrückendes Signal und ein neues Ziel
Hochrisiko‑Tumore, wie durch diesen ZNFRS‑Score definiert, wiesen weniger hilfreiche Immunzellen und mehr Krebs‑ und myeloide Zellen auf — ein Muster, das typisch ist für „kalte“ Tumore, die gegenüber Immuntherapie resistent sind. Beim Untersuchen der Kommunikation zwischen Zellen in diesen Tumoren stellten die Forschenden fest, dass viele Signale von myeloiden und Krebszellen zu T‑Zellen und natürlichen Killerzellen flossen. Ein Schlüsselakteur war SPP1, ein sekretorisches Protein, das von myeloiden oder Krebszellen ausgeht und an Rezeptoren auf Immunzellen bindet. Dieses SPP1‑Signalnetzwerk war in nicht reagierenden und hochrisiko Tumoren stark ausgeprägt, aber schwach oder nicht vorhanden in reagierenden und niedrigrisiko Tumoren, was darauf hindeutet, dass SPP1 dazu beiträgt, eine immununterdrückende Nische zu schaffen, die Killer‑T‑Zellen fernhält oder ihre Aktivität abschwächt.
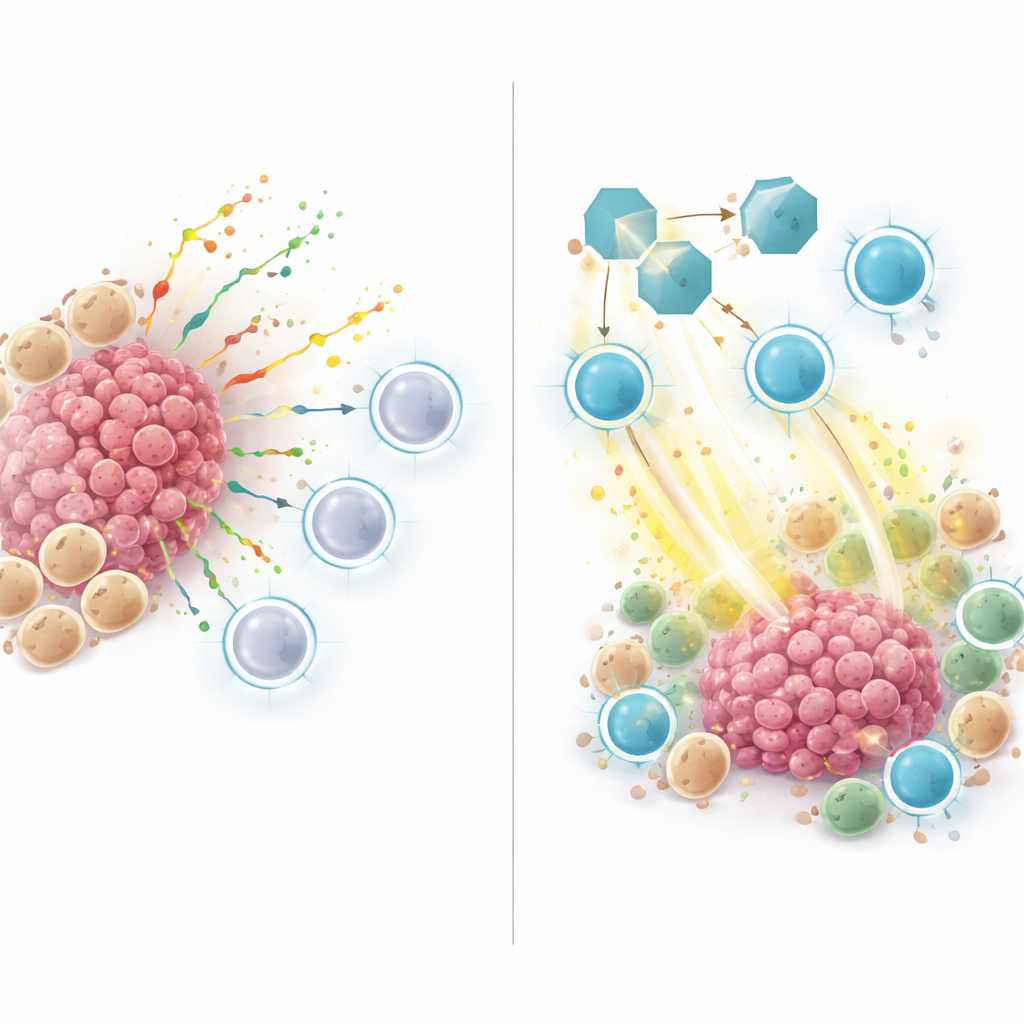
Test des SPP1‑Blockierens in Tiermodellen
Um über Beobachtungen in menschlichen Daten hinauszukommen, nutzte das Team Mausmodelle des Lungenkrebses. Sie behandelten tumortragende Mäuse mit einem Antikörper, der SPP1 blockiert, allein oder kombiniert mit einem Anti‑PD‑1‑Immuntherapeutikum. Das Blockieren von SPP1 allein verlangsamte das Tumorwachstum, und die Kombination mit Anti‑PD‑1 erzielte die besten Effekte. Unter dem Mikroskop und mittels Einzelzellanalyse zeigten Tumore aus SPP1‑blockierten Mäusen mehr aktive CD8‑T‑Zellen, die toxische Moleküle zur Abtötung von Krebszellen produzierten, und weniger sogenannte M2‑ähnliche Makrophagen, die in der Regel das Tumorwachstum fördern. Mit anderen Worten: Die Hemmung von SPP1 verschob das Mikromilieu von einem unterdrückenden in einen immunaktivierten Zustand.
Was das für zukünftige Therapien bedeutet
Für Laien lautet die Hauptbotschaft: Nicht alle Immunzellen in einem Tumor sind gleich, und die Umgebung kann sie entweder willkommen heißen oder abweisen. Diese Studie identifiziert einen speziellen Typ von Killer‑T‑Zellen, der mit erfolgreicher Immuntherapie bei Lungenkrebs verbunden ist, und entwickelt einen genbasierten Score, der widerspiegelt, wie „warm“ oder „kalt“ das immunologische Klima eines Tumors ist. Sie hebt außerdem SPP1 als zentrales schädliches Signal hervor, das Tumoren hilft, sich dem Immunsystem zu entziehen. Durch das Blockieren von SPP1 bei Mäusen konnten Forschende Killer‑T‑Zellen reaktivieren und die Wirksamkeit der Standard‑Immuntherapie verbessern. Obwohl noch weitere klinische Prüfungen erforderlich sind, skizzieren diese Ergebnisse einen Weg zu Blut‑ und Gewebetests, die vorhersagen, wer wahrscheinlich von Immuntherapie profitiert, und legen Kombinationstherapien nahe, die resistente Lungen‑Tumore in solche verwandeln könnten, die das Immunsystem effektiver angreifen kann.
Zitation: Zhang, L., Zeng, J., Wen, J. et al. Multi-omics profiling reveals tumor microenvironment characteristics linked to immunotherapy response and prognosis in non-small cell lung cancer. npj Precis. Onc. 10, 179 (2026). https://doi.org/10.1038/s41698-026-01474-2
Schlüsselwörter: nicht‑kleinzelliger Lungenkrebs, Immuntherapie, Tumormikromilieu, CD8‑T‑Zellen, SPP1‑Signalgebung