Clear Sky Science · it
Profilazione multi-omica rivela caratteristiche del microambiente tumorale correlate alla risposta immunoterapica e alla prognosi nel carcinoma polmonare non a piccole cellule
Perché questo studio è importante per le persone con cancro al polmone
Molte persone con cancro polmonare avanzato ricevono oggi farmaci immunoterapici che aiutano il sistema immunitario ad attaccare i tumori. Tuttavia, un gran numero di pazienti non trae beneficio o vede il cancro ripresentarsi. Questo studio pone una domanda semplice ma cruciale: cosa differenzia i tumori che rispondono al trattamento da quelli che non rispondono, e questa conoscenza può guidare cure migliori per i pazienti con carcinoma polmonare non a piccole cellule?
Osservare i tumori cellula per cellula
I ricercatori hanno combinato diversi potenti strumenti genetici per costruire una mappa dettagliata dei tumori polmonari di pazienti trattati con immunoterapia, spesso insieme a chemioterapia. Invece di mediare i segnali sull’intero tumore, hanno analizzato le singole cellule, identificando cellule immunitarie, cellule tumorali e cellule di supporto. Confrontando i tumori che si sono ridotti profondamente dopo il trattamento con quelli che non lo hanno fatto, hanno scoperto che le risposte efficaci erano strettamente legate alla presenza di un particolare gruppo di cellule T citotossiche e a quanto il microambiente tumorale circostante fosse favorevole o ostile all’attacco immunitario.
Un gruppo particolare di cellule T citotossiche legato a risultati migliori
Tra tutte le cellule immunitarie studiate, è emerso un sottogruppo di cellule T CD8. Queste cellule erano caratterizzate da alti livelli di un gene chiamato ZNF683. I tumori dei pazienti che hanno risposto bene all’immunoterapia erano ricchi di queste cellule T CD8 ZNF683-positive, mentre i tumori non responsivi ne contenevano molte meno. Il team ha mostrato, attraverso diversi tipi di cancro e ampie coorti di pazienti, che livelli più elevati di ZNF683 di solito coincidevano con una maggiore presenza di cellule immunitarie e una sopravvivenza migliore. Hanno quindi costruito un punteggio di rischio, basato su 19 geni correlati a questo gruppo di cellule T, in grado di classificare i pazienti con adenocarcinoma polmonare in tumori a rischio più basso, immunologicamente “caldi”, e tumori a rischio più alto, immunologicamente “freddi”.
Tumori freddi, un segnale soppressivo e un nuovo bersaglio
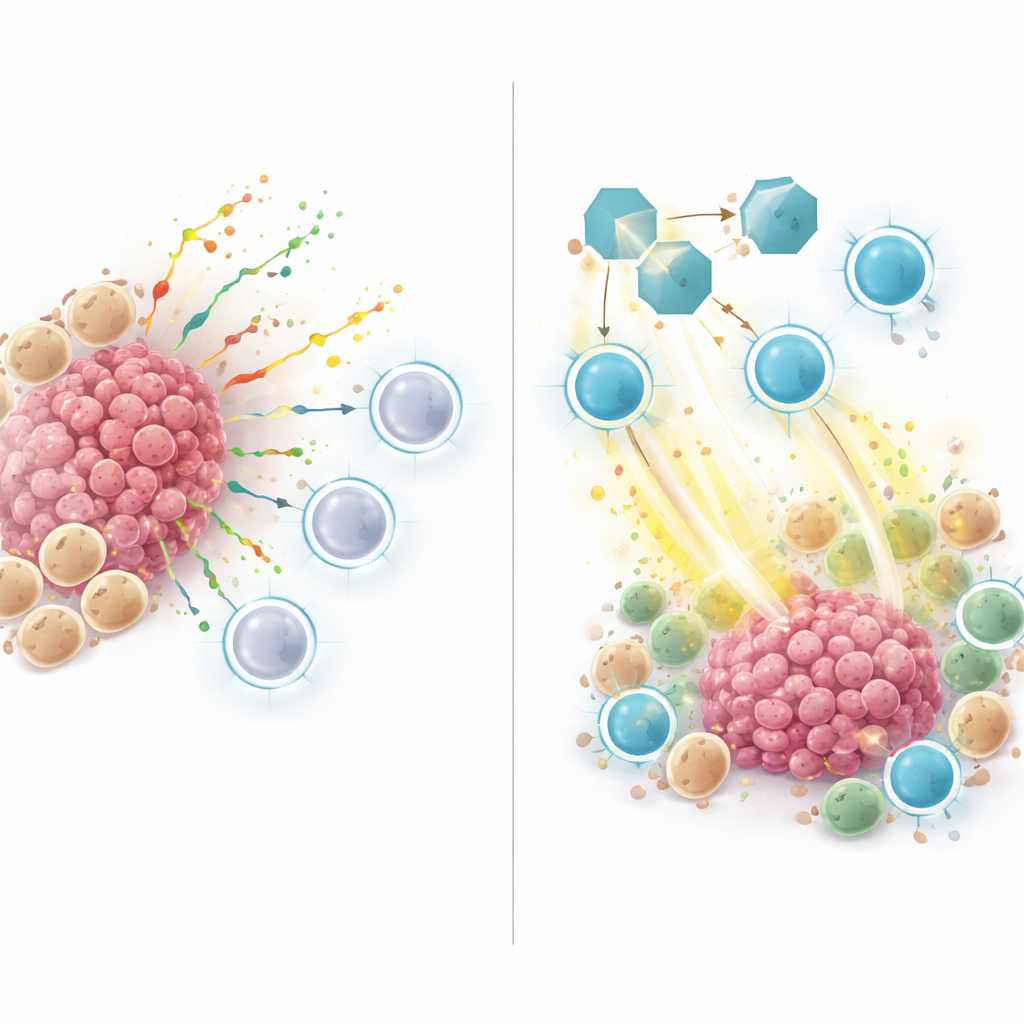
I tumori ad alto rischio, come definiti da questo punteggio ZNFRS, presentavano meno cellule immunitarie utili e più cellule tumorali e mieloidi, uno schema tipico dei tumori “freddi” che resistono all’immunoterapia. Quando i ricercatori hanno esaminato come le cellule in questi tumori comunicassero tra loro, hanno trovato che molti segnali fluivano da cellule mieloidi e tumorali verso le cellule T e le cellule natural killer. Un attore chiave era SPP1, una proteina secreta che viaggia dalle cellule mieloidi o tumorali ai recettori sulle cellule immunitarie. Questa rete di segnalazione SPP1 era forte nei tumori non responsivi e ad alto rischio, ma debole o assente nei tumori responsivi e a basso rischio, suggerendo che SPP1 contribuisca a creare una nicchia immunosoppressiva che allontana le cellule T citotossiche o ne attenua l’attività.
Testare il blocco di SPP1 in modelli animali
Per andare oltre i pattern osservati nei dati umani, il team si è rivolto a modelli murini di cancro al polmone. Hanno trattato topi portatori di tumore con un anticorpo che bloccava SPP1, da solo o in combinazione con un farmaco immunoterapico anti-PD-1. Il blocco di SPP1 da solo ha rallentato la crescita tumorale, e la combinazione con anti-PD-1 ha dato i migliori risultati. Al microscopio e tramite analisi a singola cellula, i tumori dei topi trattati con il blocco di SPP1 contenevano più cellule T CD8 attive che producevano molecole tossiche per uccidere le cellule tumorali, e meno dei cosiddetti macrofagi di tipo M2 che solitamente promuovono la crescita tumorale. In altre parole, inibire SPP1 ha spostato il microambiente da uno stato soppressivo verso uno stato attivato dal punto di vista immunitario.
Cosa significa per i trattamenti futuri
Per i lettori non specialisti, il messaggio principale è che non tutte le cellule immunitarie in un tumore hanno lo stesso ruolo, e che il contesto circostante può accoglierle o respingerle. Questo studio individua un tipo speciale di cellule T citotossiche legate al successo dell’immunoterapia nel cancro al polmone e costruisce un punteggio basato sui geni che riflette quanto il clima immunitario del tumore sia “caldo” o “freddo”. Evidenzia inoltre SPP1 come segnale chiave dannoso che aiuta i tumori a nascondersi dal sistema immunitario. Bloccando SPP1 nei topi, i ricercatori sono riusciti a risvegliare le cellule T citotossiche e a migliorare l’efficacia dell’immunoterapia standard. Pur richiedendo ulteriori test clinici, questi risultati tracciano una strada verso esami ematici e tissutali in grado di identificare chi trarrà più probabilmente beneficio dall’immunoterapia e suggeriscono trattamenti in combinazione che potrebbero trasformare i tumori polmonari resistenti in bersagli più vulnerabili per il sistema immunitario.
Citazione: Zhang, L., Zeng, J., Wen, J. et al. Multi-omics profiling reveals tumor microenvironment characteristics linked to immunotherapy response and prognosis in non-small cell lung cancer. npj Precis. Onc. 10, 179 (2026). https://doi.org/10.1038/s41698-026-01474-2
Parole chiave: carcinoma polmonare non a piccole cellule, immunoterapia, microambiente tumorale, cellule T CD8, segnalazione SPP1