Clear Sky Science · pt
Perfil multi-ômico revela características do microambiente tumoral ligadas à resposta à imunoterapia e ao prognóstico no câncer de pulmão não pequenas células
Por que este estudo importa para pessoas com câncer de pulmão
Muitas pessoas com câncer de pulmão avançado hoje recebem drogas imunoterápicas que ajudam o sistema imunológico a atacar tumores. Ainda assim, um grande número de pacientes não se beneficia ou vê seu câncer retornar. Este estudo faz uma pergunta simples, porém crucial: o que é diferente dentro dos tumores que respondem ao tratamento em comparação com os que não respondem, e esse conhecimento pode orientar um cuidado melhor para pacientes com câncer de pulmão não pequenas células?
Olhando dentro dos tumores célula por célula
Os pesquisadores combinaram várias ferramentas genéticas poderosas para construir um mapa detalhado de tumores pulmonares de pacientes tratados com imunoterapia, frequentemente em combinação com quimioterapia. Em vez de fazer médias dos sinais em todo o tumor, eles analisaram células individuais, identificando células imunes, células cancerígenas e células de suporte. Ao comparar tumores que encolheram fortemente após o tratamento com aqueles que não encolheram, descobriram que respostas bem-sucedidas estavam fortemente ligadas à presença de um grupo particular de células T assassinas e ao quanto o microambiente tumoral era receptivo ou hostil ao ataque imunológico.
Um grupo especial de células T assassinas ligado a melhores desfechos
Entre todas as células imunes estudadas, um subconjunto de células T CD8 destacou-se. Essas células foram marcadas por altos níveis de um gene chamado ZNF683. Tumores de pacientes que responderam bem à imunoterapia eram ricos nessas células CD8 positivas para ZNF683, enquanto tumores não respondedores tinham muito menos delas. A equipe mostrou, em vários tipos diferentes de câncer e grandes coortes de pacientes, que níveis mais altos de ZNF683 geralmente coexistem com maior presença de células imunes e melhor sobrevida. Em seguida, construíram um escore de risco, baseado em 19 genes relacionados a esse grupo de células T, que pôde classificar pacientes com adenocarcinoma pulmonar em tumores de menor risco, imunologicamente “quentes”, e tumores de maior risco, imunologicamente “frios”.
Tumores frios, um sinal supressor e um novo alvo
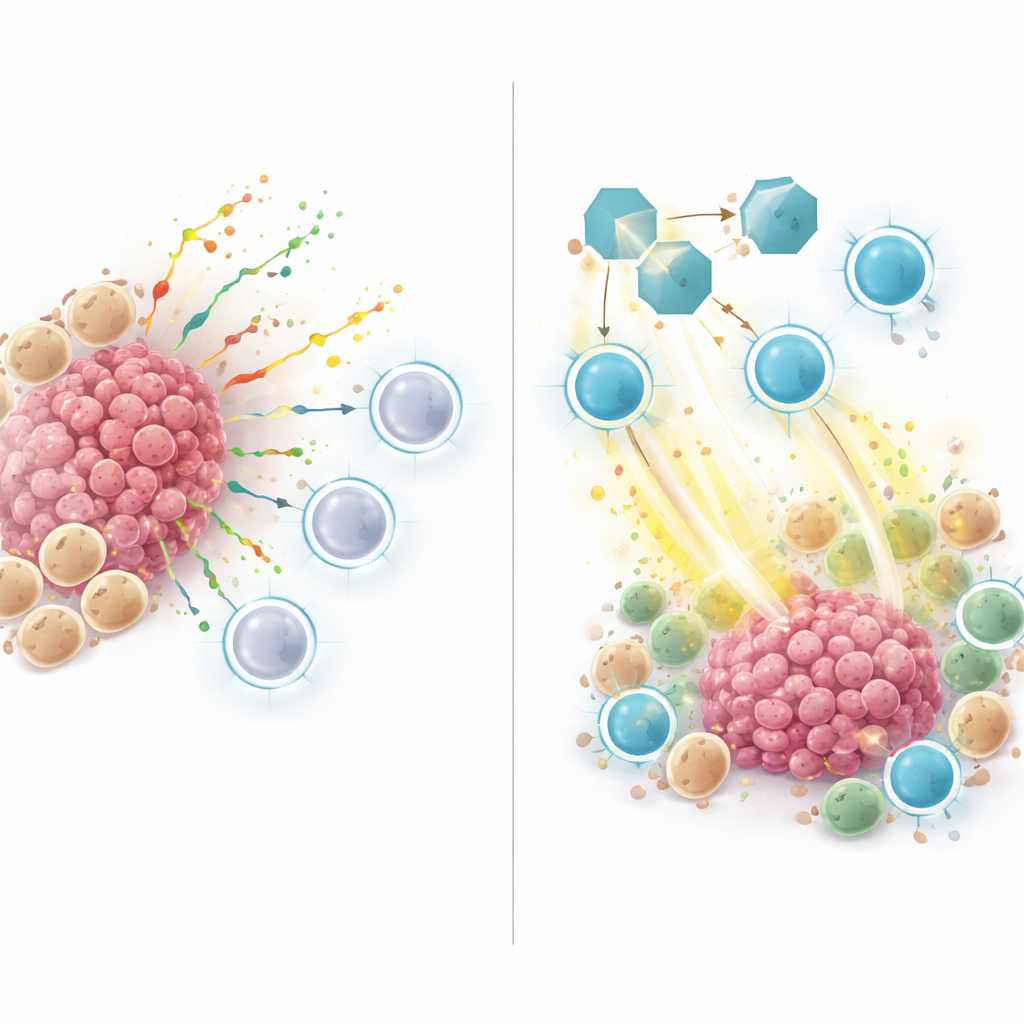
Os tumores de alto risco, conforme definidos por esse escore ZNFRS, tinham menos células imunes úteis e mais células cancerígenas e mieloides, um padrão típico de tumores “frios” que resistem à imunoterapia. Quando os pesquisadores examinaram como as células nesses tumores se comunicavam, encontraram muitos sinais fluindo de células mieloides e cancerígenas em direção a células T e células assassinas naturais. Um ator-chave foi a SPP1, uma proteína secretada que ia de células mieloides ou cancerígenas para receptores em células imunes. Essa rede de sinalização SPP1 era forte em tumores não respondedores e de alto risco, mas fraca ou ausente em tumores respondedores e de baixo risco, sugerindo que a SPP1 ajuda a criar um nicho imuno-supressor que afasta ou reduz a atividade das células T assassinas.
Testando o bloqueio de SPP1 em modelos animais
Para ir além dos padrões observados em dados humanos, a equipe recorreu a modelos murinos de câncer de pulmão. Trataram camundongos com tumor com um anticorpo que bloqueia a SPP1, com ou sem um medicamento imunoterápico anti-PD-1. Bloquear a SPP1 sozinho desacelerou o crescimento tumoral, e a combinação com anti-PD-1 foi a mais eficaz. Ao microscópio e por análise de célula única, tumores de camundongos com SPP1 bloqueada continham mais células T CD8 ativadas produzindo moléculas tóxicas que matam células cancerígenas, e menos macrófagos do tipo M2 que normalmente promovem o crescimento tumoral. Em outras palavras, inibir a SPP1 deslocou o microambiente de um estado supressor para um estado ativado imunologicamente.
O que isso significa para tratamentos futuros
Para leitores leigos, a mensagem principal é que nem todas as células imunes em um tumor são iguais, e que o entorno pode tanto acolhê-las quanto repelí-las. Este estudo identifica um tipo especial de célula T assassina associado ao sucesso da imunoterapia no câncer de pulmão e constrói um escore baseado em genes que reflete quão “quente” ou “frio” é o clima imunológico do tumor. Também destaca a SPP1 como um sinal prejudicial-chave que ajuda os tumores a se esconderem do sistema imunológico. Ao bloquear a SPP1 em camundongos, os pesquisadores conseguiram reativar células T assassinas e melhorar a eficácia da imunoterapia padrão. Embora sejam necessários mais testes clínicos, essas descobertas delineiam um caminho para testes sanguíneos e de tecido que identifiquem quem tem maior probabilidade de se beneficiar da imunoterapia e sugerem tratamentos combinados que poderiam transformar tumores pulmonares resistentes em alvos mais vulneráveis ao ataque imunológico.
Citação: Zhang, L., Zeng, J., Wen, J. et al. Multi-omics profiling reveals tumor microenvironment characteristics linked to immunotherapy response and prognosis in non-small cell lung cancer. npj Precis. Onc. 10, 179 (2026). https://doi.org/10.1038/s41698-026-01474-2
Palavras-chave: câncer de pulmão não pequenas células, imunoterapia, microambiente tumoral, células T CD8, sinalização SPP1