Clear Sky Science · es
Perfiles multi-ómicos revelan características del microambiente tumoral vinculadas a la respuesta a la inmunoterapia y al pronóstico en cáncer de pulmón no microcítico
Por qué este estudio importa para las personas con cáncer de pulmón
Muchas personas con cáncer de pulmón avanzado reciben hoy fármacos de inmunoterapia que ayudan al sistema inmune a atacar los tumores. Sin embargo, un gran número de pacientes no se beneficia o ve reaparecer su cáncer. Este estudio plantea una pregunta sencilla pero crucial: ¿qué es diferente dentro de los tumores que responden al tratamiento respecto de los que no lo hacen, y puede ese conocimiento orientar un mejor cuidado para pacientes con cáncer de pulmón no microcítico?
Analizar los tumores célula por célula
Los investigadores combinaron varias herramientas genéticas potentes para construir un mapa detallado de tumores pulmonares de pacientes tratados con inmunoterapia, a menudo junto con quimioterapia. En lugar de promediar señales en todo el tumor, analizaron células individuales, identificando células inmunitarias, cancerosas y células de soporte. Al comparar tumores que disminuyeron profundamente tras el tratamiento con los que no lo hicieron, hallaron que las respuestas exitosas estaban estrechamente vinculadas a la presencia de un grupo particular de células T citotóxicas y a cuán receptivo u hostil era el microambiente tumoral circundante para el ataque inmunitario.
Un grupo especial de células T citotóxicas vinculado a mejores resultados
De entre todas las células inmunitarias estudiadas, destacó un subconjunto de células T CD8. Estas células se caracterizaban por niveles altos de un gen llamado ZNF683. Los tumores de pacientes que respondieron bien a la inmunoterapia estaban ricos en estas células CD8 positivas para ZNF683, mientras que los tumores no respondedores tenían muchas menos. El equipo demostró, a través de distintos tipos de cáncer y grandes cohortes de pacientes, que niveles más altos de ZNF683 solían asociarse con mayor presencia inmunitaria y mejor supervivencia. A continuación construyeron una puntuación de riesgo, basada en 19 genes relacionados con este grupo de células T, que podía clasificar a pacientes con adenocarcinoma de pulmón en tumores de menor riesgo e inmunológicamente “calientes” y en tumores de mayor riesgo e inmunológicamente “fríos”.
Tumores fríos, una señal supresora y un nuevo objetivo
Los tumores de alto riesgo, según esta puntuación ZNFRS, presentaban menos células inmunitarias útiles y más células cancerosas y mieloides, un patrón típico de tumores “fríos” que resisten la inmunoterapia. Cuando los investigadores examinaron cómo se comunicaban las células en estos tumores, encontraron que muchas señales fluían desde células mieloides y cancerosas hacia células T y células asesinas naturales. Un actor clave fue SPP1, una proteína secretada que viajaba desde células mieloides o cancerosas hacia receptores en células inmunitarias. Esta red de señalización SPP1 era fuerte en tumores no respondedores y de alto riesgo, pero débil o ausente en tumores respondedores y de bajo riesgo, lo que sugiere que SPP1 ayuda a crear un nicho inmunosupresor que mantiene alejadas a las células T citotóxicas o atenúa su actividad.
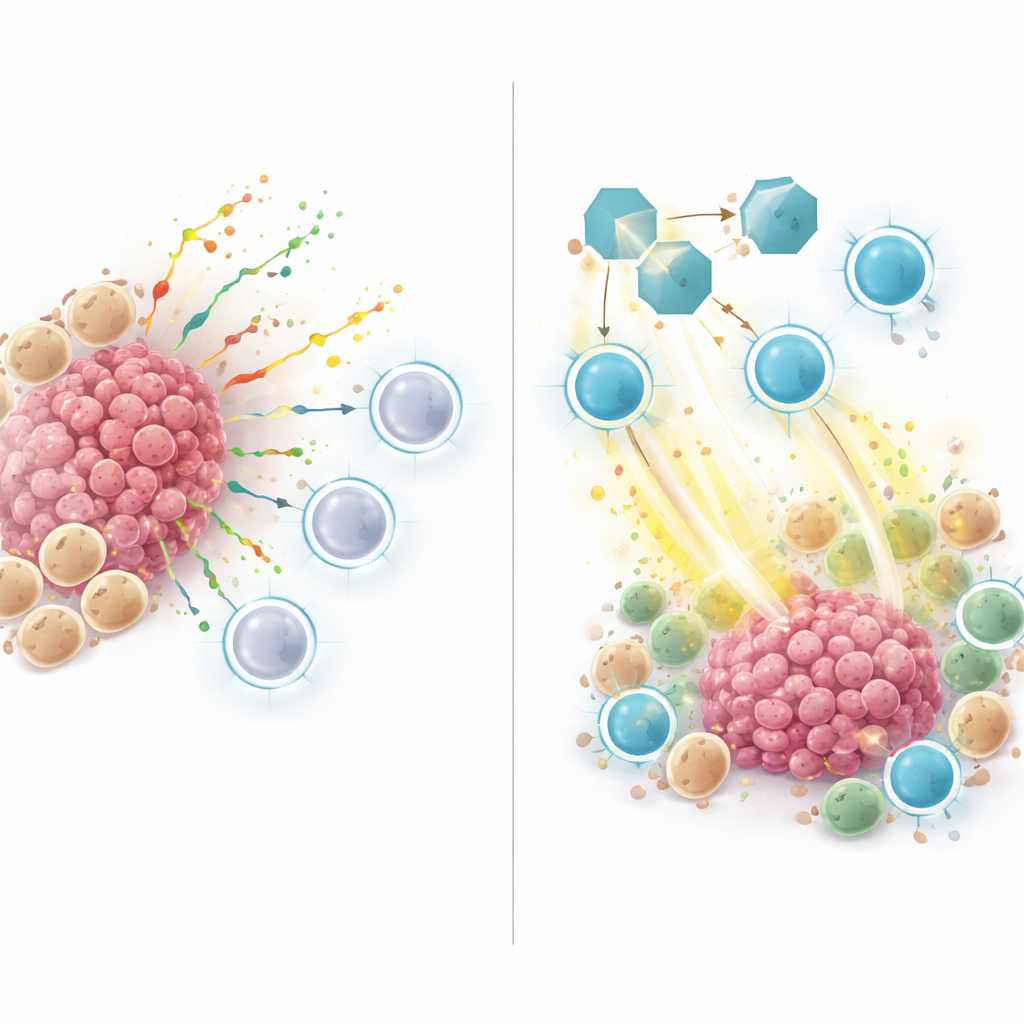
Probar el bloqueo de SPP1 en modelos animales
Para ir más allá de los patrones observados en datos humanos, el equipo recurrió a modelos murinos de cáncer de pulmón. Trataron a ratones con tumores con un anticuerpo que bloquea SPP1, con o sin un fármaco de inmunoterapia anti-PD-1. El bloqueo de SPP1 por sí solo ralentizó el crecimiento tumoral, y la combinación con anti-PD-1 fue la más eficaz. Bajo el microscopio y mediante análisis de célula única, los tumores de ratones con SPP1 bloqueada contenían más células T CD8 activas que producían moléculas tóxicas que matan células cancerosas, y menos de los llamados macrófagos de tipo M2 que normalmente promueven el crecimiento tumoral. En otras palabras, inhibir SPP1 desplazó el microambiente de un estado supresor hacia uno activado inmunológicamente.
Qué significa esto para tratamientos futuros
Para lectores no especializados, el mensaje principal es que no todas las células inmunitarias en un tumor son iguales, y que el vecindario circundante puede recibirlas o rechazarlas. Este estudio identifica un tipo especial de célula T citotóxica vinculada al éxito de la inmunoterapia en cáncer de pulmón y desarrolla una puntuación basada en genes que refleja cuán cálido o frío es el clima inmunitario del tumor. También resalta a SPP1 como una señal dañina clave que ayuda a los tumores a esconderse del sistema inmune. Al bloquear SPP1 en ratones, los investigadores lograron reactivar a las células T citotóxicas y mejorar la eficacia de la inmunoterapia estándar. Aunque se necesitan más ensayos clínicos, estos hallazgos trazan un camino hacia pruebas en sangre y tejido que identifiquen quién es más probable que se beneficie de la inmunoterapia y sugieren tratamientos combinados que podrían convertir tumores pulmonares resistentes en otros que el sistema inmune pueda atacar con mayor eficacia.
Cita: Zhang, L., Zeng, J., Wen, J. et al. Multi-omics profiling reveals tumor microenvironment characteristics linked to immunotherapy response and prognosis in non-small cell lung cancer. npj Precis. Onc. 10, 179 (2026). https://doi.org/10.1038/s41698-026-01474-2
Palabras clave: cáncer de pulmón no microcítico, inmunoterapia, microambiente tumoral, células T CD8, señalización SPP1