Clear Sky Science · sv
Empirisk azitromycin förändrar övre luftvägsmikrobiomet och resistomet utan antiinflammatorisk nytta vid COVID-19
Varför detta betyder något för vardagligt antibiotikaanvändande
Under de tidiga månaderna av COVID-19-pandemin fick många personer antibiotikumet azitromycin i hopp om att det skulle dämpa skadlig inflammation eller hjälpa till att bekämpa viruset. Denna studie ställer en till synes enkel men avgörande fråga: vad gjorde all den extra antibiotikaanvändningen egentligen inne i patienternas näsor och halsar, där viruset först tar fäste? Genom att följa mer än tusen inneliggande vuxna visar forskarna att azitromycin märkbart störde mikrobiell gemenskap i de övre luftvägarna och ökade förekomsten av antibiotikaresistensgener—utan att ge den efterfrågade antiinflammatoriska effekten.
Hur studien var upplagd
Forskare använde data från ett nationellt amerikanskt projekt som följde 1 164 vuxna inneliggande med COVID-19 vid 20 sjukhus mellan 2020 och 2021. Patienterna delades naturligt in i tre grupper: de som empiriskt behandlades med azitromycin, de som fick andra antibiotika och de som inte fick antibiotika alls. Ur nässvabbar som samlades upprepade gånger under en månad använde teamet en teknik kallad metatranskriptomik för att kartlägga vilka mikrober som var aktiva och vilka resistensgener som uttrycktes. De sekvenserade också immunkopplade gener från blod och näsceller för att se om azitromycin förändrade patienternas inflammationssvar. 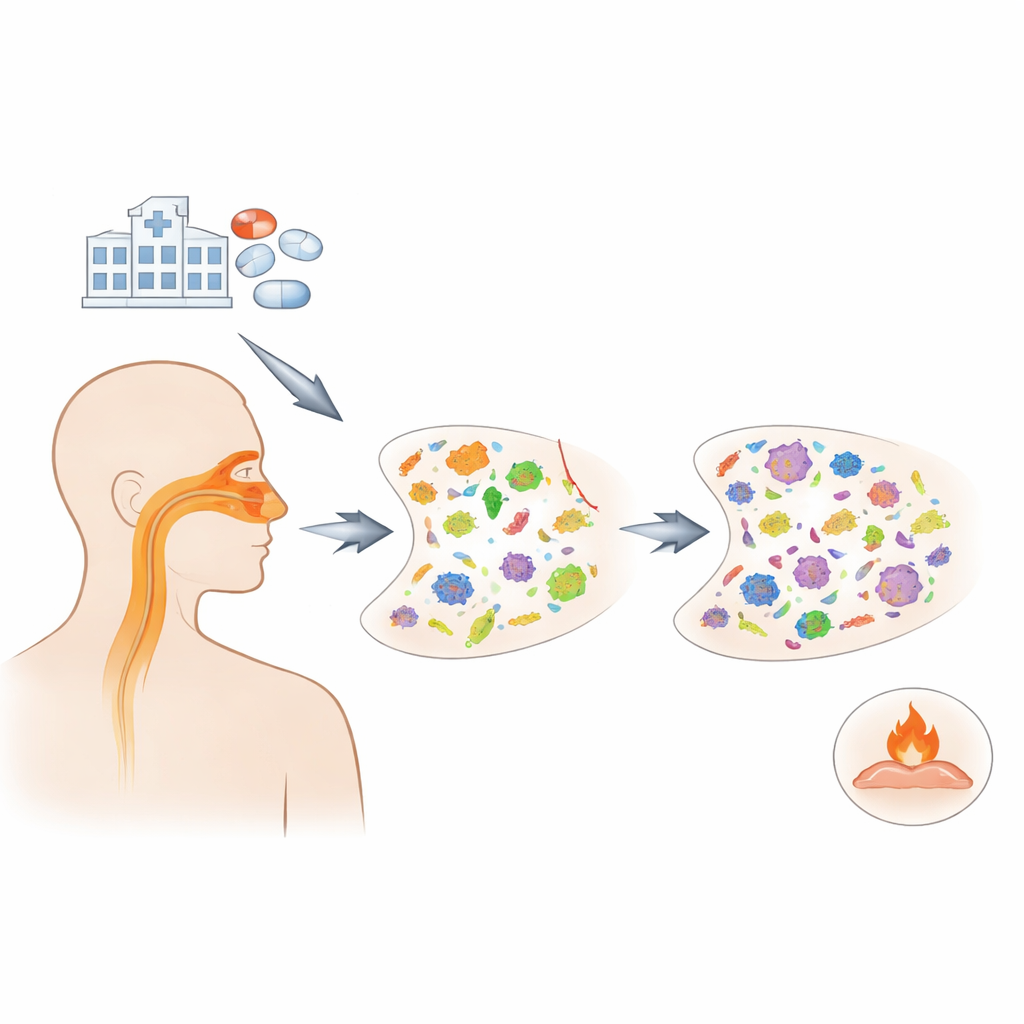
Vad som hände med luftvägarnas små invånare
Redan efter bara en dag med azitromycin minskade den totala mängden bakterier i näsan, och denna minskning var fortfarande tydlig efter ungefär fem dagars behandling. Förlusten var dock inte jämnt fördelad. Mikrober som normalt lever harmlöst i de övre luftvägarna, såsom Neisseria och Fusobacterium, tenderade att avta. Samtidigt blev arter som kan orsaka sjukdom, inklusive vissa Staphylococcus och Klebsiella, vanligare. Svampar ökade också i abundans under samma period, vilket antyder att när bakteriegrannar slås tillbaka kan andra organismer flytta in i det frigjorda nischen.
Dolda förändringar i resistensgener
Utöver att räkna vilka mikrober som fanns närvarande fokuserade forskarna på ”resistomet”—samlingen av gener som låter bakterier motstå antibiotika. Azitromycin tillhör en läkemedelsfamilj som kallas makrolider, och teamet fann att gener som ger resistens mot makrolider och närbesläktade läkemedel expanderade snabbt. Efter bara några dagars behandling var antalet distinkta makrolidresistensgener som uttrycktes aktivt cirka 50–70 procent högre hos azitromycinbehandlade patienter än hos dem som inte fick antibiotika eller som fick andra läkemedel. Andelen av det totala resistomet som utgjordes av dessa makrolidresistensgener nästan fördubblades och, anmärkningsvärt nog, kvarstod dessa förändringar i en vecka eller mer efter att antibiotikan avslutats. 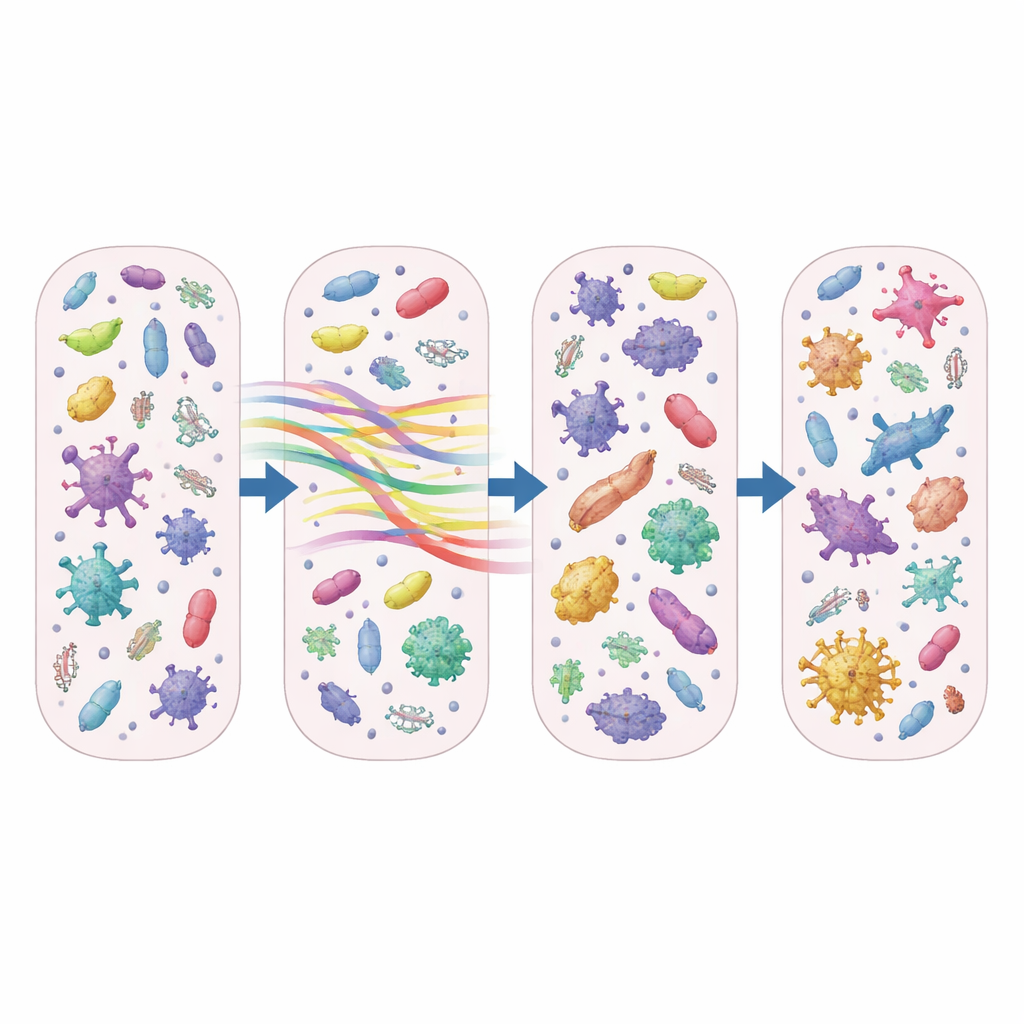
Vilka mikrober bär de nya försvaren
Genom att korrelera resistensgener med de bakterier som var närvarande kopplade studien dessa makrolidförsvar till både välkända patogener och vanligtvis harmlösa följeslagare. Potentiella sjukdomsalstrande arter som Staphylococcus och Streptococcus var starkt associerade med nyckelresistensgener som ermA och msrA, vilket antyder att vanliga lunginflammationsframkallande bakterier kan bli svårare att behandla efter exponering för azitromycin. Samtidigt visade vardagliga näsresidenser, inklusive Corynebacterium och Dolosigranulum, också samband med resistensgener, vilket tyder på att de övre luftvägarna kan fungera som en tyst reservoar där antibiotikaresistens ackumuleras och potentiellt sprids.
Inga tecken på den önskade dämpande effekten
Azitromycin har ett rykte om att dämpa inflammation vid kroniska lungsjukdomar, så många kliniker hoppades att det skulle kunna dämpa de okontrollerade immunsvar som ses vid svår COVID-19. När forskarna jämförde mönster av immun-genaktivitet i blod och näsceller hos patienter som fick respektive inte fick azitromycin fann de emellertid inga meningsfulla skillnader. Virala nivåer av SARS-CoV-2 i näsan såg också likartade ut mellan grupperna. Med andra ord, medan läkemedlet tydligt formade om mikrobiomet och resistomet, verkade det inte lindra skadlig inflammation eller minska mängden virus hos inneliggande patienter.
Vad detta betyder för patienter och folkhälsa
Tillsammans målar dessa fynd en varningsbild. I denna stora kohort av personer inneliggande med en virussjukdom gav empirisk användning av azitromycin inga mätbara antiinflammatoriska eller antivirala fördelar, men den främjade tillväxt och aktivitet hos resistensgener i de övre luftvägarna och försköt balansen av mikrober mot mer potentiellt skadliga arter. För enskilda patienter kan det öka risken för senare bakteriella infektioner som är svårare att behandla. På befolkningsnivå bidrar sådan användning till det större problemet med antibiotikaresistens. Arbetet understryker ett enkelt budskap för kliniker och allmänhet: vid virussjukdomar som COVID-19 kan användning av antibiotika ”för säkerhets skull” få bestående nackdelar, och noggrann antibiotikastyrning är avgörande för att skydda dessa läkemedels effektivitet när de verkligen behövs.
Citering: Glascock, A., Maguire, C., Phan, H.V. et al. Empiric azithromycin alters the upper respiratory microbiome and resistome without anti-inflammatory benefit in COVID-19. Nat Microbiol 11, 1100–1112 (2026). https://doi.org/10.1038/s41564-026-02285-8
Nyckelord: azitromycin, COVID-19, luftvägsmikrobiom, antibiotikaresistens, antibiotikastyrning