Clear Sky Science · ar
الاستخدام التجريبي للأزيثروميسين يغير ميكروبيوم الجهاز التنفسي العلوي ومخزون مقاومة المضادّات الحيوية دون فائدة مضادة للالتهاب في كوفيد-19
لماذا يهم هذا بالنسبة لاستخدام المضادات الحيوية اليومي
خلال الأشهر الأولى من جائحة كوفيد-19، تلقى كثيرون مضادّ الجراثيم أزيثروميسين على أمل أن يخفّف الالتهاب الضار أو يساعد في مقاومة الفيروس. تطرح هذه الدراسة سؤالاً بسيطاً ظاهرياً لكنه بالغ الأهمية: ماذا فعل كل ذلك الاستخدام الإضافي للمضادّ الحيوي فعلاً داخل أنوف وحناجر المرضى، حيث يستقر الفيروس أولاً؟ من خلال تتبّع أكثر من ألف بالغ نُقلوا للمستشفى، يظهر الباحثون أن الأزيثروميسين أزعج بشكل ملحوظ مجتمع الميكروبات في المجاري التنفسية العليا وزاد من جينات مقاومة المضادات الحيوية—دون أن يوفّر الفائدة المضادة للالتهاب المتوقعة.
كيف نُظِّمت الدراسة
استند العلماء إلى مشروع وطني أميركي تابع 1,164 بالغاً نُقلوا إلى المستشفى مصابين بكوفيد-19 في 20 مستشفى بين عامي 2020 و2021. وقع المرضى طبيعياً في ثلاث مجموعات: من عولج تجريبياً بالأزيثروميسين، ومن أعطي مضادات حيوية أخرى، ومن لم يتلقَ مضادات حيوية. من مسحات أنفية جُمعت مراراً على مدى شهر، استخدم الفريق تقنية تُسمى الميتاترنسكريبتوميكس لقراءة أي الميكروبات كانت نشطة وأي جينات مقاومة تُعبّر عنها. كما سلّلو تسلسل الجينات المرتبطة بالمناعة من الدم وخلايا الأنف لمعرفة ما إذا كان الأزيثروميسين يغيّر الاستجابات الالتهابية للمرضى. 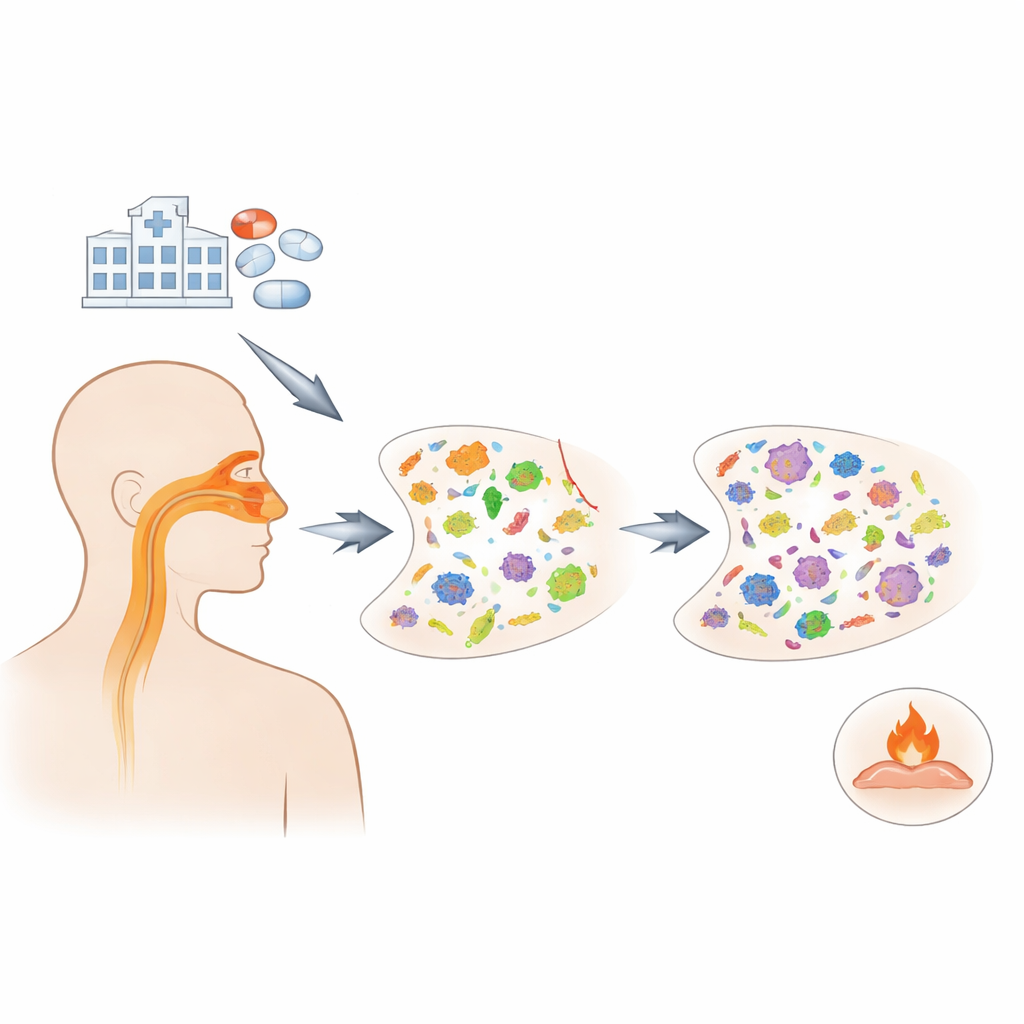
ماذا حدث لسكان المجرى الهوائي الصغار
خلال يوم واحد فقط من بدء الأزيثروميسين، انخفضت الكمية الإجمالية للبكتيريا في الأنف، وبقي هذا الانخفاض واضحاً بعد حوالي خمسة أيام من العلاج. لكن الخسارة لم تكن متساوية. الميكروبات التي تعيش عادة بلا ضرر في المجرى التنفسي العلوي، مثل Neisseria وFusobacterium، مالَت إلى التراجع. وفي المقابل، أصبحت الأنواع التي يمكن أن تسبب المرض، بما في ذلك بعض أنواع Staphylococcus وKlebsiella، أكثر شيوعاً. كما ازداد وجود الفطريات على مدى نفس الفترة، مما يلمّح إلى أنه عندما تُضعَف الجيران البكتيرية، قد تنتقل كائنات أخرى لاحتلال المكان الخالي.
تحولات خفية في جينات المقاومة
بعيداً عن عدّ أي الميكروبات كانت موجودة، ركّز الباحثون على «مخزون المقاومة»—مجموعة الجينات التي تتيح للبكتيريا مقاومة المضادات الحيوية. ينتمي الأزيثروميسين إلى عائلة أدوية تُسمى الماكروليدات، ووجد الفريق أن الجينات التي تمنح مقاومة للماكروليدات والأدوية القريبة منها توسعت بسرعة. بعد بضعة أيام فقط من العلاج، كان عدد جينات مقاومة الماكروليدات المتميّزة التي تُعبّر عنها نشطة أعلى بنحو 50 إلى 70 بالمئة لدى المرضى المعالجين بالأزيثروميسين مقارنة بمن لم يتلقوا مضادات حيوية أو تلقوا أدوية أخرى. وازدادت نسبة هذه الجينات ضمن المخزون الإجمالي للمقاومة تقريباً إلى الضعف، ومن اللافت أن هذه التغيّرات استمرت لأسبوع أو أكثر بعد إيقاف المضاد الحيوي. 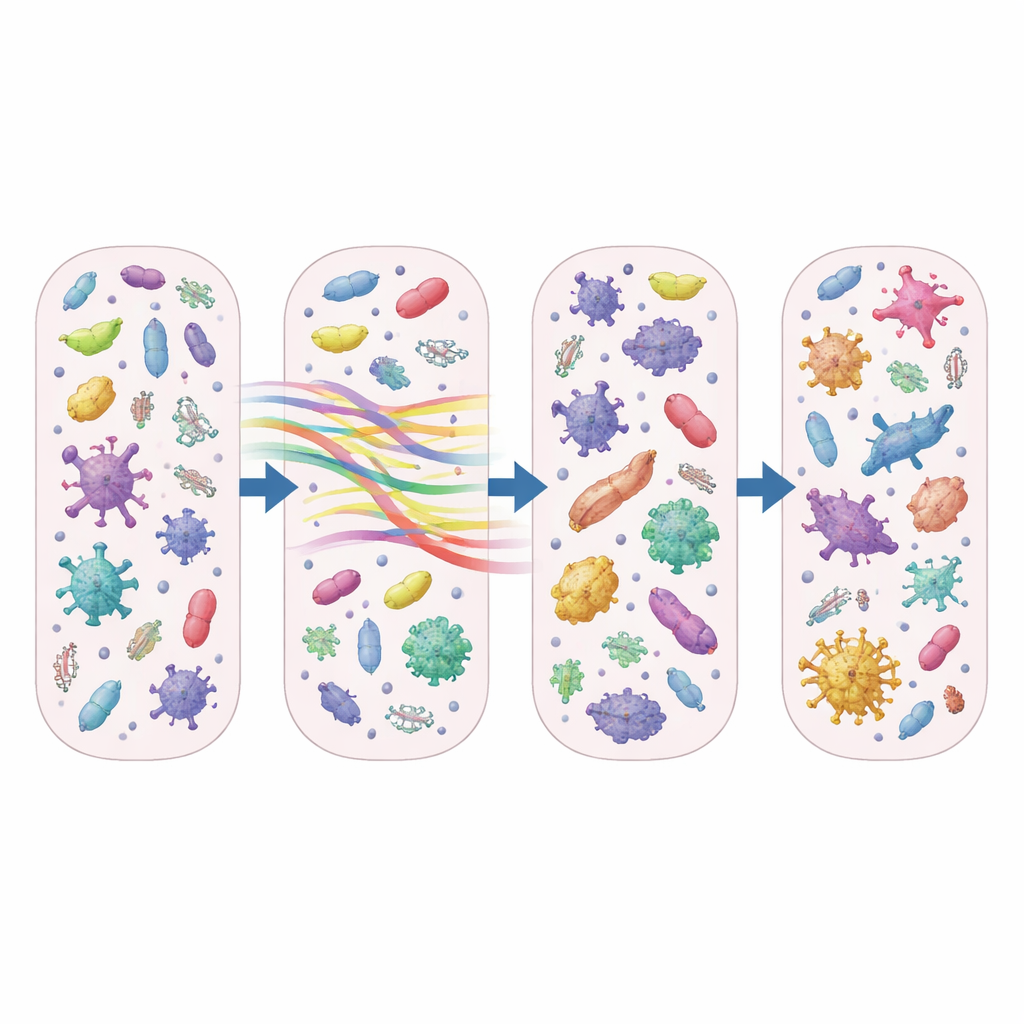
أي الميكروبات تحمل الدفاعات الجديدة
بربط جينات المقاومة بالجراثيم الموجودة، ربطت الدراسة أدوات الدفاع ضد الماكروليدات هذه بمسببات مرض معروفة ورفاق عادةً غير مؤذيين. ارتبطت الممرضات المحتملة مثل Staphylococcus وStreptococcus بقوة مع جينات مقاومة رئيسية مثل ermA وmsrA، مما يوحي بأن بكتيريا الرئة الشائعة قد تصبح أصعب علاجاً بعد التعرض للأزيثروميسين. وفي الوقت نفسه، أظهرت سكان الأنف الاعتياديون، بما في ذلك Corynebacterium وDolosigranulum، أيضاً روابط مع جينات المقاومة، مما يشير إلى أن المجرى التنفسي العلوي يمكن أن يعمل كخزان هادئ تتراكم فيه مقاومة المضادات الحيوية وقد تنتشر لاحقاً.
لا أثر للتأثير المهدئ المتوقع
لدى الأزيثروميسين سمعة في تخفيف الالتهاب في أمراض الرئة المزمنة، لذا كان كثير من الأطباء يأملون أن يخفف الاستجابات المناعية المفرطة التي تُرى في كوفيد-19 الشديد. ومع ذلك، عندما قارن الباحثون أنماط نشاط جينات المناعة في الدم وخلايا الأنف بين المرضى الذين تلقوا الأزيثروميسين ومن لم يتلقوه، لم يجدوا فروقاً ذات دلالة. كما بدت مستويات فيروس SARS-CoV-2 في الأنف متشابهة عبر المجموعات. بعبارة أخرى، بينما غيّر الدواء بشكل واضح الميكروبيوم ومخزون المقاومة، لم يظهر أنه يخفف الالتهاب الضار أو يقلل كمية الفيروس لدى المرضى الداخليين.
ماذا يعني هذا للمرضى والصحة العامة
معاً، ترسم هذه النتائج صورة تحذيرية. في هذه المجموعة الكبيرة من الأشخاص الذين نُقلوا إلى المستشفى بسبب عدوى فيروسية، فشل الاستخدام التجريبي للأزيثروميسين في تقديم فوائد مضادة للالتهاب أو مضادة للفيروسات قابلة للقياس، لكنه شجّع نمو ونشاط جينات المقاومة في المجرى التنفسي العلوي وغير توازن المجتمع الميكروبي نحو أنواع قد تكون أكثر ضرراً. بالنسبة للمرضى الأفراد، قد يرفع ذلك خطر الإصابة لاحقاً بعدوى بكتيرية أصعب علاجها. وعلى مستوى السكان، يضيف مثل هذا الاستخدام إلى المشكلة الأوسع لمقاومة المضادات الحيوية. تؤكد الدراسة رسالة بسيطة للأطباء والجمهور على حد سواء: عند مواجهة أمراض فيروسية مثل كوفيد-19، قد يكون استخدام المضادات الحيوية «احترازياً» له عواقب دائمة، وإدارة الاستخدام بحذر ضرورية لحماية فعالية هذه الأدوية عندما تكون مطلوبة فعلاً.
الاستشهاد: Glascock, A., Maguire, C., Phan, H.V. et al. Empiric azithromycin alters the upper respiratory microbiome and resistome without anti-inflammatory benefit in COVID-19. Nat Microbiol 11, 1100–1112 (2026). https://doi.org/10.1038/s41564-026-02285-8
الكلمات المفتاحية: أزيثروميسين, كوفيد-19, ميكروبيوم الجهاز التنفسي, مقاومة المضادات الحيوية, إدارة استخدام المضادات الحيوية