Clear Sky Science · nl
Empirisch gebruik van azitromycine verandert het bovenste luchtwegmicrobioom en resistoom zonder ontstekingsremmend voordeel bij COVID-19
Waarom dit belangrijk is voor dagelijks antibioticagebruik
In de vroege maanden van de COVID-19-pandemie kregen veel mensen de antibioticum azitromycine in de hoop dat het schadelijke ontsteking zou verminderen of zou helpen het virus te bestrijden. Deze studie stelt een ogenschijnlijk eenvoudige maar cruciale vraag: wat deed al dat extra antibioticagebruik eigenlijk in de neuzen en keeltjes van patiënten, waar het virus zich eerst vestigt? Door meer dan duizend gehospitaliseerde volwassenen te volgen, laten de onderzoekers zien dat azitromycine de gemeenschap van microben in de bovenste luchtwegen duidelijk verstoorde en genen voor antibioticaresistentie versterkte—zonder het gehoopte ontstekingsremmende voordeel te leveren.
Opzet van de studie
Wetenschappers maakten gebruik van een landelijk project in de VS dat 1.164 volwassenen hospitaliseerd met COVID-19 volgde in 20 ziekenhuizen tussen 2020 en 2021. Patiënten vielen vanzelfsprekend in drie groepen: degenen die empirisch met azitromycine werden behandeld, degenen die andere antibiotica kregen en degenen die geen antibiotica kregen. Uit herhaaldelijk afgenomen neuswratten over een maand gebruikte het team een techniek genaamd metatranscriptomica om uit te lezen welke microben actief waren en welke resistentiegenen werden tot expressie gebracht. Ze sequentieerden ook immuun-gerelateerde genen uit bloed- en neuscellen om te zien of azitromycine de ontstekingsreacties van patiënten veranderde. 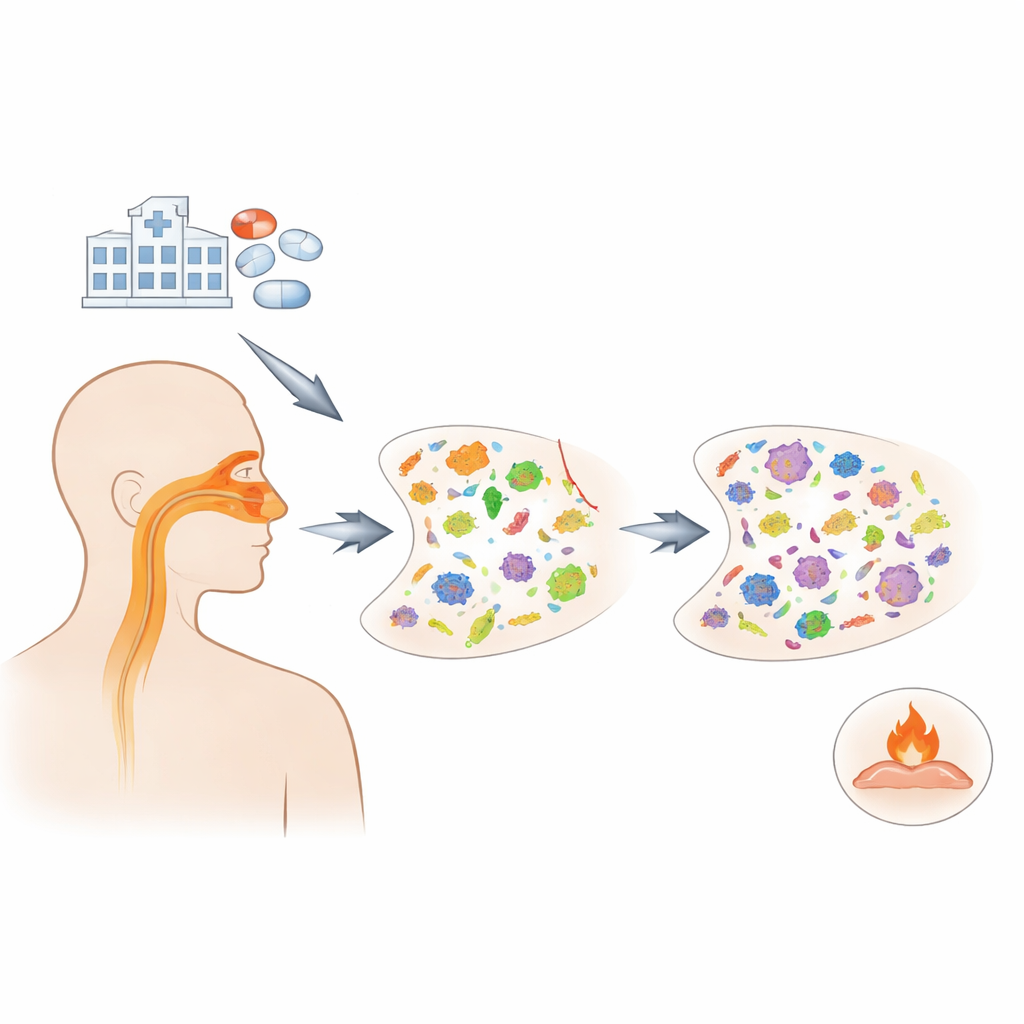
Wat er met de kleine bewoners van de luchtwegen gebeurde
Al binnen één dag na het starten van azitromycine daalde de totale hoeveelheid bacteriën in de neus, en deze vermindering was nog steeds duidelijk na ongeveer vijf dagen behandeling. Maar het verlies was niet uniform. Microben die normaal onschadelijk in de bovenste luchtwegen leven, zoals Neisseria en Fusobacterium, leken te verschrompelen. Tegelijkertijd werden soorten die ziekte kunnen veroorzaken, waaronder bepaalde Staphylococcus- en Klebsiella-soorten, juist vaker aangetroffen. Schimmels namen ook in aantallen toe gedurende dezelfde periode, wat suggereert dat wanneer bacteriële buren worden teruggedrongen, andere organismen in de vrijgekomen niche kunnen opschuiven.
Verborgen verschuivingen in resistentiegenen
Voorbij het tellen welke microben aanwezig waren, richtten de onderzoekers zich op het “resistoom”—de verzameling genen die bacteriën in staat stellen antibiotica te weerstaan. Azitromycine behoort tot een familie geneesmiddelen genaamd macroliden, en het team vond dat genen die resistentie tegen macroliden en nauw verwante middelen verlenen snel uitgroeiden. Na slechts een paar dagen behandeling was het aantal verschillende macrolide-resistentiegenen dat actief werd tot expressie gebracht ongeveer 50 tot 70 procent hoger bij patiënten behandeld met azitromycine dan bij degenen die geen antibiotica of andere geneesmiddelen kregen. Het aandeel van het totale resistoom dat uit deze macrolide-resistentiegenen bestond verdubbelde bijna en, opvallend genoeg, deze veranderingen hielden een week of langer aan nadat het antibioticum was gestopt. 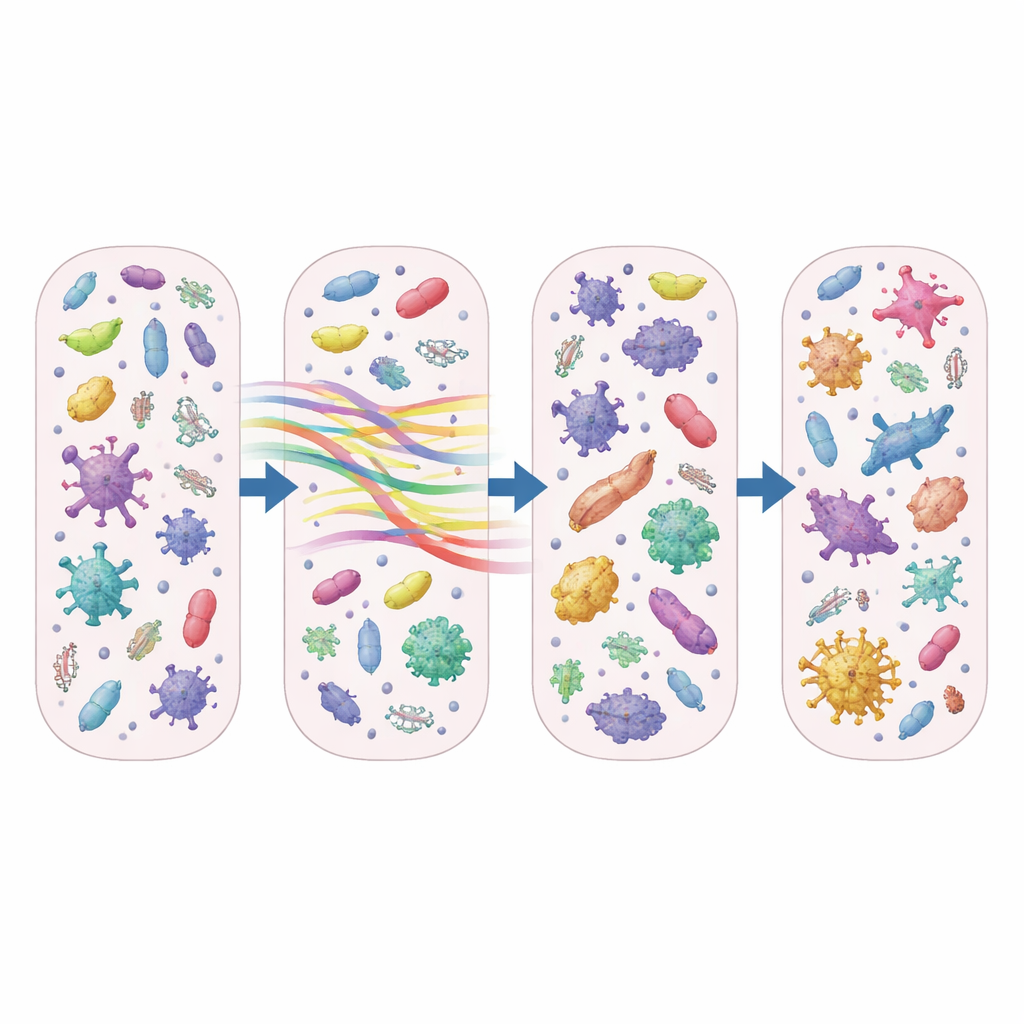
Welke microben de nieuwe verdedigingsmiddelen dragen
Door resistentiegenen te correleren met de aanwezige bacteriën, koppelde de studie deze macrolide-verdedigingsmiddelen aan zowel bekende ziekteverwekkers als doorgaans onschuldige metgezellen. Potentiële pathogenen zoals Staphylococcus en Streptococcus werden sterk geassocieerd met sleutelresistentiegenen zoals ermA en msrA, wat impliceert dat veelvoorkomende longontsteking veroorzakende bacteriën moeilijker te behandelen kunnen worden na blootstelling aan azitromycine. Tegelijkertijd toonden alledaagse bewoners van de neus, waaronder Corynebacterium en Dolosigranulum, ook verbanden met resistentiegenen, wat suggereert dat de bovenste luchtwegen kunnen dienen als een stille reservoir waar antibioticaresistentie zich ophoopt en zich mogelijk verspreidt.
Geen teken van het gehoopte kalmerende effect
Azitromycine heeft de reputatie ontsteking te dempen bij chronische longaandoeningen, dus veel clinici hoopten dat het de ontspoord reagerende immuunresponsen bij ernstige COVID-19 zou kunnen temperen. Toch vonden de onderzoekers, toen ze patronen van immuun-gene activiteit in bloed en neuscellen vergeleken tussen patiënten die wel en niet azitromycine kregen, geen noemenswaardige verschillen. Ook de virale niveaus van SARS-CoV-2 in de neus leken vergelijkbaar tussen de groepen. Met andere woorden: terwijl het middel het microbioom en resistoom duidelijk hervormde, leek het geen schadelijke ontsteking te verminderen of de hoeveelheid virus bij gehospitaliseerde patiënten te verlagen.
Wat dit betekent voor patiënten en de volksgezondheid
Gezamenlijk schetsen deze bevindingen een waarschuwend beeld. In deze grote cohort van mensen die met een virale infectie werden opgenomen, leverde empirisch gebruik van azitromycine geen meetbaar ontstekingsremmend of antiviraal voordeel op, maar het bevorderde wel de groei en activiteit van resistentiegenen in de bovenste luchtwegen en verschuifde het evenwicht van microben naar meer potentieel schadelijke soorten. Voor individuele patiënten kan dat het risico op latere bacteriële infecties verhogen die moeilijker te behandelen zijn. Op populatieniveau draagt dergelijk gebruik bij aan het bredere probleem van antibioticaresistentie. Het werk benadrukt een eenvoudige boodschap voor clinici en het publiek: bij virale ziekten zoals COVID-19 kan het gebruik van antibiotica “voor het geval dat” blijvende nadelen hebben, en zorgvuldig stewardship is essentieel om de effectiviteit van deze geneesmiddelen te beschermen voor wanneer ze echt nodig zijn.
Bronvermelding: Glascock, A., Maguire, C., Phan, H.V. et al. Empiric azithromycin alters the upper respiratory microbiome and resistome without anti-inflammatory benefit in COVID-19. Nat Microbiol 11, 1100–1112 (2026). https://doi.org/10.1038/s41564-026-02285-8
Trefwoorden: azitromycine, COVID-19, luchtwegmicrobioom, antibioticaresistentie, antibioticabeleid