Clear Sky Science · pt
Notch-1 em macrófagos promoveu a isquemia-reperfusão por meio da modulação de EZH2/HSF1/BRD4/SIRPα/SHP2 induzidos por ROS e apoptose em cardiomiócitos
Por que a reparação do coração às vezes prejudica o próprio órgão
Quando os médicos reabrem uma artéria coronária bloqueada após um infarto, o sangue volta a fluir para tecidos que estavam privados de oxigênio. Esse resgate, chamado reperfusão, salva vidas — mas também pode lesar ainda mais o coração. Este estudo investiga por que as próprias células imunes do corpo, que deveriam ajudar na cicatrização, podem ao invés agravar essa “lesão por reperfusão”, e aponta interruptores moleculares que poderiam ser acionados para proteger o coração em tratamentos futuros.
A disputa interna em um coração em recuperação
Após o restabelecimento do fluxo sanguíneo, as células do músculo cardíaco enfrentam uma tempestade de estresse: mudanças súbitas na oferta de oxigênio, explosões de moléculas reativas e ondas de inflamação. Os macrófagos — células imunes de linha de frente que se dirigem ao tecido lesionado — desempenham papel central na orquestração do que acontece a seguir. Dependendo de como são ativados, podem tanto ajudar a limpar detritos e promover a reparação quanto impulsionar edema e morte celular. Os pesquisadores concentraram-se em um sistema de sinalização dentro dos macrófagos conhecido como Notch-1, perguntando se ele inclina esse equilíbrio para a cura ou para o dano durante a lesão por isquemia-reperfusão.
Investigando genes, ratos e células cardíacas
A equipe primeiro extraiu dados públicos de expressão gênica de pessoas que sofreram infartos agudos. Identificaram mais de 100 genes cuja atividade mudou de forma marcante, especialmente em vias relacionadas à inflamação e à morte celular programada. Genes relacionados ao Notch se destacaram, sugerindo que essa via estava ativa durante o dano cardíaco. Em seguida os cientistas recorreram a ratos, bloqueando e reabrindo temporariamente uma artéria cardíaca para simular o que ocorre em pacientes. Infundiram nos animais macrófagos geneticamente modificados para aumentar ou alterar a sinalização Notch-1 e examinaram a função de bombeamento cardíaco por ultrassom, a estrutura tecidual ao microscópio e a extensão de tecido morto e de células em processo de morte.
Como um interruptor imune provoca dano
Ratos que receberam macrófagos com alta atividade de Notch-1 tiveram desfechos piores: seus corações bombeavam com menos eficiência, apresentavam desorganização estrutural mais acentuada e continham zonas maiores de músculo morto e mais células em processo de morte. Ao adicionar ou bloquear cuidadosamente outras moléculas, a equipe mapeou uma cadeia de eventos a jusante do Notch-1 dentro dos macrófagos. Nessa cascata, o Notch-1 suprimia um regulador gênico chamado EZH2, que por sua vez liberava outras proteínas — incluindo BRD4, HSF1, SIRPα e SHP2 — para se tornarem mais ativas. Em conjunto, essas moléculas empurraram os macrófagos para um estado altamente inflamatório que incentivou a superprodução de espécies reativas de oxigênio, formas de oxigênio quimicamente agressivas que podem perfurar membranas celulares e danificar o DNA.
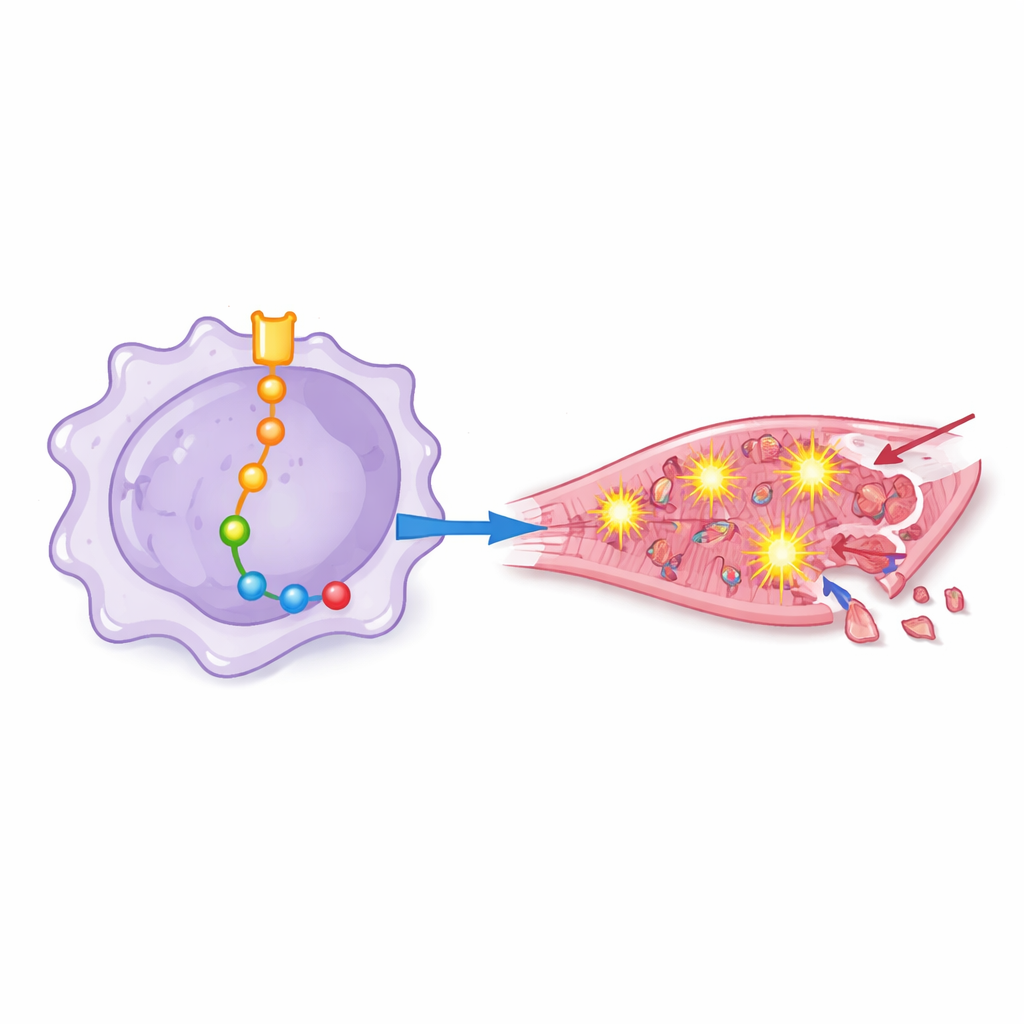
Do estresse químico à morte das células cardíacas
Para ver como esses macrófagos “pré‑ativados” afetam células cardíacas humanas, os pesquisadores expuseram cardiomiócitos cultivados a meio colhido de culturas de macrófagos com diferentes modificações. O fluido de macrófagos com forte sinalização Notch-1 desencadeou maior estresse oxidativo, mais ativação de um complexo proteico inflamatório conhecido como inflamassoma e um aumento nos marcadores de morte celular programada. Quando Notch-1 ou certas proteínas a jusante foram bloqueadas, as células cardíacas mostraram menos sinais de dano oxidativo, mantiveram defesas antioxidantes melhores e foram menos propensas a morrer. Isso demonstrou que os efeitos prejudiciais não são apenas mudanças moleculares abstratas, mas se traduzem diretamente na perda de células cardíacas.
O que isso significa para o cuidado cardíaco futuro
Em termos simples, o estudo revela que um interruptor de sinalização chamado Notch-1 dentro dos macrófagos pode direcioná‑los para um modo prejudicial durante a janela crítica em que o fluxo sanguíneo retorna ao coração. Por meio de um retransmissor molecular em vários passos envolvendo EZH2, HSF1, BRD4, SIRPα e SHP2, essas células inundam o músculo cardíaco próximo com moléculas de oxigênio destrutivas e sinais que disparam a morte celular, ampliando a lesão. Embora o trabalho tenha sido realizado em células e animais, ele destaca novos alvos para fármacos projetados para acalmar macrófagos hiperativos e limitar danos colaterais quando uma artéria bloqueada é reaberta — potencialmente ajudando pacientes futuros a preservar mais tecido cardíaco após um infarto.
Citação: Tong, C., Zhang, J., Zuo, Y. et al. Notch-1 in macrophages promoted the ischemia-reperfusion via modulating EZH2/HSF1/BRD4/SIRPα/SHP2 induced ROS and apoptosis in cardiomyocyte. Sci Rep 16, 11020 (2026). https://doi.org/10.1038/s41598-026-40683-4
Palavras-chave: isquemia-reperfusão miocárdica, macrófagos, sinalização Notch-1, estresse oxidativo, apoptose de cardiomiócitos