Clear Sky Science · it
Notch-1 nei macrofagi promuove il danno da ischemia‑ripervo mediante la modulazione di EZH2/HSF1/BRD4/SIRPα/SHP2 che induce ROS e apoptosi nei cardiomiociti
Perché la riparazione del cuore talvolta gli fa più male
Quando i medici riaprono un’arteria cardiaca ostruita dopo un infarto, il sangue torna rapidamente in tessuto a lungo privato di ossigeno. Questa ricanalizzazione, chiamata ripervo, salva la vita ma può anche danneggiare ulteriormente il cuore. Questo studio indaga perché le cellule immunitarie del corpo, destinate a favorire la guarigione, possano invece aggravare il cosiddetto “danno da ripervo” e indica interruttori molecolari che potrebbero essere modulati per proteggere il cuore in future terapie.
La lotta interna di un cuore che cerca di guarire
Quando il flusso sanguigno viene ripristinato, le cellule del muscolo cardiaco affrontano una tempesta di stress: variazioni improvvise di ossigeno, ondate di molecole instabili e processi infiammatori. I macrofagi—cellule immunitarie di prima linea che accorrono nei tessuti danneggiati—giocano un ruolo centrale nell’orchestrare quello che accade dopo. A seconda della loro attivazione, possono sia contribuire a rimuovere detriti e sostenere la riparazione sia promuovere edema e morte cellulare. I ricercatori si sono concentrati su un sistema di segnalazione nei macrofagi noto come Notch‑1, chiedendosi se indirizzi l’equilibrio verso la guarigione o verso il danno durante l’ischemia‑ripervo.
Indagare geni, ratti e cellule cardiache
Il gruppo ha innanzitutto analizzato un dataset pubblico di espressione genica di persone che avevano subito infarti acuti. Hanno identificato oltre 100 geni la cui attività cambiava in modo significativo, in particolare nelle vie legate all’infiammazione e all’apoptosi. I geni correlati a Notch sono emersi in modo rilevante, suggerendo che questa via fosse attiva durante il danno cardiaco. Gli scienziati sono poi passati a esperimenti su ratti, bloccando e riaprendo temporaneamente un’arteria cardiaca per imitare ciò che accade nei pazienti. Hanno infuso negli animali macrofagi ingegnerizzati per aumentare o modificare la segnalazione Notch‑1 ed hanno valutato la funzione di pompaggio cardiaca con ecografia, la struttura tissutale al microscopio e l’estensione delle aree necrotiche e delle cellule in morte.
Come un singolo interruttore immunitario causa danno
I ratti che hanno ricevuto macrofagi con alta attività di Notch‑1 sono andati peggio: i loro cuori pompanevano con minore efficienza, mostravano maggiore disorganizzazione strutturale e contenevano zone più ampie di muscolo necrotico e più cellule in fase di morte. Manipolando con precisione altre molecole, il team ha mappato una catena di eventi a valle di Notch‑1 all’interno dei macrofagi. In questa catena, Notch‑1 sopprimeva un regolatore genico chiamato EZH2, che a sua volta liberava altre proteine—including BRD4, HSF1, SIRPα e SHP2—per diventare più attive. Insieme, queste molecole spingevano i macrofagi in uno stato fortemente proinfiammatorio che favoriva la sovrapproduzione di specie reattive dell’ossigeno, forme chimicamente aggressive dell’ossigeno in grado di perforare le membrane cellulari e danneggiare il DNA.
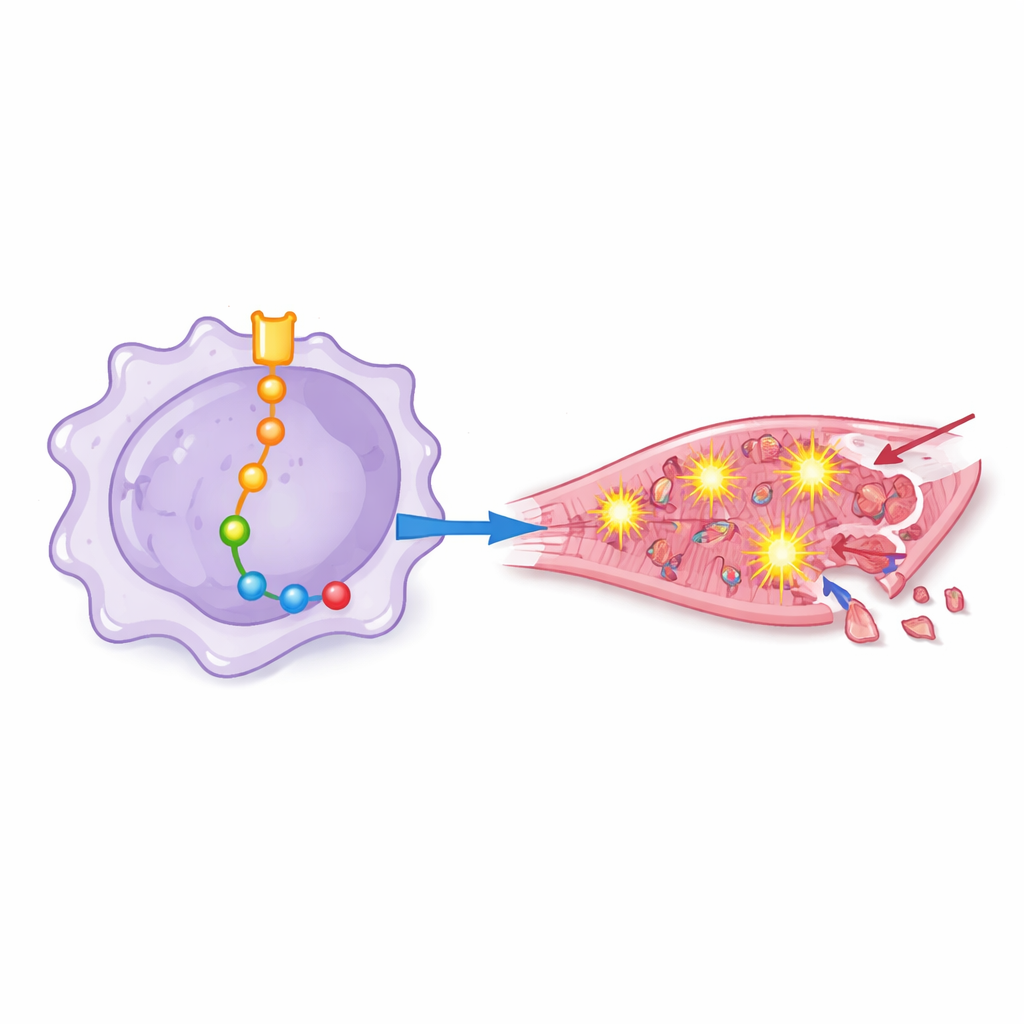
Dal danno chimico alla morte delle cellule cardiache
Per verificare come questi macrofagi “primed” influenzassero le cellule cardiache umane, i ricercatori hanno trattato cardiomiociti coltivati con il mezzo prelevato da colture di macrofagi ingegnerizzati in modi diversi. Il fluido proveniente da macrofagi con segnalazione Notch‑1 intensa ha indotto maggiore stress ossidativo, maggiore attivazione di un complesso proteico infiammatorio noto come inflammasoma e un aumento dei marcatori di morte cellulare programmata. Quando Notch‑1 o alcune proteine a valle venivano bloccate, le cellule cardiache mostravano meno segni di danno ossidativo, mantenevano migliori difese antiossidanti e avevano minore probabilità di morire. Ciò dimostra che gli effetti dannosi non sono soltanto cambiamenti molecolari astratti ma si traducono direttamente in perdita di cellule cardiache.
Significato per la cura futura del cuore
In termini semplici, lo studio rivela che un interruttore di segnalazione chiamato Notch‑1 all’interno dei macrofagi può spingerli verso una modalità dannosa nella finestra critica in cui il flusso sanguigno ritorna al cuore. Attraverso una cascata molecolare a più tappe che coinvolge EZH2, HSF1, BRD4, SIRPα e SHP2, queste cellule inondano il muscolo cardiaco vicino di molecole ossidanti distruttive e segnali che attivano l’apoptosi, ampliando il danno. Pur essendo lavoro condotto in cellule e modelli animali, lo studio individua nuovi bersagli per farmaci volti a calmare i macrofagi iperattivi e limitare i danni collaterali quando un’arteria ostruita viene riaperta—potenzialmente aiutando in futuro i pazienti a preservare una maggiore massa cardiaca dopo un infarto.
Citazione: Tong, C., Zhang, J., Zuo, Y. et al. Notch-1 in macrophages promoted the ischemia-reperfusion via modulating EZH2/HSF1/BRD4/SIRPα/SHP2 induced ROS and apoptosis in cardiomyocyte. Sci Rep 16, 11020 (2026). https://doi.org/10.1038/s41598-026-40683-4
Parole chiave: ischemia‑ripervo miocardica, macrofagi, segnalazione Notch‑1, stress ossidativo, apoptosi dei cardiomiociti