Clear Sky Science · pl
Notch-1 w makrofagach nasila uraz niedokrwienno-reperfuzyjny poprzez modulowanie EZH2/HSF1/BRD4/SIRPα/SHP2 indukujących ROS i apoptozę w kardiomiocytach
Dlaczego naprawa serca czasem szkodzi
Gdy lekarze udrożniają zatkaną tętnicę wieńcową po zawale, krew gwałtownie napływa do pozbawionej tlenu tkanki. Ten ratunek, zwany reperfuzją, ratuje życie — ale może też dodatkowo uszkodzić serce. Badanie to wyjaśnia, dlaczego własne komórki układu odpornościowego, które mają pomagać w gojeniu, mogą zamiast tego pogorszyć „uraz reperfuzyjny”, i wskazuje molekularne przełączniki, które można by skierować, by w przyszłości chronić serce.
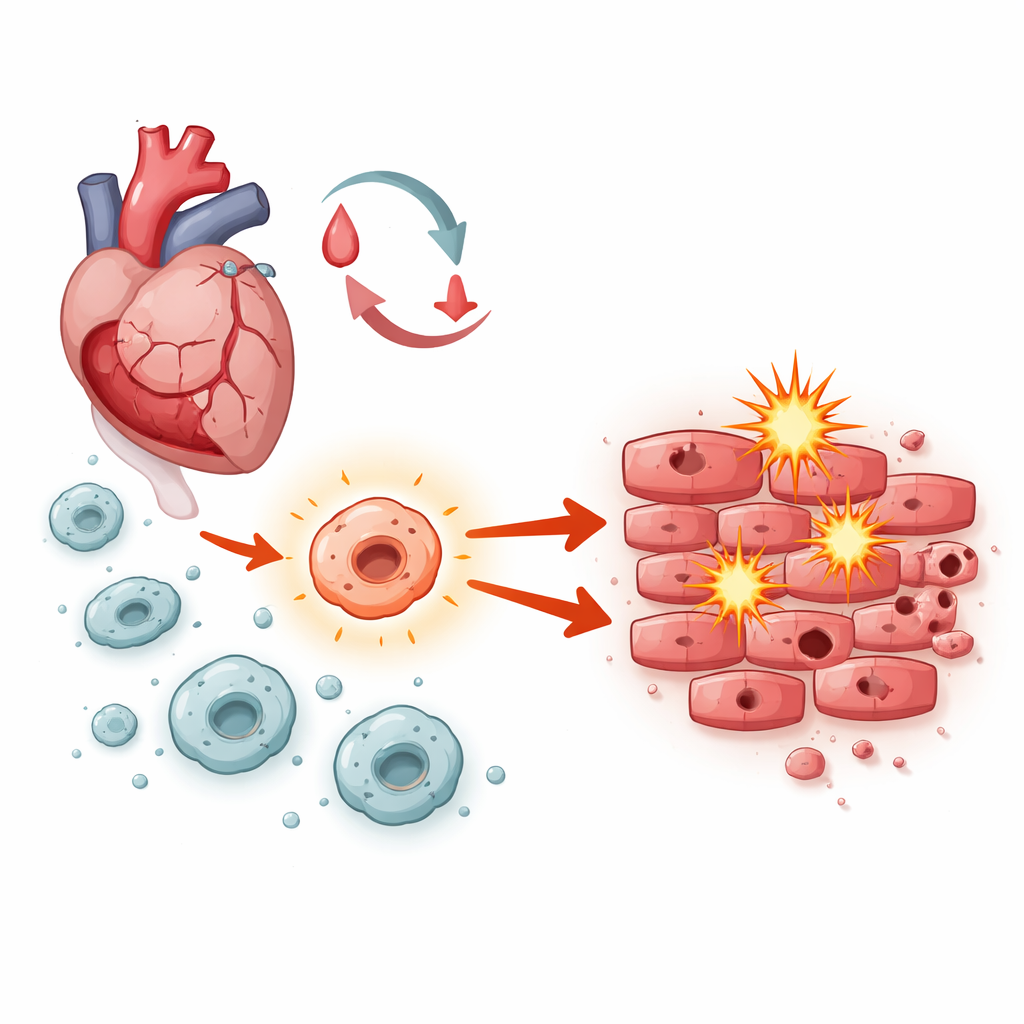
Walka wewnątrz gojącego się serca
Po przywróceniu przepływu krwi kardiomiocyty stają w obliczu burzy stresu: nagłych zmian w dostępności tlenu, wybuchów reaktywnych cząsteczek i fal zapalenia. Makrofagi — komórki pierwszej linii obrony, które napływają do uszkodzonej tkanki — odgrywają kluczową rolę w orkiestracji dalszych zdarzeń. W zależności od ich aktywacji mogą albo usuwać resztki i wspierać naprawę, albo napędzać obrzęk i śmierć komórek. Naukowcy skupili się na systemie sygnałowym w makrofagach znanym jako Notch-1, pytając, czy przesuwa on tę równowagę w stronę gojenia czy szkody podczas urazu niedokrwienno-reperfuzyjnego.
Analizy genów, badania na szczurach i komórkach serca
Zespół najpierw przeanalizował publiczny zestaw danych ekspresji genów od osób po ostrym zawale serca. Zidentyfikowali ponad 100 genów o wyraźnie zmienionej aktywności, zwłaszcza w ścieżkach związanych z zapaleniem i śmiercią komórkową. Geny związane z Notch wyróżniały się, co sugerowało aktywację tego szlaku w przebiegu uszkodzenia serca. Następnie naukowcy przeszli do badań na szczurach, tymczasowo zatykając i ponownie udrażniając tętnicę sercową, aby naśladować to, co dzieje się u pacjentów. Podawali zwierzętom makrofagi zmodyfikowane tak, aby zwiększały lub zmieniały sygnalizację Notch-1, i badali funkcję pompową serca za pomocą ultradźwięków, strukturę tkanki pod mikroskopem oraz rozległość martwej tkanki i umierających komórek.
Jak jeden immunologiczny przełącznik powoduje szkody
Szczury otrzymujące makrofagi o dużej aktywności Notch-1 miały gorsze wyniki: ich serca pompowały mniej wydajnie, wykazywały większe zaburzenia strukturalne oraz większe obszary martwej tkanki i więcej umierających komórek. Poprzez precyzyjne dodawanie lub blokowanie innych molekuł zespół odtworzył łańcuch zdarzeń zachodzących poniżej Notch-1 w makrofagach. W tym łańcuchu Notch-1 osłabiał regulator genowy o nazwie EZH2, co z kolei uwalniało inne białka — w tym BRD4, HSF1, SIRPα i SHP2 — do zwiększenia aktywności. Razem te molekuły przesuwały makrofagi w wysoce zapalny stan, sprzyjający nadprodukcji reaktywnych form tlenu, chemicznie agresywnych cząsteczek, które mogą przebijać błony komórkowe i uszkadzać DNA.
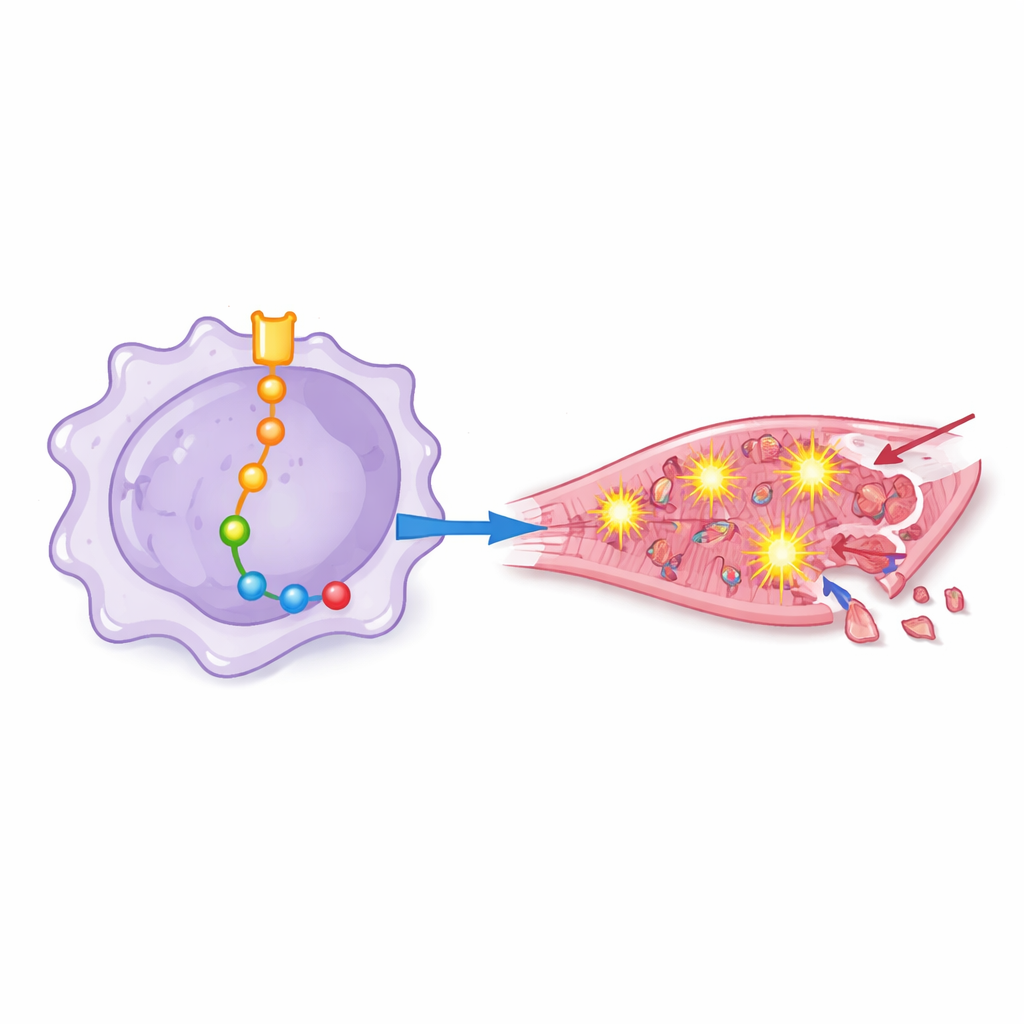
Od stresu chemicznego do śmierci komórek serca
Aby sprawdzić, jak takie „namagnesowane” makrofagi wpływają na ludzkie komórki serca, badacze wystawili hodowane kardiomiocyty na płyn pobrany z różnych kultur makrofagów. Płyn z makrofagów o silnej sygnalizacji Notch-1 wywołał wyższy stres oksydacyjny, większą aktywację zapalnego kompleksu białkowego znanego jako inflammasom oraz wzrost markerów programowanej śmierci komórkowej. Gdy Notch-1 lub niektóre białka niższego rzędu były blokowane, komórki serca wykazywały mniej oznak uszkodzeń oksydacyjnych, zachowywały lepsze mechanizmy antyoksydacyjne i rzadziej umierały. To pokazało, że szkodliwe efekty nie są jedynie abstrakcyjnymi zmianami molekularnymi, lecz bezpośrednio przekładają się na utratę komórek serca.
Co to oznacza dla przyszłej opieki kardiologicznej
W prostych słowach badanie ujawnia, że przełącznik sygnałowy zwany Notch-1 w makrofagach może przesunąć je w szkodliwy tryb działania w krytycznym oknie, kiedy przepływ krwi wraca do serca. Poprzez wieloetapowe przekaźnictwo molekularne obejmujące EZH2, HSF1, BRD4, SIRPα i SHP2, te komórki zalewają pobliską tkankę sercową niszczycielskimi formami tlenu i sygnałami uruchamiającymi samobójczą ścieżkę komórkową, powiększając uraz. Chociaż prace przeprowadzono na komórkach i zwierzętach, wskazują one nowe cele dla leków mających uspokoić nadaktywne makrofagi i ograniczyć szkody uboczne przy ponownym udrażnianiu tętnicy — co potencjalnie pozwoli przyszłym pacjentom zachować więcej tkanki sercowej po zawale.
Cytowanie: Tong, C., Zhang, J., Zuo, Y. et al. Notch-1 in macrophages promoted the ischemia-reperfusion via modulating EZH2/HSF1/BRD4/SIRPα/SHP2 induced ROS and apoptosis in cardiomyocyte. Sci Rep 16, 11020 (2026). https://doi.org/10.1038/s41598-026-40683-4
Słowa kluczowe: niedokrwienno-reperfuzyjne uszkodzenie mięśnia sercowego, makrofagi, szlak sygnałowy Notch-1, stres oksydacyjny, apoptoza kardiomiocytów