Clear Sky Science · es
Notch-1 en macrófagos promovió la lesión por isquemia-reperfusión mediante la modulación de EZH2/HSF1/BRD4/SIRPα/SHP2 que induce ROS y apoptosis en cardiomiocitos
Por qué la reparación del corazón a veces perjudica el propio corazón
Cuando los médicos reabren una arteria coronaria bloqueada tras un infarto, la sangre vuelve a fluir hacia tejido que había estado privado de oxígeno. Ese rescate, llamado reperfusión, salva vidas, pero también puede dañar aún más el corazón. Este estudio explora por qué las propias células inmunitarias del organismo, destinadas a ayudar en la reparación, pueden empeorar esta "lesión por reperfusión", y apunta a interruptores moleculares que podrían manipularse para proteger el corazón en tratamientos futuros.
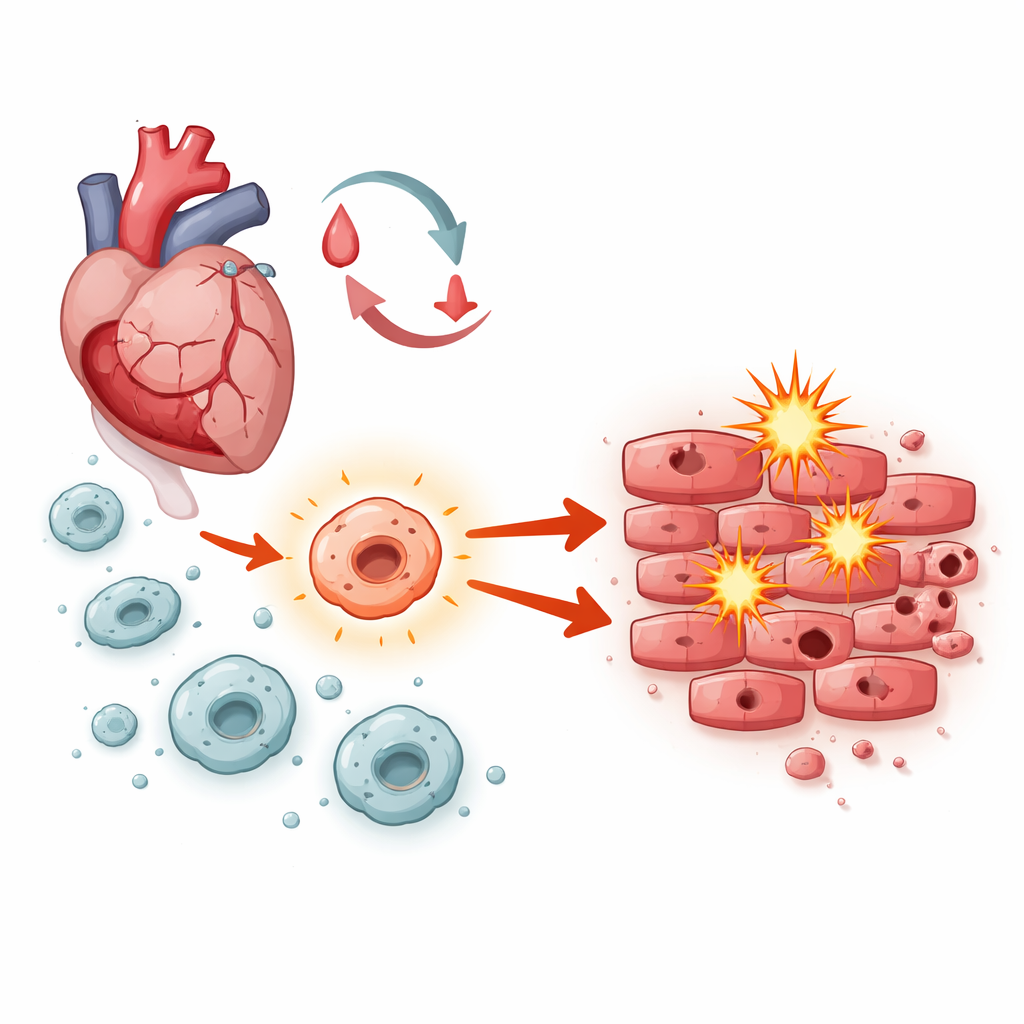
La lucha interna dentro de un corazón en reparación
Tras restaurarse el flujo sanguíneo, las células del músculo cardíaco afrontan una tormenta de estrés: cambios bruscos en el oxígeno, ráfagas de moléculas inestables y oleadas de inflamación. Los macrófagos —células inmunitarias de primera línea que acuden al tejido dañado— juegan un papel central en la orquestación de lo que sucede después. Según su modo de activación, pueden ayudar a limpiar restos y favorecer la reparación o promover hinchazón y muerte celular. Los investigadores se centraron en un sistema de señalización dentro de los macrófagos conocido como Notch-1, preguntándose si inclina ese equilibrio hacia la curación o el daño durante la lesión por isquemia-reperfusión.
Investigando genes, ratas y células cardíacas
El equipo primero analizó un conjunto público de datos de expresión génica de personas que habían sufrido infartos agudos. Identificaron más de 100 genes cuya actividad cambiaba notablemente, sobre todo en vías relacionadas con la inflamación y la muerte celular programada. Los genes relacionados con Notch destacaron, lo que sugiere que esta vía estaba activa durante el daño cardíaco. Los científicos recurrieron luego a ratas, bloqueando y reabriendo temporalmente una arteria coronaria para imitar lo que ocurre en pacientes. Infundieron a los animales macrófagos modificados para aumentar o alterar la señalización Notch-1, y evaluaron la función de bombeo cardíaco por ecografía, la estructura tisular al microscopio y la extensión del tejido muerto y de las células en proceso de muerte.
Cómo un interruptor inmunitario genera daño
Las ratas que recibieron macrófagos con alta actividad de Notch-1 empeoraron: sus corazones bombeaban con menos eficacia, mostraron mayor desorganización estructural y presentaron zonas más amplias de músculo muerto y más células en muerte programada. Al añadir o bloquear cuidadosamente otras moléculas, el equipo trazó una cadena de eventos aguas abajo de Notch-1 dentro de los macrófagos. En esta cadena, Notch-1 suprimía un regulador génico llamado EZH2, lo que a su vez liberaba a otras proteínas —incluidas BRD4, HSF1, SIRPα y SHP2— para volverse más activas. Juntas, estas moléculas impulsaron a los macrófagos hacia un estado altamente inflamatorio que fomentó la sobreproducción de especies reactivas de oxígeno, las formas químicamente agresivas del oxígeno que pueden perforar membranas celulares y dañar el ADN.
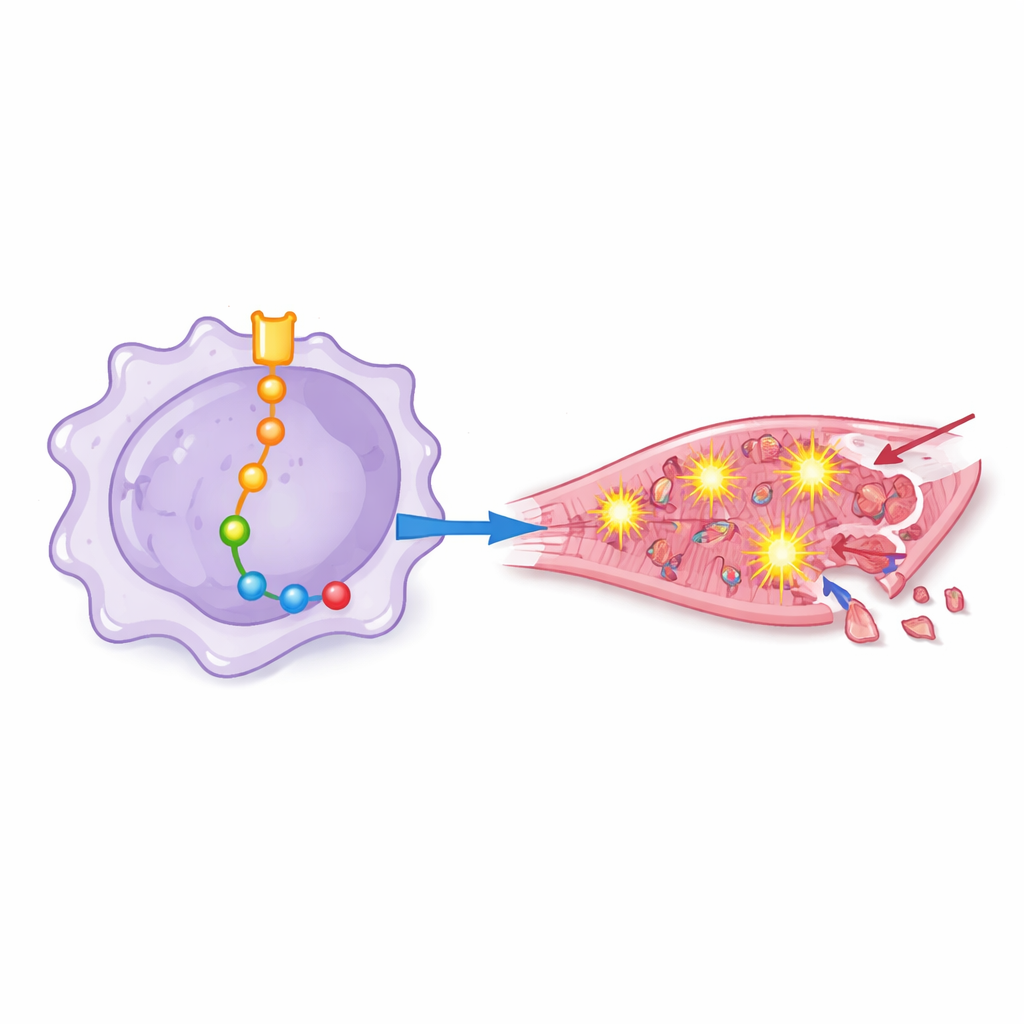
Del estrés químico a la muerte de las células cardíacas
Para ver cómo estos macrófagos "preparados" afectan a las células cardíacas humanas, los investigadores bañaron cardiomiocitos cultivados en el laboratorio con el medio procedente de cultivos de macrófagos modificados de forma distinta. El fluido de macrófagos con señalización Notch-1 intensa desencadenó mayor estrés oxidativo, más activación de un complejo proteico inflamatorio conocido como inflamasoma y un aumento de marcadores de muerte celular programada. Cuando Notch-1 o ciertas proteínas aguas abajo se bloquearon, las células cardíacas mostraron menos signos de daño oxidativo, mantuvieron mejores defensas antioxidantes y fueron menos propensas a morir. Esto demostró que los efectos dañinos no son solo cambios moleculares abstractos, sino que se traducen directamente en pérdida de células cardíacas.
Qué significa esto para la atención cardíaca futura
En términos sencillos, el estudio revela que un interruptor de señalización llamado Notch-1 dentro de los macrófagos puede empujarlos hacia un modo perjudicial durante la ventana crítica en la que vuelve el flujo sanguíneo al corazón. A través de un relevo molecular en varios pasos que involucra a EZH2, HSF1, BRD4, SIRPα y SHP2, estas células inundan el músculo cardíaco cercano con moléculas de oxígeno destructivas y señales que desencadenan la suicidio celular, ampliando la lesión. Aunque el trabajo se realizó en células y animales, destaca nuevos blancos para fármacos diseñados para calmar macrófagos sobreactivados y limitar el daño colateral cuando se reabre una arteria bloqueada, lo que podría ayudar a que futuros pacientes conserven más tejido cardíaco tras un infarto.
Cita: Tong, C., Zhang, J., Zuo, Y. et al. Notch-1 in macrophages promoted the ischemia-reperfusion via modulating EZH2/HSF1/BRD4/SIRPα/SHP2 induced ROS and apoptosis in cardiomyocyte. Sci Rep 16, 11020 (2026). https://doi.org/10.1038/s41598-026-40683-4
Palabras clave: isquemia-reperfusión miocárdica, macrófagos, señalización Notch-1, estrés oxidativo, apoptosis de cardiomiocitos