Clear Sky Science · pt
Integração da morte celular imunogênica no panorama terapêutico do câncer de pulmão de não pequenas células: aproveitando o poder do sistema imunológico
Por que ensinar os tumores a alertar o sistema imunológico importa
O câncer de pulmão continua sendo um dos mais letais no mundo, em grande parte porque os tumores frequentemente voltam ou resistem aos tratamentos padrão. Este artigo explora uma ideia promissora: em vez de apenas matar as células cancerosas silenciosamente, os médicos podem conseguir que elas morram de uma maneira que alerte fortemente as defesas do corpo. Ao transformar a destruição tumoral em uma espécie de vacinação interna, um tratamento chamado morte celular imunogênica pode ajudar o sistema imunológico a reconhecer, memorizar e combater com mais eficácia o câncer de pulmão de não pequenas células.
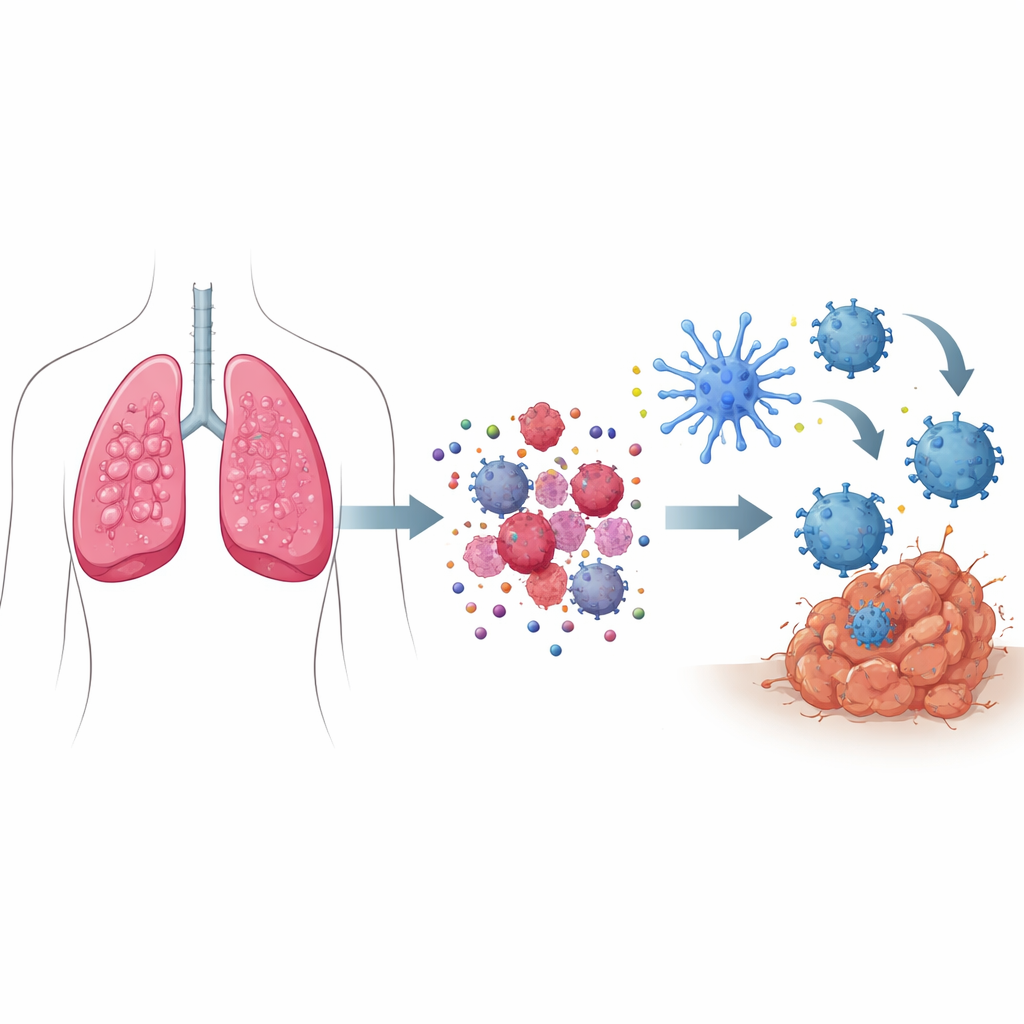
Como “sinais de perigo” transformam a morte celular em um chamado por socorro
Quando a maioria das células morre, isso ocorre de forma silenciosa, sem mobilizar o sistema imunológico. Na morte celular imunogênica, porém, as células cancerosas em processo de morte emitem um conjunto coordenado de sinais de perigo. Componentes estressados dentro da célula empurram certas proteínas para a superfície celular, marcando-a como algo a ser “engolido” por sentinelas imunes. Ao mesmo tempo, pequenas moléculas como o ATP vazam para fora, agindo como sinalizadores que atraem células imunes à região, enquanto outras proteínas liberadas funcionam como alarmes. Juntos, esses sinais atraem e ativam exploradores especializados chamados células dendríticas, que engolem pedaços do tumor, os processam e então apresentam fragmentos tumorais às células T — treinando-as para procurar e destruir células cancerosas por todo o corpo.
Transformando tratamentos comuns em treinadores do sistema imune
Muitas terapias familiares para o câncer de pulmão podem desencadear esse tipo de morte celular carregada de alarmes se usadas de maneira adequada. Certos quimioterápicos, incluindo taxanos e compostos à base de platina amplamente empregados, podem levar células tumorais a um estado de estresse que resulta na liberação de sinais de perigo. Esses tratamentos não apenas reduzem os tumores diretamente, mas também podem estimular células T e macrófagos benéficos a entrarem em ação. Formas mais novas e direcionadas de quimioterapia, chamadas de conjugados anticorpo–droga, entregam cargas tóxicas de maneira precisa às células cancerosas. Em estudos iniciais, esses medicamentos direcionados não apenas matam tumores de forma mais limpa, como também parecem desencadear respostas imunes mais fortes com menos efeitos colaterais sistêmicos.
Radiação, drogas-alvo e terapia fotodinâmica como parceiros imunológicos
A radioterapia faz mais do que queimar tumores; ao danificar o DNA e gerar moléculas reativas dentro das células cancerosas, ela pode empurrá-las em direção à morte imunogênica. No entanto, o efeito depende fortemente da dose e do cronograma: radiação moderada e bem cronometrada pode ser fortemente imunostimuladora, enquanto doses excessivamente altas podem, na verdade, suprimir vias sensoriais-chave. Pesquisadores também estão projetando nanopartículas que amplificam os sinais úteis e contrabalançam os supressores. Paralelamente, medicamentos de precisão que bloqueiam motores de crescimento como EGFR, ALK, AXL ou sinais vasculares agora são compreendidos como tendo dupla função: retardam o crescimento tumoral e, em muitos modelos, ajudam a expor material tumoral e sinais de perigo que despertam as células T. Tratamentos ativados por luz, que usam compostos fotossensíveis para gerar explosões de espécies reativas de oxigênio dentro dos tumores, podem ser ajustados para atingir estruturas celulares que desencadeiam de forma mais eficaz a morte celular visível ao sistema imune.
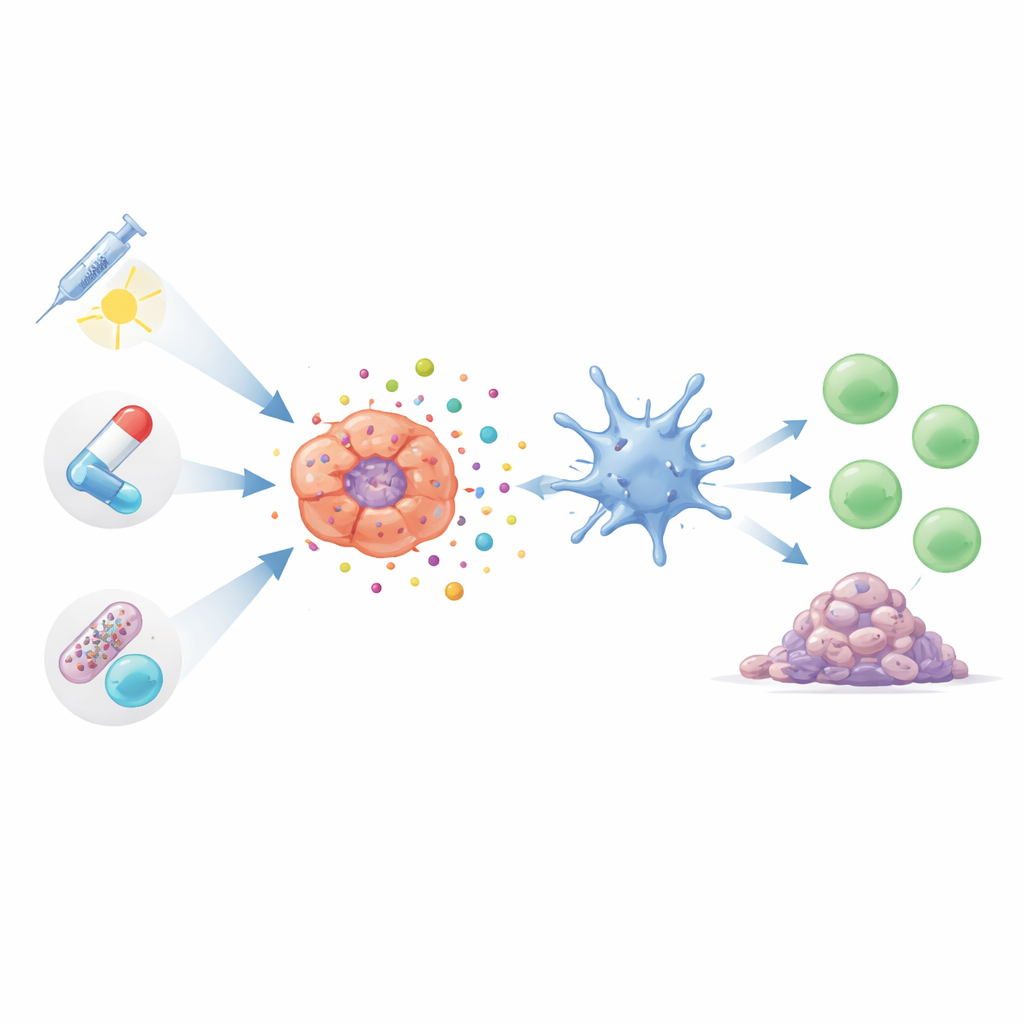
Novos atores: vírus, campos elétricos e o microbioma intestinal
Além dos pilares padrão do cuidado oncológico, várias ferramentas emergentes também dependem da morte celular imunogênica. Vírus engenheirados que infectam seletivamente células do câncer de pulmão as fazem explodir enquanto atraem células imunes, às vezes levando à regressão de tumores distantes e não tratados em modelos experimentais. Campos elétricos alternados de baixa intensidade, já usados em outros tipos de câncer, demonstraram estressar células de câncer de pulmão de maneiras que liberam sinais de perigo e incentivam a infiltração de células T. Até mesmo as bactérias que vivem em nossos intestinos podem influenciar quão fortes são essas respostas induzidas por MCI. Certos micróbios intestinais parecem promover um ambiente anti‑tumoral mais ativo, enquanto outros favorecem um estado que amortiza a resposta imune e pode reduzir os benefícios dos tratamentos baseados em MCI.
O que isso significa para o futuro do tratamento do câncer de pulmão
A mensagem geral do artigo é que a forma como uma célula tumoral morre importa tanto quanto se ela morre. Se a morte for imunogênica, cada célula cancerosa destruída pode se tornar uma lição para o sistema imunológico, ajudando-o a reconhecer e atacar o tumor remanescente e possivelmente prevenir recaídas. Para tornar isso realidade prática para pessoas com câncer de pulmão de não pequenas células, os pesquisadores ainda precisam de marcadores claros para indicar quando a MCI está ocorrendo em pacientes, melhores maneiras de combinar doses e combinações de terapias e estratégias para contrariar as muitas rotas de escape do tumor. Se esses desafios forem superados, planos de tratamento futuros podem rotineiramente combinar terapias indutoras de MCI com drogas que potencializam o sistema imune, transformando respostas de curta duração em um controle mais duradouro da doença.
Citação: Liu, Z., Xu, X., Wang, M. et al. Integration of immunogenic cell death in the treatment landscape of non-small cell lung cancer: harnessing the power of the immune system. Cell Death Discov. 12, 155 (2026). https://doi.org/10.1038/s41420-026-03012-2
Palavras-chave: morte celular imunogênica, câncer de pulmão de não pequenas células, imunoterapia contra o câncer, quimiorradioterapia, microambiente tumoral