Clear Sky Science · it
Integrazione della morte cellulare immunogenica nel panorama terapeutico del carcinoma polmonare non a piccole cellule: sfruttare la potenza del sistema immunitario
Perché insegnare ai tumori ad allertare il sistema immunitario è importante
Il cancro al polmone rimane uno dei tumori più letali a livello globale, in gran parte perché i tumori spesso recidivano o resistono ai trattamenti standard. Questo articolo esplora un’idea promettente: invece di uccidere le cellule tumorali in modo silenzioso, i medici potrebbero indurre una loro morte che avvisi chiaramente le difese dell’organismo. Trasformando la distruzione del tumore in una sorta di vaccinazione interna, una strategia chiamata morte cellulare immunogenica potrebbe aiutare il sistema immunitario a riconoscere, ricordare e combattere in modo più efficace il carcinoma polmonare non a piccole cellule.
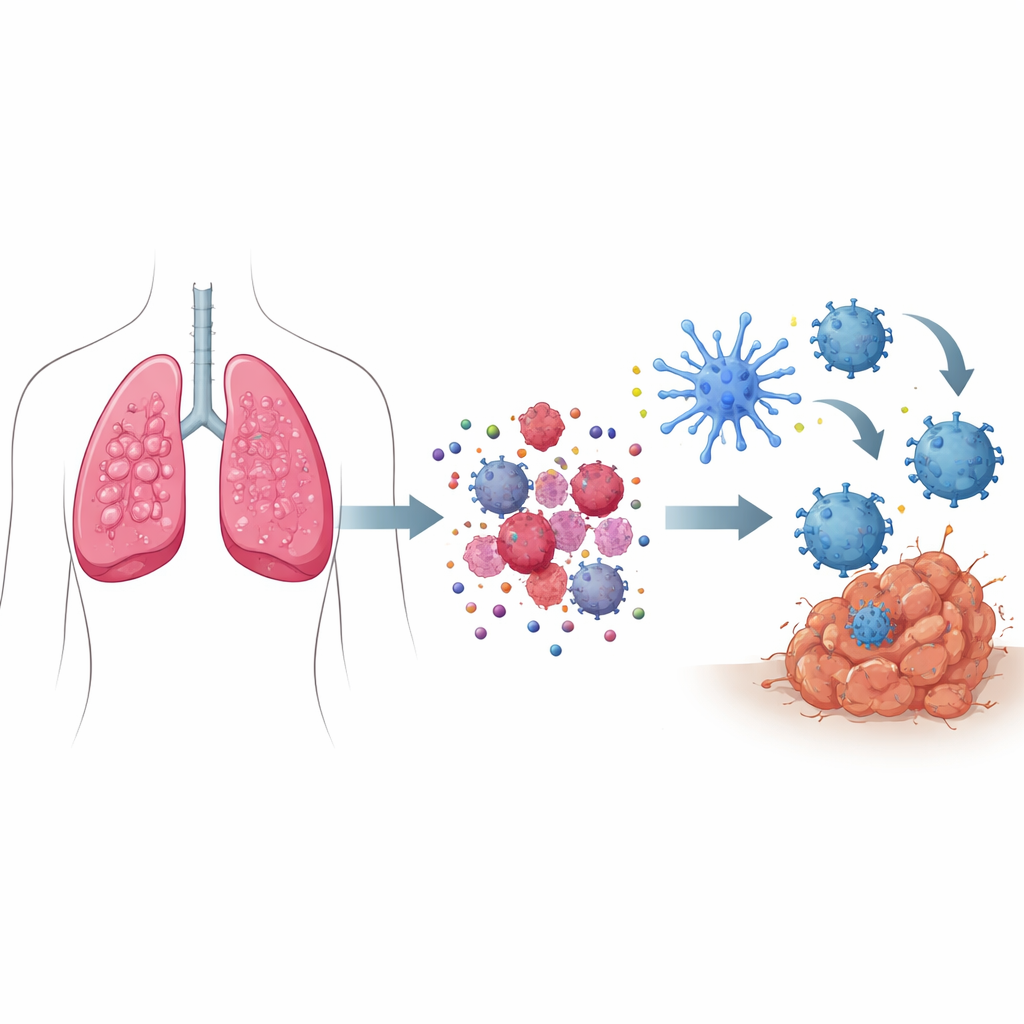
Come i “segnali di pericolo” trasformano la morte cellulare in un richiamo di soccorso
Quando la maggior parte delle cellule muore, lo fa in modo silenzioso, senza stimolare il sistema immunitario. Nella morte cellulare immunogenica, invece, le cellule tumorali morenti emettono un insieme coordinato di segnali di pericolo. Componenti intracellulari stressati spostano certe proteine sulla superficie cellulare, contrassegnandola come qualcosa da “ingerire” per le sentinelle immunitarie. Allo stesso tempo, piccole molecole come l’ATP fuoriescono, agendo come segnali luminosi che richiamano le cellule immunitarie nell’area, mentre altre proteine rilasciate si comportano come allarmi. Questi segnali attraggono e attivano cellule specializzate chiamate cellule dendritiche, che ingeriscono frammenti del tumore, li processano e poi presentano i pezzi tumorali alle cellule T — addestrandole a cercare e distruggere cellule tumorali in tutto il corpo.
Trasformare i trattamenti comuni in istruttori del sistema immunitario
Molte terapie note per il cancro al polmone possono innescare questo tipo di morte cellulare ricca di allarmi se utilizzate in modo appropriato. Alcuni farmaci chemioterapici, inclusi taxani e composti a base di platino largamente impiegati, possono indurre nelle cellule tumorali uno stato di stress che porta al rilascio di segnali di pericolo. Questi trattamenti non solo riducono direttamente i tumori, ma possono anche stimolare l’attività delle cellule T e dei macrofagi benefici. Forme più recenti e più mirate di chemioterapia, note come coniugati anticorpo‑farmaco, rilasciano carichi tossici in modo preciso nelle cellule tumorali. In studi iniziali questi farmaci mirati non solo uccidono i tumori in modo più selettivo, ma sembrano anche suscitare risposte immunitarie più robuste con effetti collaterali sistemici ridotti.
Radioterapia, farmaci mirati e terapie basate sulla luce come alleati immunitari
La radioterapia fa più che semplicemente bruciare i tumori; danneggiando il DNA e generando molecole reattive all’interno delle cellule tumorali, può spingerle verso una morte immunogenica. Tuttavia, l’effetto dipende fortemente da dosi e schemi: una radioterapia moderata e ben temporizzata può stimolare fortemente il sistema immunitario, mentre dosi eccessive possono effettivamente smorzare vie di rilevamento chiave. I ricercatori stanno anche progettando nanoparticelle che amplificano i segnali utili e contrastano quelli soppressivi. Nel frattempo, farmaci di precisione che bloccano driver di crescita come EGFR, ALK, AXL o i segnali vascolari sono oggi considerati doppiamente efficaci: rallentano la crescita tumorale e, in molti modelli, favoriscono l’esposizione di materiale tumorale e segnali di pericolo che risvegliano le cellule T. Le terapie attivate dalla luce, che utilizzano composti fotosensibili per generare scariche di specie ossigenate tossiche all’interno dei tumori, possono essere tarate per colpire strutture cellulari che in modo ottimale scatenano una morte cellulare visibile al sistema immunitario.
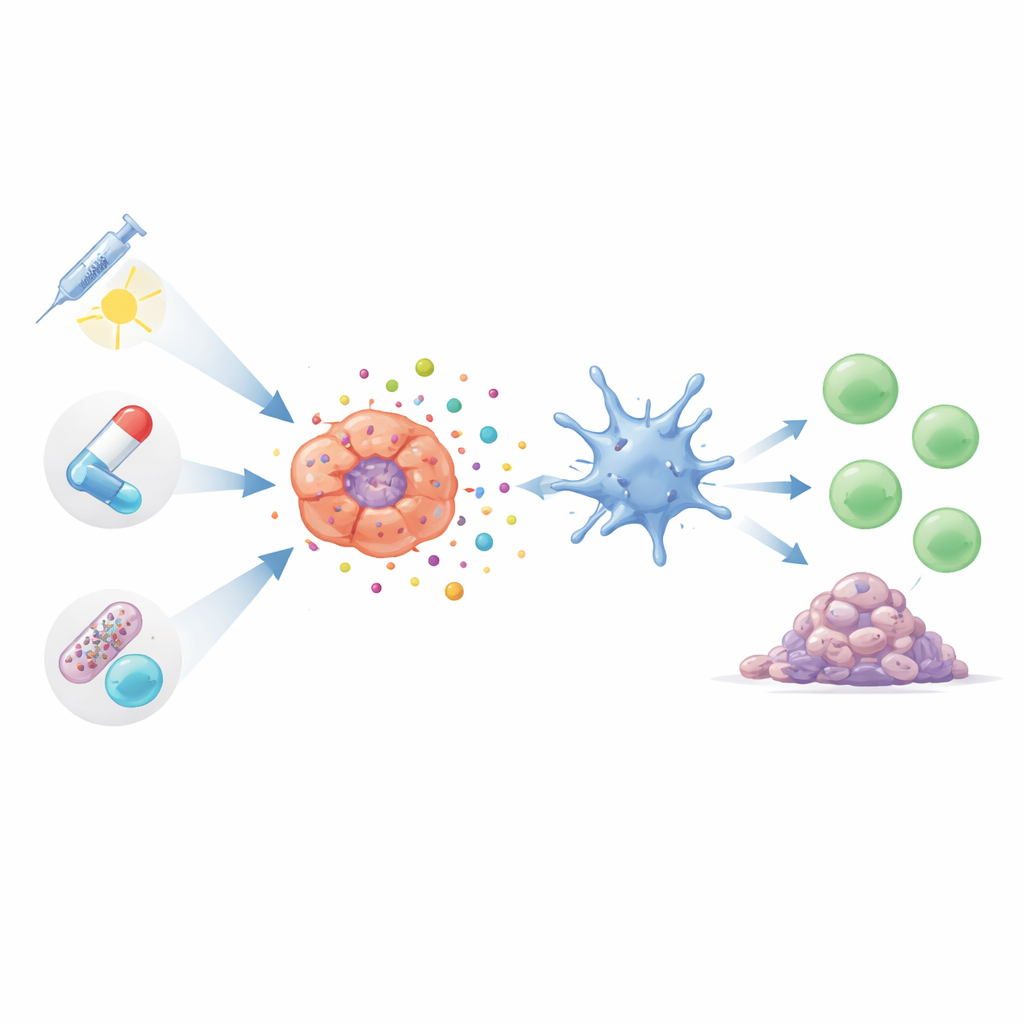
Nuovi protagonisti: virus, campi elettrici e il microbioma intestinale
Oltre ai pilastri standard della cura oncologica, diversi strumenti emergenti si basano anch’essi sulla morte cellulare immunogenica. Virus ingegnerizzati che infettano selettivamente le cellule del cancro polmonare le fanno esplodere richiamando al contempo cellule immunitarie, talvolta provocando la regressione di tumori distanti non trattati in modelli sperimentali. Campi elettrici alternati a bassa intensità, già impiegati in altri tumori, hanno dimostrato di stressare le cellule del cancro polmonare in modi che rilasciano segnali di pericolo e favoriscono l’infiltrazione delle cellule T. Persino i batteri che vivono nel nostro intestino possono influenzare quanto forti siano queste risposte guidate dalla morte cellulare immunogenica. Alcuni microrganismi intestinali sembrano promuovere un ambiente antitumorale più attivo, mentre altri favoriscono uno stato immunosoppressivo che potrebbe attenuare i benefici dei trattamenti basati su ICD.
Cosa significa questo per il futuro della cura del cancro polmonare
Il messaggio complessivo dell’articolo è che il modo in cui una cellula tumorale muore conta tanto quanto il fatto che muoia. Se la morte è immunogenica, ogni cellula cancerosa distrutta può diventare una lezione per il sistema immunitario, aiutandolo a riconoscere e attaccare le cellule rimanenti e possibilmente a prevenire le recidive. Per trasformare questo concetto in una realtà pratica per le persone con carcinoma polmonare non a piccole cellule, i ricercatori hanno ancora bisogno di marcatori chiari per rilevare quando l’ICD avviene nei pazienti, di modi migliori per abbinare dosi e combinazioni di terapie e di strategie per contrastare le molte vie di fuga del tumore. Se queste sfide potranno essere affrontate, in futuro i piani di trattamento potrebbero accoppiare routinariamente terapie che inducono ICD con farmaci che potenziano il sistema immunitario, trasformando risposte di breve durata in un controllo della malattia più duraturo.
Citazione: Liu, Z., Xu, X., Wang, M. et al. Integration of immunogenic cell death in the treatment landscape of non-small cell lung cancer: harnessing the power of the immune system. Cell Death Discov. 12, 155 (2026). https://doi.org/10.1038/s41420-026-03012-2
Parole chiave: morte cellulare immunogenica, carcinoma polmonare non a piccole cellule, immunoterapia del cancro, chemioterapia e radioterapia, microambiente tumorale