Clear Sky Science · es
Integración de la muerte celular inmunogénica en el panorama terapéutico del cáncer de pulmón no microcítico: aprovechar el poder del sistema inmunitario
Por qué importa enseñar a los tumores a alertar al sistema inmunitario
El cáncer de pulmón sigue siendo uno de los más letales a nivel mundial, en buena parte porque los tumores con frecuencia reaparecen o resisten los tratamientos estándar. Este artículo explora una idea prometedora: en lugar de limitarse a matar las células cancerosas en silencio, los médicos podrían lograr que mueran de un modo que active de forma ruidosa las defensas del organismo. Al convertir la destrucción tumoral en una especie de vacunación interna, un enfoque denominado muerte celular inmunogénica podría ayudar al sistema inmunitario a reconocer, recordar y combatir con mayor eficacia el cáncer de pulmón no microcítico.
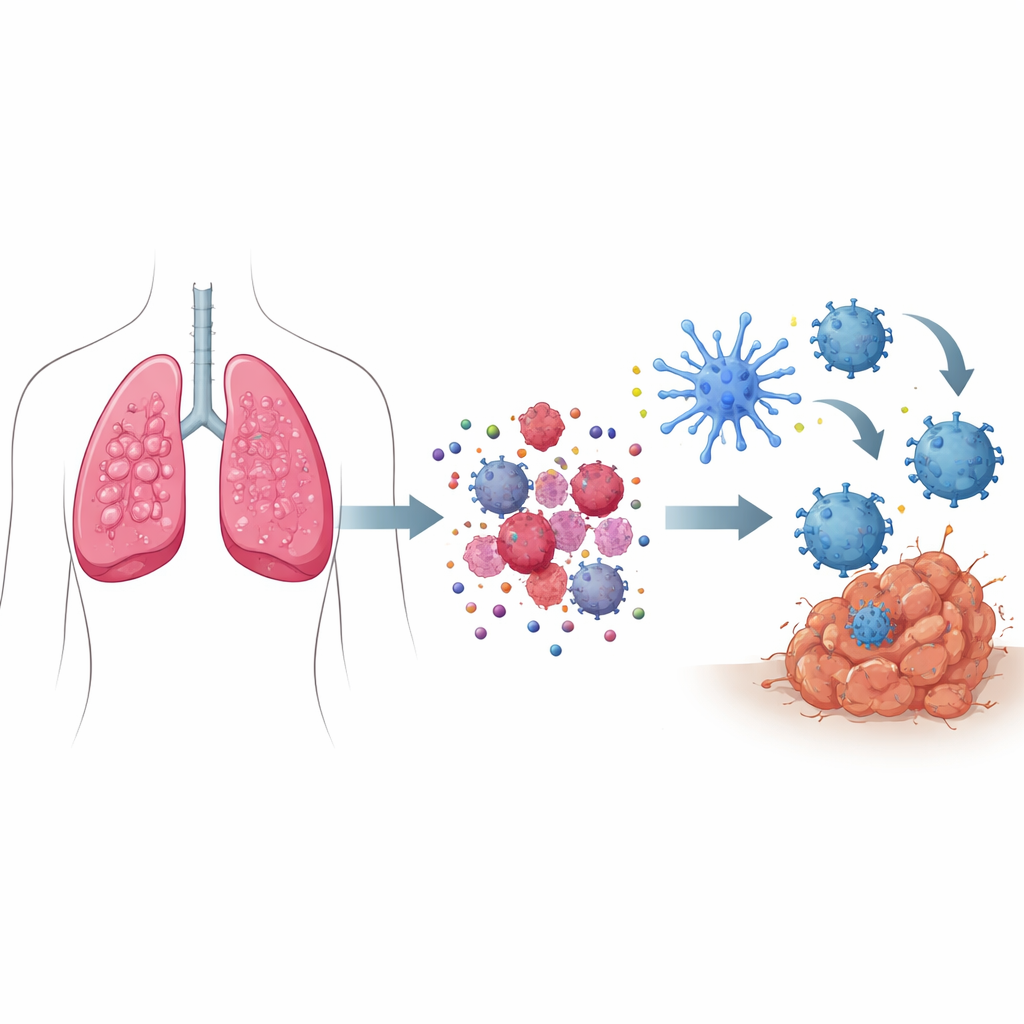
Cómo las “señales de peligro” transforman la muerte celular en una llamada de auxilio
Cuando la mayoría de las células mueren, lo hacen en silencio, sin movilizar al sistema inmunitario. En la muerte celular inmunogénica, sin embargo, las células cancerosas moribundas emiten un conjunto coordinado de señales de peligro. Componentes estresados dentro de la célula empujan ciertas proteínas hacia la superficie celular, marcándola como algo que debe ser “devorado” por los centinelas inmunitarios. Al mismo tiempo, pequeñas moléculas como el ATP se filtran hacia fuera, actuando como bengalas que atraen células inmunitarias al área, mientras otras proteínas liberadas funcionan como alarmas. En conjunto, estas señales atraen y activan exploradores especializados llamados células dendríticas, que ingieren fragmentos del tumor, los procesan y presentan fragmentos tumorales a los linfocitos T, adiestrándolos para buscar y destruir células cancerosas en todo el organismo.
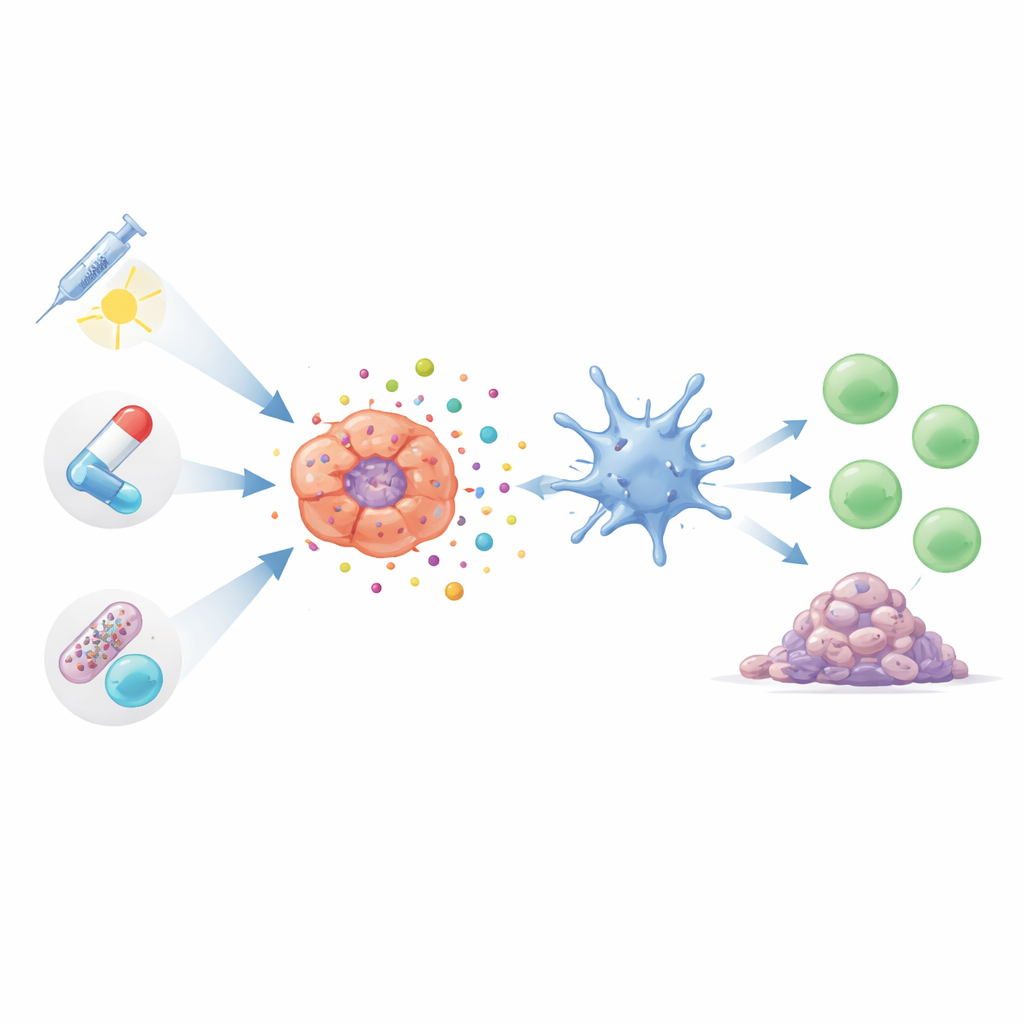
Convertir tratamientos habituales en entrenadores inmunitarios
Muchas terapias comunes para el cáncer de pulmón pueden desencadenar este tipo de muerte celular llena de alarmas si se usan de la manera adecuada. Algunos fármacos quimioterápicos, incluidos taxanos y compuestos de platino de uso generalizado, pueden llevar a las células tumorales a un estado de estrés que provoca la liberación de señales de peligro. Estos tratamientos no solo reducen los tumores directamente, sino que también pueden estimular la acción de linfocitos T y macrófagos beneficiosos. Formas más modernas y dirigidas de quimioterapia, denominadas conjugados anticuerpo‑fármaco, transportan cargas tóxicas de forma precisa a las células cancerosas. En estudios iniciales, estos fármacos dirigidos no solo destruyen los tumores de manera más selectiva, sino que también parecen provocar respuestas inmunitarias más fuertes con menos efectos secundarios sistémicos.
La radioterapia, fármacos dirigidos y la terapia basada en luz como socios inmunitarios
La radioterapia hace más que carbonizar tumores; al dañar el ADN y generar moléculas reactivas dentro de las células cancerosas, puede empujarlas hacia una muerte inmunogénica. No obstante, el efecto depende mucho de la dosis y del calendario: una radiación moderada y bien programada puede estimular enérgicamente el sistema inmunitario, mientras que dosis excesivamente altas podrían, de hecho, atenuar vías clave de detección. Los investigadores también diseñan nanopartículas que amplifican las señales útiles y contrarrestan las supresoras. Mientras tanto, los fármacos de precisión que bloquean conductores del crecimiento como EGFR, ALK, AXL o las señales vasculares se entienden ahora que cumplen una doble función: frenan el crecimiento tumoral y, en muchos modelos, ayudan a exponer material tumoral y señales de peligro que activan a los linfocitos T. Los tratamientos activados por luz, que utilizan compuestos fotosensibles para generar ráfagas de especies reactivas de oxígeno dentro de los tumores, pueden ajustarse para impactar estructuras celulares que desencadenen más eficazmente una muerte celular visible para el sistema inmunitario.
Nuevos actores: virus, campos eléctricos y el microbioma intestinal
Más allá de los pilares estándar del tratamiento del cáncer, varias herramientas emergentes también se basan en la muerte celular inmunogénica. Virus diseñados que infectan selectivamente las células del cáncer de pulmón las hacen estallar mientras atraen células inmunitarias, lo que en modelos experimentales a veces conduce a la regresión de tumores distantes no tratados. Campos eléctricos alternos de baja intensidad, ya usados en otros tipos de cáncer, han mostrado estresar las células de cáncer de pulmón de maneras que liberan señales de peligro y favorecen la infiltración de linfocitos T. Incluso las bacterias que viven en nuestros intestinos pueden influir en la intensidad de estas respuestas mediadas por la MCI. Ciertos microbios intestinales parecen promover un entorno antitumoral más activo, mientras que otros fomentan un estado inmunosupresor que podría mermar los beneficios de los tratamientos basados en MCI.
Qué implica esto para el futuro del cuidado del cáncer de pulmón
El mensaje general del artículo es que cómo muere una célula tumoral importa tanto como que muera. Si la muerte es inmunogénica, cada célula cancerosa destruida puede convertirse en una lección para el sistema inmunitario, ayudándole a reconocer y atacar las células restantes y posiblemente prevenir la recaída. Para convertir esto en una realidad práctica para las personas con cáncer de pulmón no microcítico, los investigadores aún necesitan marcadores claros que indiquen cuándo la MCI está ocurriendo en los pacientes, mejores formas de ajustar dosis y combinaciones de terapias, y estrategias para contrarrestar las numerosas vías de escape del tumor. Si se superan estos retos, los planes de tratamiento futuros podrían combinar rutinariamente terapias inductoras de MCI con fármacos que potencien la inmunidad, transformando respuestas efímeras en un control más duradero de la enfermedad.
Cita: Liu, Z., Xu, X., Wang, M. et al. Integration of immunogenic cell death in the treatment landscape of non-small cell lung cancer: harnessing the power of the immune system. Cell Death Discov. 12, 155 (2026). https://doi.org/10.1038/s41420-026-03012-2
Palabras clave: muerte celular inmunogénica, cáncer de pulmón no microcítico, inmunoterapia contra el cáncer, quimiorradioterapia, microambiente tumoral