Clear Sky Science · fr
Intégration de la mort cellulaire immunogène dans le paysage thérapeutique du cancer du poumon non à petites cellules : exploiter la puissance du système immunitaire
Pourquoi apprendre aux tumeurs à alerter le système immunitaire est important
Le cancer du poumon reste l’un des cancers les plus mortels dans le monde, en grande partie parce que les tumeurs récidivent souvent ou résistent aux traitements standards. Cet article examine une idée prometteuse : plutôt que de simplement tuer les cellules cancéreuses en silence, les médecins pourraient les faire mourir d’une manière qui alerte fortement les défenses de l’organisme. En transformant la destruction tumorale en une sorte de vaccination interne, une approche appelée mort cellulaire immunogène pourrait aider le système immunitaire à reconnaître, mémoriser et combattre plus efficacement le cancer du poumon non à petites cellules.
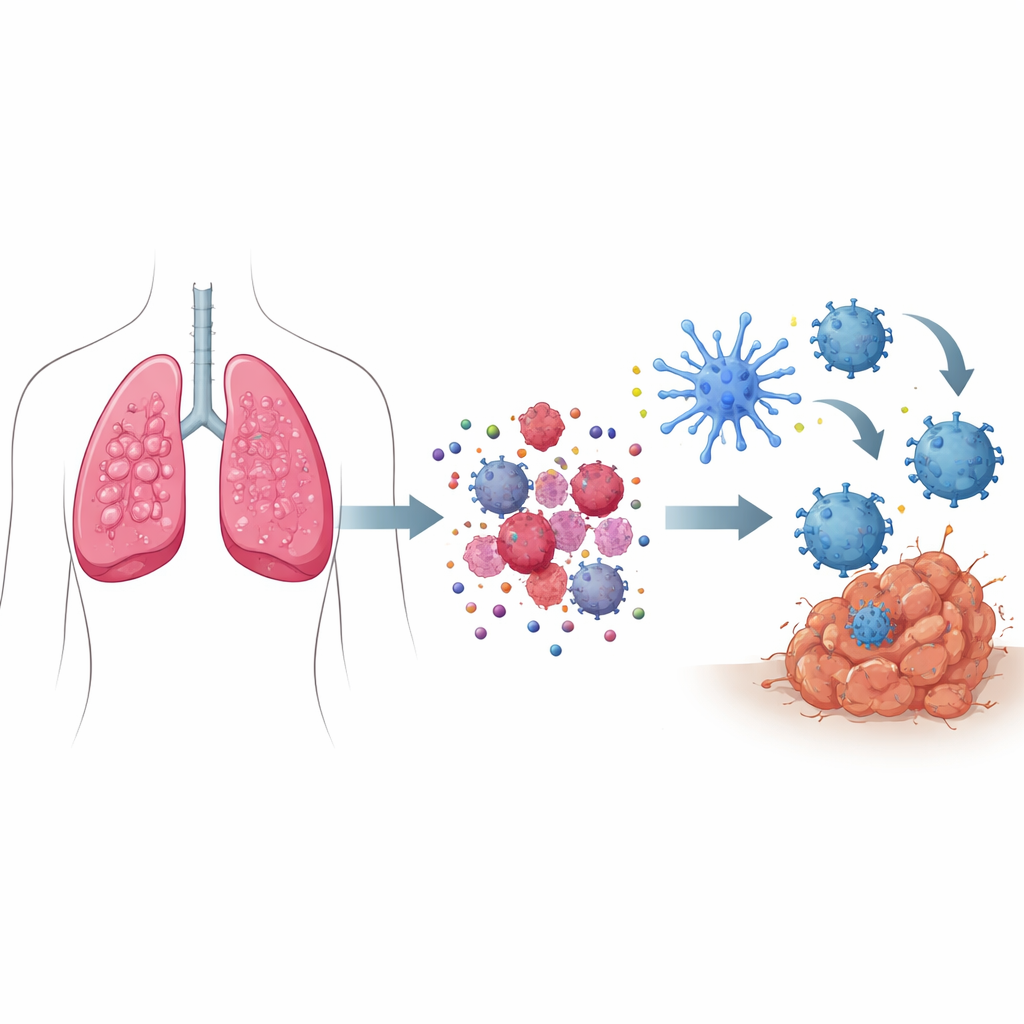
Comment les « signaux de danger » transforment la mort cellulaire en appel à l’aide
Lorsque la plupart des cellules meurent, elles le font silencieusement, sans susciter de réaction immunitaire. Dans la mort cellulaire immunogène, en revanche, les cellules cancéreuses mourantes émettent un ensemble coordonné de signaux de danger. Des éléments intracellulaires stressés poussent certaines protéines à se retrouver à la surface cellulaire, les marquant comme devant être « phagocytées » par les sentinelles immunitaires. En parallèle, de petites molécules comme l’ATP s’échappent et font office de balises qui attirent des cellules immunitaires, tandis que d’autres protéines libérées jouent le rôle d’alarmes. Ensemble, ces signaux attirent et activent des éclaireurs spécialisés appelés cellules dendritiques, qui ingèrent des fragments tumoraux, les traitent, puis présentent ces antigènes aux lymphocytes T — les formant à rechercher et détruire les cellules cancéreuses dans tout l’organisme.
Transformer des traitements courants en formateurs immunitaires
De nombreuses thérapies familières du cancer du poumon peuvent déclencher ce type de mort cellulaire accompagnée d’alertes si elles sont utilisées de façon appropriée. Certains agents chimiothérapeutiques, notamment les taxanes et les composés à base de platine largement utilisés, peuvent pousser les cellules tumorales dans un état de stress conduisant à la libération de signaux de danger. Ces traitements réduisent non seulement les tumeurs directement, mais peuvent aussi stimuler les lymphocytes T et des macrophages bénéfiques. Des formes plus récentes et plus ciblées de chimiothérapie, appelées conjugués anticorps‑médicament, délivrent des charges toxiques précisément aux cellules cancéreuses. Dans des études préliminaires, ces médicaments ciblés tuent les tumeurs de manière plus “propre” tout en semblant déclencher des réponses immunitaires plus fortes avec moins d’effets indésirables systémiques.
La radiothérapie, les médicaments ciblés et la thérapie photodynamique comme partenaires immunitaires
La radiothérapie ne se contente pas de brûler les tumeurs : en endommageant l’ADN et en générant des molécules réactives à l’intérieur des cellules cancéreuses, elle peut les pousser vers une mort immunogène. Toutefois, l’effet dépend fortement de la dose et du calendrier : une radiothérapie modérée et bien synchronisée peut fortement stimuler l’immunité, tandis que des doses trop élevées peuvent en réalité atténuer des voies de détection clés. Les chercheurs conçoivent aussi des nanoparticules qui amplifient les signaux utiles et contrent les signaux suppressifs. Parallèlement, des médicaments de précision qui bloquent des moteurs de croissance tels qu’EGFR, ALK, AXL ou les signaux vasculaires sont désormais compris comme ayant une double action : ils ralentissent la croissance tumorale et, dans de nombreux modèles, contribuent à exposer du matériel tumoral et des indices de danger qui réveillent les lymphocytes T. Les traitements activés par la lumière, qui utilisent des composés photosensibles pour générer des bouffées d’espèces d’oxygène toxiques à l’intérieur des tumeurs, peuvent être ajustés pour cibler des structures cellulaires déclenchant le plus efficacement une mort cellulaire visible par le système immunitaire.
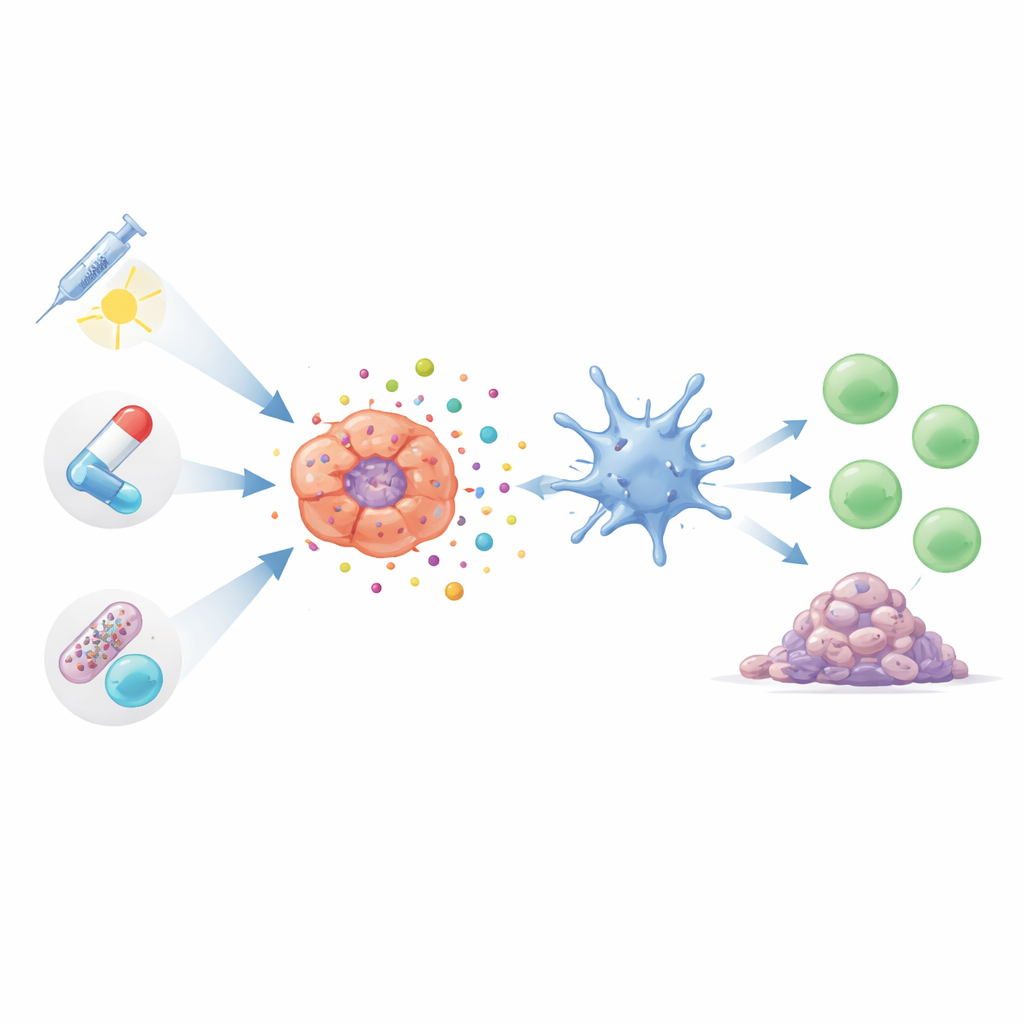
Nouveaux acteurs : virus, champs électriques et microbiote intestinal
Au‑delà des piliers classiques des soins oncologiques, plusieurs outils émergents reposent également sur la mort cellulaire immunogène. Des virus ingénierés qui infectent sélectivement les cellules du cancer du poumon les font éclater tout en attirant des cellules immunitaires, conduisant parfois à la régression de tumeurs distantes non traitées dans des modèles expérimentaux. Des champs électriques alternatifs de faible intensité, déjà utilisés dans d’autres cancers, ont montré qu’ils stressent les cellules cancéreuses pulmonaires de manières qui libèrent des signaux de danger et favorisent l’infiltration des lymphocytes T. Même les bactéries qui vivent dans nos intestins peuvent influencer la puissance de ces réponses induites par la MCI. Certains microbes intestinaux semblent promouvoir un environnement anti‑tumoral plus actif, tandis que d’autres favorisent un état immunodépressif qui pourrait atténuer les bénéfices des traitements basés sur la MCI.
Ce que cela signifie pour les soins futurs du cancer du poumon
Le message central de l’article est que la façon dont une cellule tumorale meurt importe autant que le fait qu’elle meure. Si la mort est immunogène, chaque cellule cancéreuse détruite peut devenir une leçon pour le système immunitaire, l’aidant à reconnaître et attaquer les cellules restantes et éventuellement à prévenir la rechute. Pour faire de cette idée une réalité pratique pour les personnes atteintes d’un cancer du poumon non à petites cellules, les chercheurs ont encore besoin de marqueurs clairs permettant de détecter la MCI chez les patients, de meilleures méthodes pour ajuster les doses et les combinaisons thérapeutiques, et de stratégies pour contrer les nombreuses voies d’évasion tumorales. Si ces défis sont relevés, les schémas thérapeutiques futurs pourront associer de façon routinière des thérapies inductrices de MCI à des médicaments stimulants l’immunité, transformant des réponses éphémères en un contrôle plus durable de la maladie.
Citation: Liu, Z., Xu, X., Wang, M. et al. Integration of immunogenic cell death in the treatment landscape of non-small cell lung cancer: harnessing the power of the immune system. Cell Death Discov. 12, 155 (2026). https://doi.org/10.1038/s41420-026-03012-2
Mots-clés: mort cellulaire immunogène, cancer du poumon non à petites cellules, immunothérapie du cancer, chimiothérapie et radiothérapie, microenvironnement tumoral