Clear Sky Science · pl
Powiązanie między powtarzającym się przepisywaniem antybiotyków a hospitalizacją z powodu napadów i innych zaburzeń neuropsychiatrycznych u osób z demencją: badanie kohortowe na poziomie populacji
Dlaczego to ważne dla rodzin i opiekunów
W miarę starzenia się wiele osób rozwija demencję i staje się szczególnie podatnych na infekcje, takie jak zapalenie płuc czy zakażenia dróg moczowych. Choroby te często leczone są antybiotykami, które zwykle postrzega się jako proste, ratujące życie leki. Jednak u osób starszych z demencją powtarzane kursy niektórych antybiotyków mogą wiązać się z ukrytymi ryzykami. W niniejszym badaniu zadano proste, lecz kluczowe pytanie: czy częste przepisywanie tych leków zwiększa szanse, że osoba z demencją trafi do szpitala, zwłaszcza z powodu zaburzeń mózgowych, takich jak napady drgawkowe lub nagłe zaburzenia świadomości?
Kogo obejmowano badaniem i co analizowano
Naukowcy z Hongkongu przeanalizowali elektroniczne dokumentacje medyczne z publicznego systemu szpitalnego, obejmujące ponad 150 000 osób z rozpoznaną demencją w latach 2004–2019. Skoncentrowali się na pacjentach w wieku 65 lat i starszych, którzy otrzymali antybiotyki wcześniej powiązane z napadami lub innymi problemami psychicznymi i behawioralnymi. W sumie ponad 79 000 pacjentów otrzymało antybiotyki oceniane jako wyższe ryzyko napadów, a około 72 000 — antybiotyki uznane za związane z wyższym ryzykiem innych objawów psychiatrycznych. Dla każdej recepty zespół policzył, ile kursów antybiotyków dana osoba otrzymała w poprzednich sześciu miesiącach, a następnie obserwował wizyty szpitalne w ciągu następnych 30 dni.
Kontrolowanie problemów mózgowych versus każdej hospitalizacji
Naukowcy porównali pacjentów, którzy mieli tylko jedną lub dwie recepty na antybiotyki w poprzednich sześciu miesiącach, z tymi, którzy otrzymywali je częściej. Analizowano trzy rodzaje przyjęć do szpitala: związane z napadami, związane z innymi problemami psychiatrycznymi, takimi jak psychoza, depresja, lęk czy majaczenie, oraz każde przyjęcie szpitalne z dowolnego powodu. Na pierwszy rzut oka osoby z demencją, które miały wiele wcześniejszych recept na antybiotyki powiązane z napadami, wydawały się bardziej narażone na hospitalizację z powodu napadów w ciągu 30 dni. Jednak po dokładniejszym przyjrzeniu się — zwłaszcza zdarzeniom występującym 15–30 dni później i przy dłuższym, rocznym oknie ekspozycji — ten pozorny związek w dużej mierze zniknął.
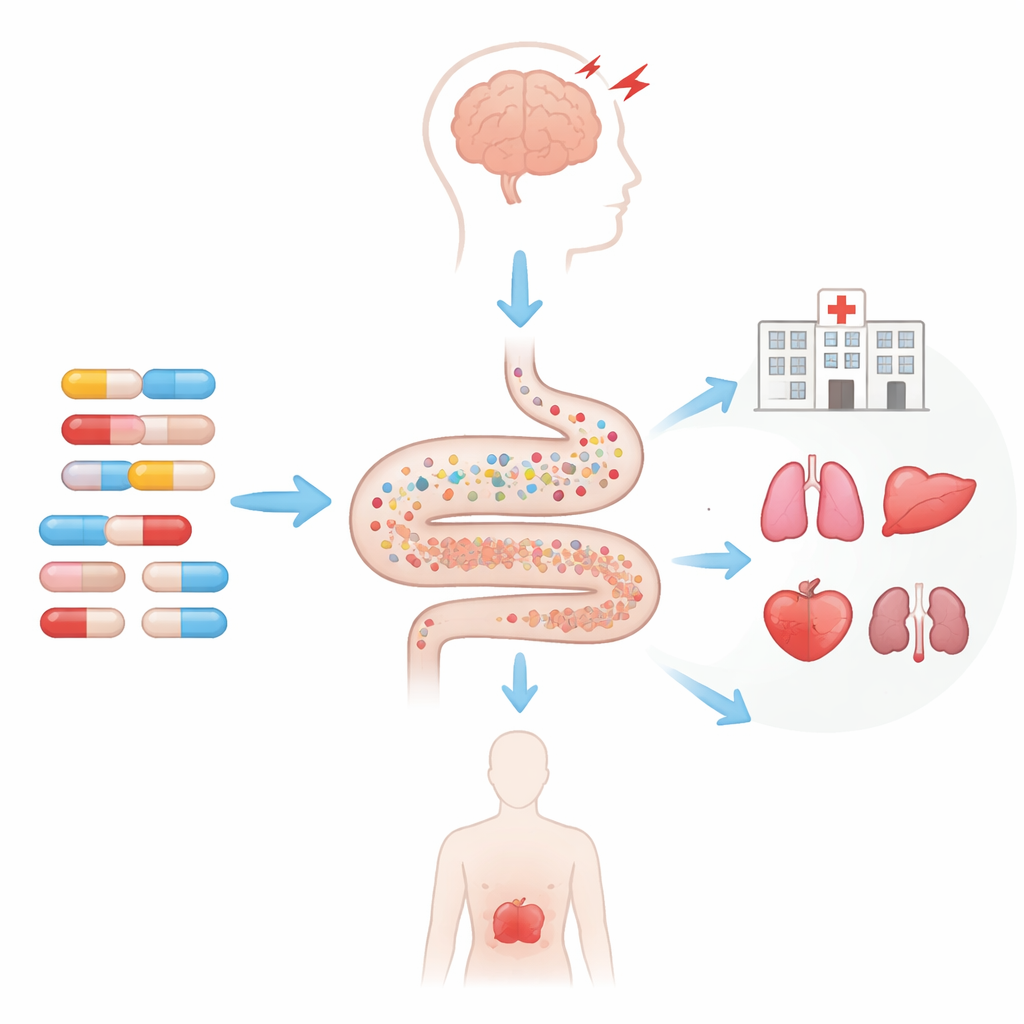
Ukryte uprzedzenia i co one naprawdę oznaczają
Znikający sygnał sugerował zjawisko zwane uprzedzeniem protopatycznym: wczesne objawy napadu mogą skłaniać lekarzy do przepisywania antybiotyków na to, co wygląda jak infekcja, a dopiero później napad zostaje formalnie rozpoznany i zapisany. Innymi słowy, nie musi to być tak, że antybiotyki spowodowały napad, lecz że istniejący stan doprowadził zarówno do przepisania antybiotyku, jak i do napadu. W wielu dodatkowych analizach i kontrolach częste stosowanie tak zwanych antybiotyków o wysokim ryzyku nie podnosiło w sposób konsekwentny ryzyka hospitalizacji konkretnie z powodu napadów lub innych zaburzeń psychiatrycznych u osób z demencją.
Jasny sygnał: wyższe ryzyko każdej hospitalizacji
Gdzie wzorzec był silny i spójny, to w ogólnym wykorzystaniu szpitali. Niezależnie od tego, czy antybiotyki były zaklasyfikowane jako związane z napadami czy z innymi efektami neuropsychiatrycznymi, pacjenci z demencją, którzy otrzymywali częstsze recepty na antybiotyki oceniane jako wysokiego ryzyka, mieli systematycznie wyższe wskaźniki hospitalizacji z dowolnego powodu w miesiącu po przepisaniu leku. Trend ten utrzymywał się przy różnych ramach czasowych, po skorygowaniu o wiele schorzeń i nawet po wyłączeniu osób z osłabionym układem odpornościowym. Wyniki wpisują się w rosnące dowody, że powtarzająca się ekspozycja na antybiotyki może zaburzać florę jelitową, sprzyjać stanom zapalnym, pogarszać problemy sercowo‑metaboliczne oraz przyczyniać się do oporności na antybiotyki — wszystkie te czynniki mogą zwiększać ryzyko ponownego przyjęcia do szpitala u wrażliwych osób starszych.
Co to oznacza dla opieki i codziennych decyzji
Dla rodzin i klinicystów opiekujących się osobami z demencją te wyniki niosą ze sobą jednocześnie uspokojenie i ostrzeżenie. Uspokojenie polega na tym, że częste stosowanie niektórych antybiotyków nie wydaje się samodzielnie zwiększać hospitalizacji z powodu napadów lub innych kryzysów psychiatrycznych. Ostrzeżenie jest takie, że powtarzające się kursy antybiotyków wyraźnie wiążą się z większą liczbą hospitalizacji ogółem w tej kruchej populacji. Praktyczny przekaz badania jest taki: gdy osoba z demencją ma infekcję, antybiotyki mogą być nadal potrzebne, ale każdy kurs należy dokładnie rozważyć w kontekście ryzyka. Kroki zapobiegawcze — takie jak szczepienia, lepsza higiena oraz uważne zarządzanie karmieniem i cewnikami — mogą pomóc zmniejszyć liczbę infekcji, ograniczając potrzebę stosowania antybiotyków i ryzyko ponownego trafienia do szpitala.
Cytowanie: Chen, K., Lau, J.C.H., Qin, X. et al. Association between repeated antibiotic prescribing and seizure- and other neuropsychiatric disorders-related hospitalization among people living with dementia: a population-based cohort study. npj Aging 12, 44 (2026). https://doi.org/10.1038/s41514-025-00316-y
Słowa kluczowe: demencja, antybiotyki, hospitalizacja, osoby starsze, efekty neuropsychiatryczne