Clear Sky Science · de
Zusammenhang zwischen wiederholter Verordnung von Antibiotika und Krankenhausaufenthalten aufgrund von Krampfanfällen und anderen neuropsychiatrischen Störungen bei Menschen mit Demenz: eine bevölkerungsbezogene Kohortenstudie
Warum das für Familien und Betreuungspersonen wichtig ist
Mit zunehmendem Alter entwickeln viele Menschen eine Demenz und werden besonders anfällig für Infektionen wie Lungenentzündung oder Harnwegsinfektionen. Diese Erkrankungen werden oft mit Antibiotika behandelt, die gemeinhin als unkomplizierte, lebensrettende Medikamente gelten. Bei älteren Menschen mit Demenz können jedoch wiederholte Verordnungen bestimmter Antibiotika versteckte Risiken bergen. Diese Studie stellt eine einfache, aber wichtige Frage: Erhöht häufiges Verschreiben dieser Arzneimittel die Wahrscheinlichkeit, dass eine Person mit Demenz ins Krankenhaus muss, insbesondere wegen hirnbezogener Probleme wie Krampfanfällen oder plötzlicher Verwirrung?
Wer untersucht wurde und was die Forschenden betrachteten
Forschende in Hongkong analysierten elektronische Gesundheitsdaten aus dem öffentlichen Krankenhaussystem und nutzten Daten von mehr als 150.000 Personen, bei denen zwischen 2004 und 2019 eine Demenz diagnostiziert worden war. Sie konzentrierten sich auf Patienten im Alter von 65 Jahren und älter, die Antibiotika erhielten, die in früheren Studien mit Krampfanfällen oder anderen psychischen und Verhaltensstörungen in Verbindung gebracht worden waren. Insgesamt hatten über 79.000 Patienten Antibiotika erhalten, die als höheres Krampfanfallsrisiko eingestuft wurden, und etwa 72.000 erhielten Antibiotika, denen ein höheres Risiko für andere psychiatrische Symptome zugeschrieben wurde. Für jedes Antibiotikarezept zählte das Team, wie viele Antibiotikakuren diese Person in den vorangegangenen sechs Monaten erhalten hatte, und beobachtete dann Krankenhausaufenthalte in den folgenden 30 Tagen.
Prüfung auf hirnbezogene Probleme versus jeglichen Krankenhausaufenthalt
Die Forschenden verglichen Patienten, die in den vorangegangenen sechs Monaten nur ein oder zwei Antibiotikaverschreibungen hatten, mit denen, die häufiger verschrieben wurden. Sie betrachteten drei Arten von Krankenhausaufenthalten: solche im Zusammenhang mit Krampfanfällen, solche im Zusammenhang mit anderen psychiatrischen Problemen wie Psychosen, Depression, Angst oder Delir und jede stationäre Aufnahme aus beliebigem Grund. Auf den ersten Blick schienen Menschen mit Demenz, die viele vorherige Verschreibungen der krampfanfallsassoziierten Antibiotika erhalten hatten, innerhalb von 30 Tagen eher wegen Krampfanfällen hospitalisiert zu werden. Als das Team jedoch genauer hinsah — insbesondere bei Ereignissen, die 15 bis 30 Tage später auftraten, und bei einer längeren einjährigen Expositionsbetrachtung — verschwand dieser scheinbare Zusammenhang weitgehend.
Versteckte Verzerrungen und was sie tatsächlich bedeuten
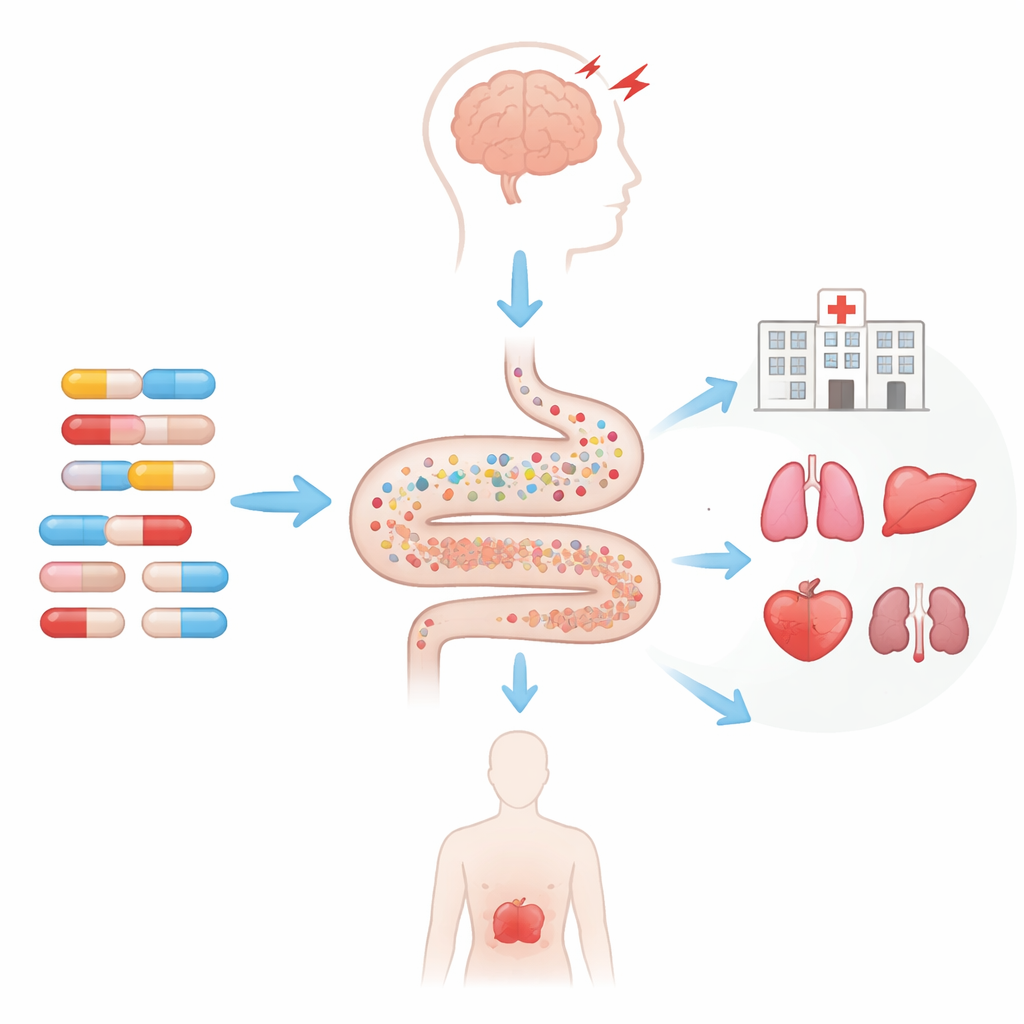
Das Verschwinden des Signals deutete auf ein Phänomen hin, das als Protopathie‑Bias bezeichnet wird: Frühe Anzeichen eines Krampfanfalls könnten Ärztinnen und Ärzte dazu veranlassen, Antibiotika wegen vermeintlicher Infektion zu verschreiben, und erst später wird der Krampfanfall formal diagnostiziert und dokumentiert. Anders ausgedrückt: Es muss nicht sein, dass die Antibiotika den Krampfanfall verursacht haben, sondern eine zugrundeliegende Erkrankung könnte sowohl zur Antibiotikaverschreibung als auch zum Krampfanfall geführt haben. Über mehrere Prüfungen und alternative Analysen hinweg erhöhte der häufige Einsatz der sogenannten Hochrisiko‑Antibiotika nicht konsistent das Risiko für Krankenhausaufenthalte speziell wegen Krampfanfällen oder anderen psychiatrischen Störungen bei Menschen mit Demenz.
Das eindeutige Signal: erhöhtes Risiko für jegliche Krankenhausaufnahme
Wo das Muster stark und konsistent war, zeigte sich in der Gesamthäufigkeit der Krankenhausaufenthalte. Unabhängig davon, ob die Antibiotika als krampfanfallsassoziiert oder als mit anderen neuropsychiatrischen Effekten verbunden kategorisiert wurden, hatten Patientinnen und Patienten mit Demenz, die häufiger Hochrisiko‑Antibiotikaverschreibungen erhielten, in dem folgenden Monat stetig höhere Raten an Krankenhausaufnahmen aus beliebigem Grund. Dieser Trend hielt bei unterschiedlichen Zeitfenstern, nach Anpassung für zahlreiche Erkrankungen und sogar nach dem Ausschluss immungeschwächter Personen an. Die Ergebnisse stehen im Einklang mit zunehmenden Hinweisen darauf, dass wiederholte Antibiotikaexposition die Darmflora stören, Entzündungen fördern, Herz‑ und Stoffwechselprobleme verschlechtern und zur Antibiotikaresistenz beitragen kann — all dies kann gefährdete ältere Menschen zurück ins Krankenhaus treiben.
Was das für Pflege und Alltag bedeutet
Für Familien und Klinikerinnen und Kliniker, die Menschen mit Demenz betreuen, liefern diese Ergebnisse sowohl Beruhigung als auch eine Warnung. Beruhigend ist, dass die häufige Anwendung bestimmter Antibiotika nicht den Anschein macht, eigenständig Krankenhausaufenthalte wegen Krampfanfällen oder anderer psychiatrischer Krisen zu erhöhen. Die Warnung lautet, dass wiederholte Antibiotikakuren eindeutig mit mehr Krankenhausaufenthalten insgesamt in dieser fragilen Population verbunden sind. Die praktische Botschaft der Studie lautet: Wenn eine Person mit Demenz eine Infektion entwickelt, können Antibiotika weiterhin notwendig sein, doch jede einzelne Verordnung sollte sorgfältig gegen die Risiken abgewogen werden. Präventive Maßnahmen — wie Impfungen, bessere Hygiene und sorgfältige Versorgung von Ernährungssonden und Kathetern — können helfen, Infektionen von vornherein zu reduzieren, den Bedarf an Antibiotika zu senken und die Wahrscheinlichkeit eines erneuten Krankenhausaufenthalts zu verringern.
Zitation: Chen, K., Lau, J.C.H., Qin, X. et al. Association between repeated antibiotic prescribing and seizure- and other neuropsychiatric disorders-related hospitalization among people living with dementia: a population-based cohort study. npj Aging 12, 44 (2026). https://doi.org/10.1038/s41514-025-00316-y
Schlüsselwörter: Demenz, Antibiotika, Krankenhausaufenthalt, ältere Erwachsene, neuropsychiatrische Effekte