Clear Sky Science · de
Synergistische Induktion von Apoptose durch den epigenetischen Modulator Decitabin und Metformin in Magenkrebszellen hebt das Potenzial kombinierter Therapien hervor
Warum diese Studie wichtig ist
Magenkrebs zählt weltweit zu den tödlichsten Krebserkrankungen, zum Teil weil Tumoren häufig gegen Standardchemotherapien resistent sind. In dieser Studie wurde untersucht, ob die Kombination zweier bereits zugelassener Medikamente – eines gegen Bluterkrankungen und eines gegen Diabetes – gemeinsam Magenkrebszellen zur Selbstzerstörung treiben kann. Das könnte auf sicherere und effektivere Behandlungskombinationen in der Zukunft hindeuten.
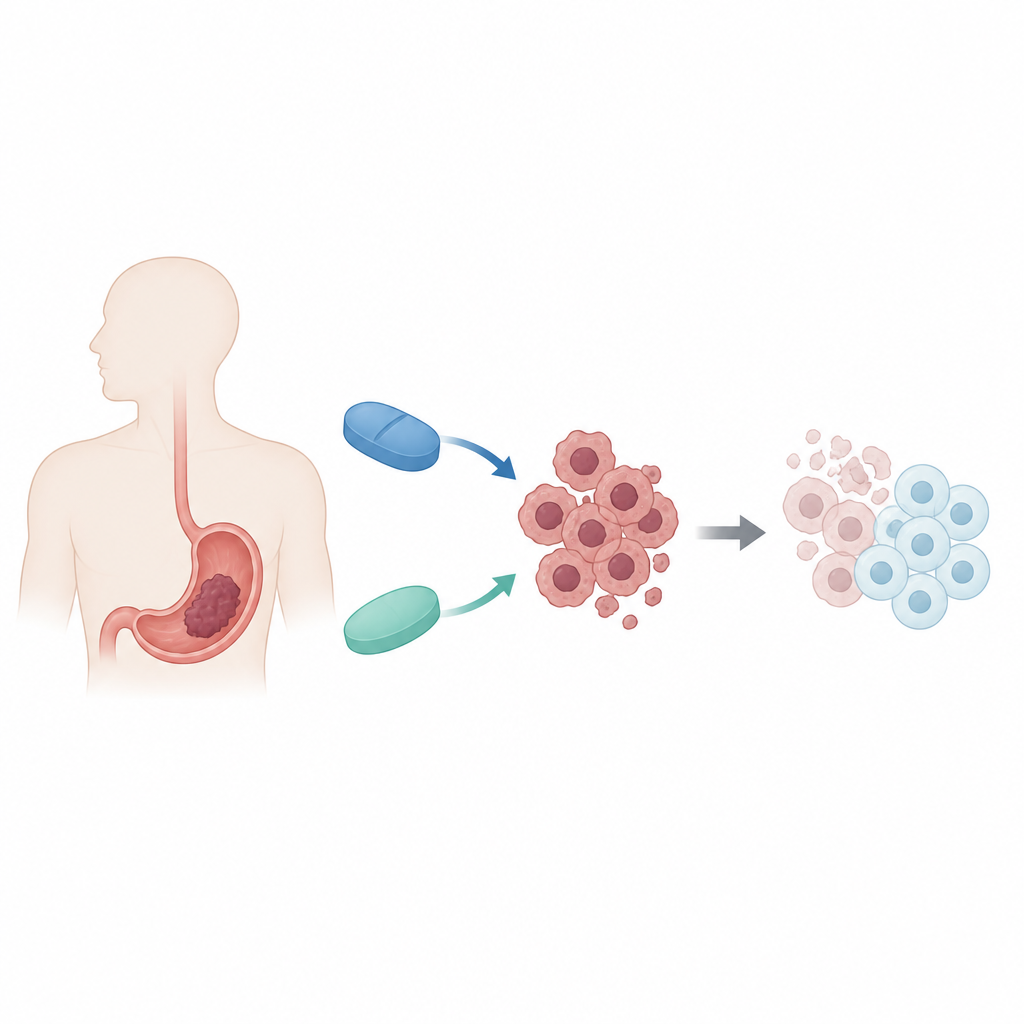
Zwei vertraute Medikamente, eine neue Partnerschaft
Die Forschenden konzentrierten sich auf zwei Arzneien mit sehr unterschiedlichen primären Aufgaben. Decitabin wird zur Behandlung bestimmter Knochenmarkserkrankungen verwendet, indem es chemische Markierungen auf der DNA lockert, die schützende Gene stummschalten. Metformin ist ein gängiges Diabetesmedikament, das den Zellstoffwechsel beeinflusst und eine zelluläre "Tankanzeige" aktiviert. Beide zeigten für sich allein antitumorale Aktivität, aber nur mäßige Effekte in soliden Tumoren wie Magenkrebs. Das Team fragte, ob ihre gemeinsame Anwendung in humanen Magenkrebszellen die Schwachstellen des Tumors sowohl in der Genregulation als auch im Stoffwechsel gleichzeitig ausnutzen könnte.
Untersuchung der Auswirkungen auf das Überleben der Krebszellen
Mit einer menschlichen Magenkrebszelllinie namens MKN45 setzten die Wissenschaftlerinnen und Wissenschaftler die Zellen zunächst über mehrere Tage einer Bandbreite von Dosen jedes Medikaments allein aus und anschließend festen Dosis-Kombinationen der beiden Wirkstoffe. Sie bestimmten die Überlebensrate der Zellen mit einem standardisierten, farbbasierten Labortest. Eine mathematische Methode zur Bewertung von Arzneimittelinteraktionen zeigte, dass die Kombination die zur Wachstumshemmung benötigte Dosis verringerte und dass die beiden Wirkstoffe bei niedrigen bis mittleren Tötungsgraden synergetisch wirkten. Anders ausgedrückt: Zusammen waren sie wirksamer als die bloße Summe ihrer Einzeleffekte und ermöglichten insbesondere niedrigere Metformin-Dosen.
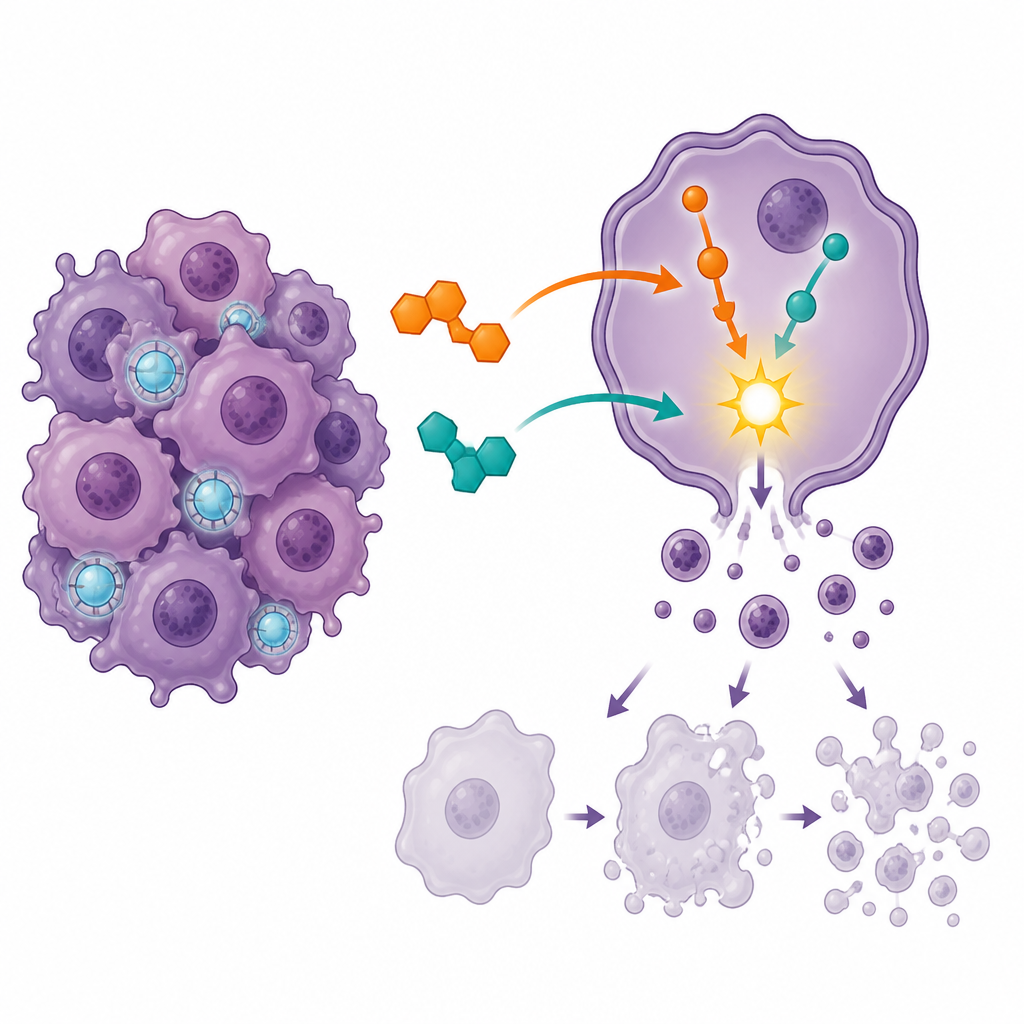
Auslösen von Zelltod und Stilllegen der Zellteilung
Um zu sehen, wie die Medikamente die Krebszellen beeinflussten, nutzte das Team Durchflusszytometrie, eine Technik, die lebende Zellen von solchen in verschiedenen Stadien des programmierten Zelltods, der Apoptose, unterscheiden kann. Jedes Medikament allein trieb mehr Zellen in Richtung Tod, doch die Kombination führte zu einem deutlich stärkeren Anstieg spätstadialer Apoptose und verringerte den Anteil vollständig lebensfähiger Zellen. Gleichzeitig wurden die meisten Zellen an einem wichtigen Kontrollpunkt des Zellzyklus, bekannt als G2/M, zum Stillstand gebracht, an dem sich Zellen normalerweise auf die Teilung vorbereiten. Dieses starke Aufstauen in der Teilungsphase deutet darauf hin, dass die kombinierte Behandlung die Zellen in einem besonders verletzlichen Moment einfängt, wonach sie eher zur kontrollierten Selbstzerstörung neigen als weiter zu proliferieren.
Aktivierung von Todesprogrammen innerhalb der Zelle
Die Forschenden untersuchten daraufhin die Aktivitätsniveaus mehrerer Gene, die als innere Schalter für Überleben und Tod fungieren. Bei der Kombinationstherapie wurden Gene, die Apoptose fördern, wie BAX und zwei Caspasen, die zelluläre Komponenten zersetzen, hochreguliert, während BCL2, ein Gen, das Zellen normalerweise hilft, dem Tod zu widerstehen, herunterreguliert wurde. Das Gleichgewicht zwischen BAX und BCL2 verschob sich deutlich zugunsten des Zelltods. Ein weiteres Gen, ATG7, das bei der Steuerung eines Recyclingprozesses namens Autophagie eine Rolle spielt, wurde ebenfalls selektiv erhöht, was darauf hindeutet, dass kontrollierter Abbau und Aufräumen innerhalb der Zelle unter der Behandlung mit der Apoptose zusammenarbeiten könnten. Computerbasierte Netzwerk- und Pfadanalyse bestätigten, dass die wichtigsten biologischen Themen Apoptosewege, Stresssignale im Zusammenhang mit dem p53-Protein und Wege sind, die mit der Resistenz gegen standardmäßige platinbasierte Chemotherapeutika verbunden sind.
Was das für künftige Behandlungen bedeuten könnte
Einfach ausgedrückt zeigt diese Arbeit, dass Decitabin und Metformin in Kombination Magenkrebszellen eher dazu bringen, die Teilung einzustellen und ihre eingebauten Selbstzerstörungsmechanismen zu aktivieren, als wenn eines der Medikamente allein angewendet wird. Indem sie fehlerhafte Genkontrolle und abweichende Energienutzung gleichzeitig angreifen, scheinen die beiden Substanzen mehrere "Aus"-Schalter zu betätigen, auf die der Krebs zur Überlebens- und Resistenzbildung angewiesen ist. Auch wenn die Ergebnisse bisher aus einer Zelllinie im Labor stammen, legen sie nahe, dass die Kombination von epigenetischen und metabolischen Wirkstoffen helfen könnte, Therapieresistenzen bei aggressiven Magenkrebserkrankungen zu überwinden, und liefern eine solide Begründung für weitere Tests in zusätzlichen Zellmodellen und schließlich in Tierstudien.
Zitation: AlAli, M., Latifi-Navid, S. & Khakzad, M.R. Synergistic induction of apoptosis by the epigenetic modulator decitabine and metformin in gastric cancer cells highlights the potential for combination therapy. Sci Rep 16, 14951 (2026). https://doi.org/10.1038/s41598-026-42417-y
Schlüsselwörter: Magenkrebs, Decitabin, Metformin, Apoptose, Kombinationstherapie