Clear Sky Science · sv
Modellerad påverkan av ett tidigt upptäcktsprogram för flera cancerformer på efterfrågan på diagnostik i England
Varför detta spelar roll för vardaglig vård
Föreställ dig ett enda blodprov som kan indikera tecken på flera dussin olika cancerformer långt innan symtom uppstår. Det är löftet med tester för tidig upptäckt av flera cancerformer (MCED). Men om betydligt fler får besked om att de kan ha cancer måste vårdsystemen vara redo med skanningar, endoskopi och biopsier för att bekräfta vilka som verkligen är sjuka. Denna studie ställer en enkel men avgörande fråga för Englands National Health Service (NHS): om ett sådant test infördes nationellt, hur mycket extra belastning skulle det innebära för redan hårt belastade diagnostiktjänster?
Hur ett enda blodprov kan förändra vårdspåret
MCED-tester söker efter karakteristiska mönster i små fragment av DNA som cirkulerar i blodet. Om ett ”cancerliknande” mönster upptäcks rapporterar testet en cancersignal och föreslår var i kroppen problemet sannolikt sitter, vilket hjälper läkare att rikta uppföljande undersökningar mot det området. Forskarna fokuserade på ett sådant test som för närvarande utvärderas i den stora NHS-Galleri-studien och modellerade vad som skulle hända om det erbjöds årligen till alla i England i åldern 50–79. Deras grundantagande var att de flesta berättigade skulle tacka ja, i likhet med nuvarande nationella screeningprogram, vilket innebär omkring 13 miljoner screenade per år.
Att bygga en realistisk bild av uppföljning efter test
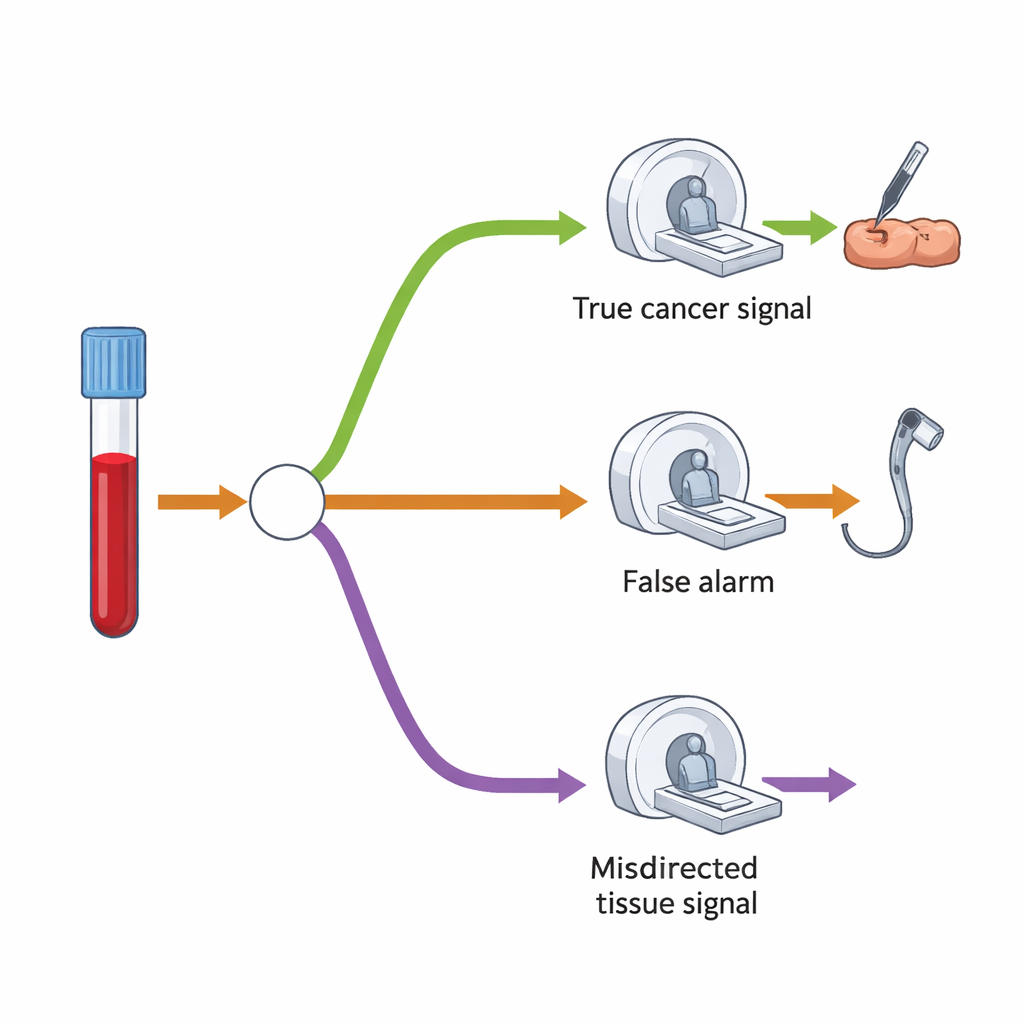
För att förstå den extra efterfrågan på skanningar och procedurer byggde forskarna en beslutsmodellsstruktur som kartlägger vad som typiskt sker efter ett resultat med ”cancersignal upptäckt”. Först förväntas endast en liten andel av alla som screenas få ett positivt resultat—ungefär 1,4 %. Bland dessa har några faktiskt cancer, medan andra visar sig inte ha det. Testet är relativt bra på att gissa vilket organ som är sannolikt, men pekar ibland fel. I deras modell skulle de flesta med ett positivt resultat få en huvuduppföljning—såsom koloskopi, CT-undersökning eller ultraljud—riktad mot det misstänkta organet. En mindre grupp, särskilt när signalen var felaktig eller ingen cancer hittades initialt, skulle gå vidare till en andra, mer omfattande CT-undersökning som granskar bröstkorg, buk och bäcken.
Hur mycket extra diagnostiskt arbete som krävs
Studien jämförde antalet extra tester som MCED-screening utlöser med hur många procedurer NHS redan utför årligen. Under de första åren efter införandet skulle de största relativa ökningarna per miljon screenade vara för koloskopi och magsrelaterad endoskopi, följt av biopsier och CT-undersökningar. Till exempel skulle koloskopier öka med ungefär 3 200 procedurer per miljon screenade i första omgången, en ökning med 0,49 % jämfört med nuvarande årsaktivitet. CT-undersökningar skulle öka med omkring 13 200, endast en 0,16 % uppgång. När programmet har pågått några år och nått ett jämviktsläge minskar påverkan ytterligare: per miljon screenade omkring 1 040 extra koloskopier och 4 720 extra CT-undersökningar—fortfarande väl under en procentuell ökning av befintliga volymer. Även om varje berättigad person i England deltog antyder modellen att procentuella ökningar skulle förbli måttliga jämfört med den år-för-år-tillväxt NHS redan hanterar för många diagnostiktjänster.
Kortvarig press, långsiktig balans
Författarna betonar att dessa måttliga procentuella ökningar ändå kan innebära stora absoluta antal extra procedurer, eftersom så många människor är berättigade till screening. På kort sikt kan detta öka trycket på tjänster som endoskopi och bilddiagnostik, som redan är ansträngda. Teamet noterar dock också att MCED-screening bör flytta många cancerfall från sena, symtomdrivna diagnoser till tidigare, screenupptäckta diagnoser. Med tiden innebär det färre personer som söker med avancerad sjukdom som behöver brådskande undersökningar, vilket bör kompensera en del av den initiala ökningen i efterfrågan—särskilt när programmet når en stabil rytm.
Vad detta betyder för framtida cancerplanering
För patienter och allmänheten är huvudbudskapet lugnande: att lägga till ett brett blodbaserat cancerscreeningstest skulle inte överväldiga diagnossystemet, även om det kräver noggrann planering. Modellen antyder en relativt liten ökning i efterfrågan på skanningar, endoskopi och biopsier i förhållande till vad NHS redan levererar varje år, där koloskopi och CT utgör de största absoluta ökningarna. Eftersom testet kan göra det möjligt att fånga många cancerformer tidigare och mer effektivt argumenterar studien för att den extra diagnostiska aktiviteten är både hanterbar och potentiellt motiverad. Beslutsfattare kan använda dessa uppskattningar för att planera personal, utrustning och tjänstedesign så att, om MCED-screening visar sig rädda liv, vårdsystemet är redo att stödja det.
Citering: Martin, J., Jones, D.A., Ellis, L. et al. Modelled impact of a multi-cancer early detection screening programme on the demand for diagnostics in England. Br J Cancer 134, 1190–1197 (2026). https://doi.org/10.1038/s41416-025-03331-8
Nyckelord: tidig upptäckt av flera cancerformer, cancerscreening, efterfrågan på diagnostik, NHS England, CT och endoskopi