Clear Sky Science · nl
Gemodelleerde impact van een meerkanker-vroegdetectie-screeningsprogramma op de vraag naar diagnostiek in Engeland
Waarom dit van belang is voor de dagelijkse gezondheidszorg
Stel je een enkele bloedtest voor die signalen van tientallen verschillende kankersoorten kan opsporen lang voordat symptomen verschijnen. Dat is de belofte van meerkanker-vroegdetectietests (MCED). Maar als veel meer mensen te horen krijgen dat ze mogelijk kanker hebben, moeten zorgsystemen klaarstaan met scans, scopes en biopsieën om te bevestigen wie daadwerkelijk ziek is. Deze studie stelt een eenvoudige maar cruciale vraag voor de National Health Service (NHS) van Engeland: als zo’n test landelijk wordt ingevoerd, hoeveel extra druk zou dat leggen op al drukbezette diagnostische diensten?
Hoe één bloedtest het zorgpad kan veranderen
MCED-tests zoeken naar kenmerkende patronen in kleine fragmenten DNA die in het bloed circuleren. Als een “kankergevoelig” patroon wordt gezien, rapporteert de test een kankersignaal en suggereert waar in het lichaam het probleem het meest waarschijnlijk is, zodat artsen vervolgonderzoeken op dat gebied kunnen richten. Het team concentreerde zich op één dergelijke test, die momenteel wordt geëvalueerd in de grote NHS-Galleri-studie, en modelleerde wat er zou gebeuren als deze jaarlijks werd aangeboden aan iedereen in Engeland van 50 tot 79 jaar. Hun kernveronderstelling was dat de meerderheid van de rechthebbenden het aanbod zou accepteren, vergelijkbaar met huidige nationale screeningsprogramma’s, wat neerkomt op ongeveer 13 miljoen mensen die jaarlijks worden gescreend.
Een realistisch beeld van vervolgonderzoek opbouwen
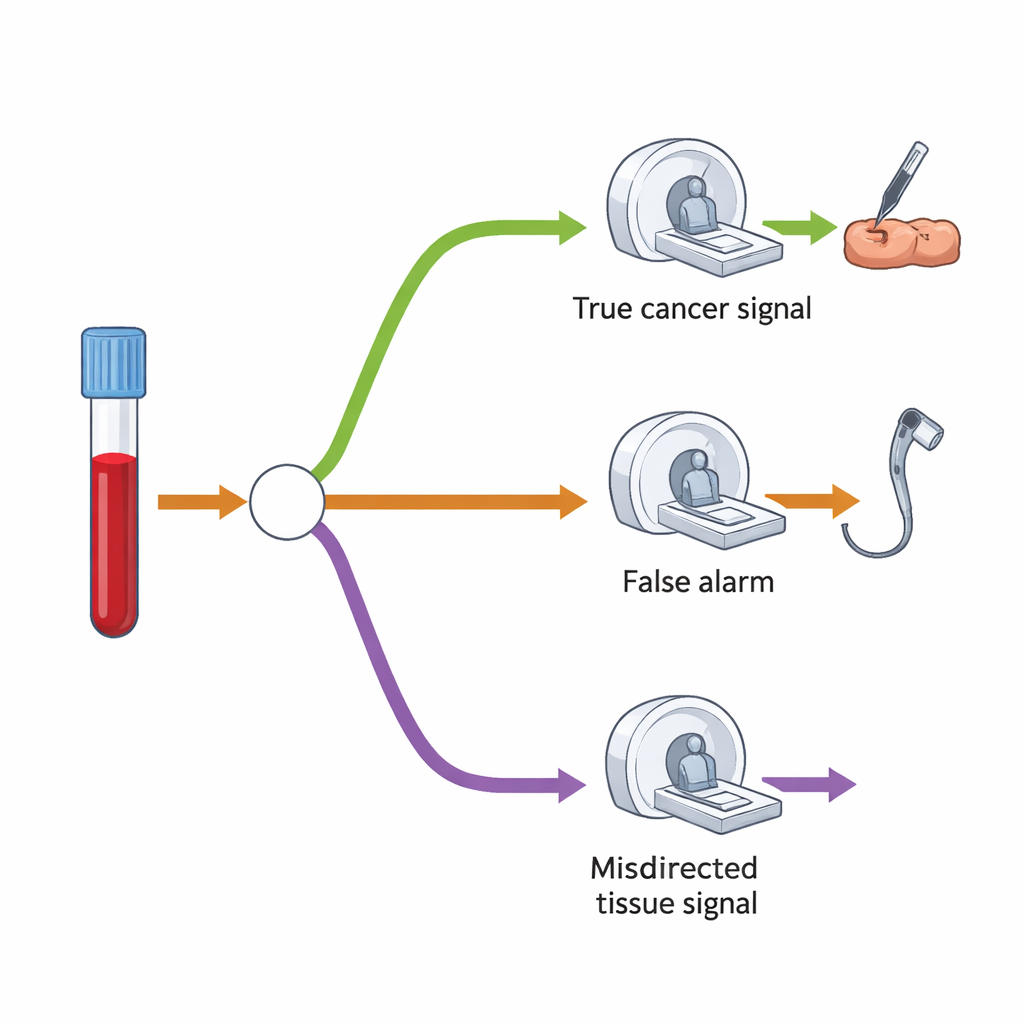
Om de extra vraag naar scans en procedures te begrijpen, bouwden de onderzoekers een beslisboommodel dat in kaart brengt wat typisch gebeurt na een “kankersignaal gedetecteerd”-resultaat. Allereerst wordt verwacht dat slechts een klein deel van alle gescreende mensen een positief resultaat heeft—ongeveer 1,4%. Onder hen hebben sommigen daadwerkelijk kanker, terwijl anderen dat niet blijken te hebben. De test is redelijk goed in het raden van het waarschijnlijke orgaan, maar wijst soms naar de verkeerde plaats. In hun model zou de meeste mensen met een positief resultaat één hoofdvervolgonderzoek ondergaan—zoals een colonoscopie, CT-scan of echografie—gericht op het vermoedelijke orgaan. Een kleinere groep, vooral wanneer het signaal onjuist bleek of aanvankelijk geen kanker werd gevonden, zou een tweede, uitgebreider CT-onderzoek ondergaan dat borstkas, buik en bekken onderzoekt.
Hoeveel extra diagnostisch werk nodig zou zijn
De studie vergeleek het aantal extra testen dat MCED-screening zou veroorzaken met het aantal procedures dat de NHS al jaarlijks uitvoert. In de eerste jaren na invoering van MCED-screening zouden de grootste relatieve toename per miljoen gescreende personen optreden bij colonoscopie en maaggerelateerde endoscopie, gevolgd door biopsieën en CT-scans. Bijvoorbeeld: voor elke miljoen mensen die worden gescreend, zouden colonoscopieën in de eerste ronde met ongeveer 3.200 procedures toenemen, een stijging van 0,49% ten opzichte van de huidige jaarlijkse activiteit. CT-scans zouden met ongeveer 13.200 toenemen, slechts een stijging van 0,16%. Wanneer het programma enkele jaren draait en zich stabiliseert, neemt de impact verder af: per miljoen gescreenden ongeveer 1.040 extra colonoscopieën en 4.720 extra CT-scans—nog steeds ruim onder een toename van 1% in de bestaande volumes. Zelfs als iedere in aanmerking komende persoon in Engeland zou meedoen, suggereert het model dat de procentuele stijgingen bescheiden zouden blijven vergeleken met de jaar-op-jaar groei die de NHS al opvangt voor veel diagnostische diensten.
Korte termijn druk, lange termijn balans
De auteurs benadrukken dat deze bescheiden procentuele stijgingen nog steeds grote absolute aantallen extra procedures kunnen betekenen, omdat zoveel mensen in aanmerking komen voor screening. Op korte termijn kan dit extra druk leggen op diensten zoals endoscopie en beeldvorming, die al gespannen zijn. Het team merkt echter ook op dat MCED-screening veel kankers zou moeten verplaatsen van late, symptoomgedreven diagnose naar vroegere, door screening ontdekte diagnose. Na verloop van tijd betekent dat dat minder mensen met gevorderde ziekte en urgente testbehoefte verschijnen, wat een deel van de initiële stijging van de vraag zou moeten compenseren—vooral zodra het programma een stabiel ritme bereikt.
Wat dit betekent voor toekomstige kankerplanning
Voor patiënten en het publiek is de belangrijkste boodschap geruststellend: het toevoegen van een brede, op bloed gebaseerde kankerscreeningstest zou het diagnostische systeem niet overspoelen, hoewel het zorgvuldige planning vereist. Het model suggereert een relatief kleine toename in de vraag naar scans, scopes en biopsieën in verhouding tot wat de NHS al jaarlijks levert, waarbij colonoscopie en CT de grootste absolute stijgingen laten zien. Omdat de test veel kankers mogelijk eerder en efficiënter kan opsporen, beargumenteert de studie dat de extra diagnostische activiteit beheersbaar en mogelijk de moeite waard is. Beleidsmakers kunnen deze schattingen gebruiken om personeel, apparatuur en dienstverlening te plannen, zodat het zorgsysteem, als MCED-screening levens blijkt te redden, klaar is om deze te ondersteunen.
Bronvermelding: Martin, J., Jones, D.A., Ellis, L. et al. Modelled impact of a multi-cancer early detection screening programme on the demand for diagnostics in England. Br J Cancer 134, 1190–1197 (2026). https://doi.org/10.1038/s41416-025-03331-8
Trefwoorden: meerkanker vroegdetectie, kanker screening, vraag naar diagnostiek, NHS England, CT en endoscopie