Clear Sky Science · de
Modellierte Auswirkungen eines frühzeitigen Multi-Krebs-Erkennungs-Screeningprogramms auf die Nachfrage nach Diagnostik in England
Warum das für die tägliche Gesundheitsversorgung wichtig ist
Stellen Sie sich einen einzigen Bluttest vor, der Signale für Dutzende verschiedener Krebsarten erkennt, lange bevor Symptome auftreten. Das ist das Versprechen von Multi-Krebs-Früherkennungstests (MCED). Wenn jedoch deutlich mehr Menschen mitgeteilt wird, dass bei ihnen möglicherweise Krebs vorliegt, müssen Gesundheitssysteme mit Untersuchungen, Endoskopen und Biopsien bereitstehen, um zu bestätigen, wer wirklich erkrankt ist. Diese Studie stellt eine einfache, aber entscheidende Frage für den National Health Service (NHS) in England: Wenn ein solcher Test landesweit eingeführt würde, wie stark würde er die ohnehin stark ausgelasteten diagnostischen Dienste zusätzlich belasten?
Wie ein einzelner Bluttest den Versorgungsweg verändern könnte
MCED-Tests suchen nach charakteristischen Mustern in winzigen DNA-Fragmenten, die im Blut zirkulieren. Zeigt sich ein „krebsähnliches“ Muster, meldet der Test ein Krebssignal und schlägt vor, in welchem Körperbereich das Problem am wahrscheinlichsten liegt, sodass Ärztinnen und Ärzte die nachfolgenden Untersuchungen auf diese Region konzentrieren können. Das Team konzentrierte sich auf einen solchen Test, der derzeit im großen NHS-Galleri-Studie evaluiert wird, und modellierte, was passieren würde, wenn er jedem Jahr allen Personen in England im Alter von 50 bis 79 Jahren angeboten würde. Ihre Kernannahme war, dass ein Großteil der Anspruchsberechtigten das Angebot annehmen würde, ähnlich wie bei bestehenden nationalen Screeningprogrammen, was rund 13 Millionen jährlich untersuchter Personen entspricht.
Ein realistisches Bild der Folgeuntersuchungen erstellen
Um die zusätzliche Nachfrage nach bildgebenden Verfahren und Eingriffen zu verstehen, bauten die Forschenden ein Entscheidungsbaum-Modell auf, das abbildet, was typischerweise nach einem Ergebnis „Krebssignal erkannt" geschieht. Zunächst wird nur ein kleiner Bruchteil aller Untersuchten voraussichtlich ein positives Ergebnis haben – etwa 1,4 %. Unter diesen haben einige tatsächlich Krebs, andere jedoch nicht. Der Test ist recht gut darin, das wahrscheinliche Organ zu schätzen, weist aber manchmal auf die falsche Stelle. In ihrem Modell würden die meisten Personen mit einem positiven Ergebnis eine zentrale Folgeuntersuchung erhalten – etwa eine Koloskopie, CT-Untersuchung oder Ultraschall – gezielt auf das verdächtigte Organ. Eine kleinere Gruppe, besonders wenn das Signal sich als falsch herausstellt oder zunächst kein Krebs gefunden wurde, würde eine zweite, umfassendere CT-Untersuchung von Brustkorb, Bauch und Becken erhalten.
Wie viel zusätzliche diagnostische Arbeit nötig wäre
Die Studie verglich die Anzahl zusätzlicher durch MCED-Screening ausgelöster Untersuchungen mit der Anzahl der Verfahren, die der NHS bereits jährlich durchführt. In den ersten Jahren nach Einführung des MCED-Screenings wären die größten relativen Zuwächse pro eine Million Untersuchter bei Koloskopien und magenbezogener Endoskopie zu erwarten, gefolgt von Biopsien und CT-Scans. Zum Beispiel würden pro eine Million Untersuchter Koloskopien in der ersten Runde um etwa 3.200 Eingriffe steigen, ein Anstieg um 0,49 % gegenüber der derzeitigen Jahresaktivität. CT-Scans würden um etwa 13.200 zunehmen, was nur einem Anstieg von 0,16 % entspricht. Wenn das Programm über Jahre läuft und sich ein stabiler Zustand einstellt, verringert sich der Effekt weiter: Pro eine Million Untersuchter wären es rund 1.040 zusätzliche Koloskopien und 4.720 zusätzliche CT-Scans – immer noch weit unter einem Anstieg von 1 % der bestehenden Volumina. Selbst wenn jede einzelne anspruchsberechtigte Person in England teilnähme, legt das Modell nahe, dass die prozentualen Zuwächse im Vergleich zum jährlichen Wachstum, das der NHS bereits für viele diagnostische Dienste verkraftet, moderat bleiben würden.
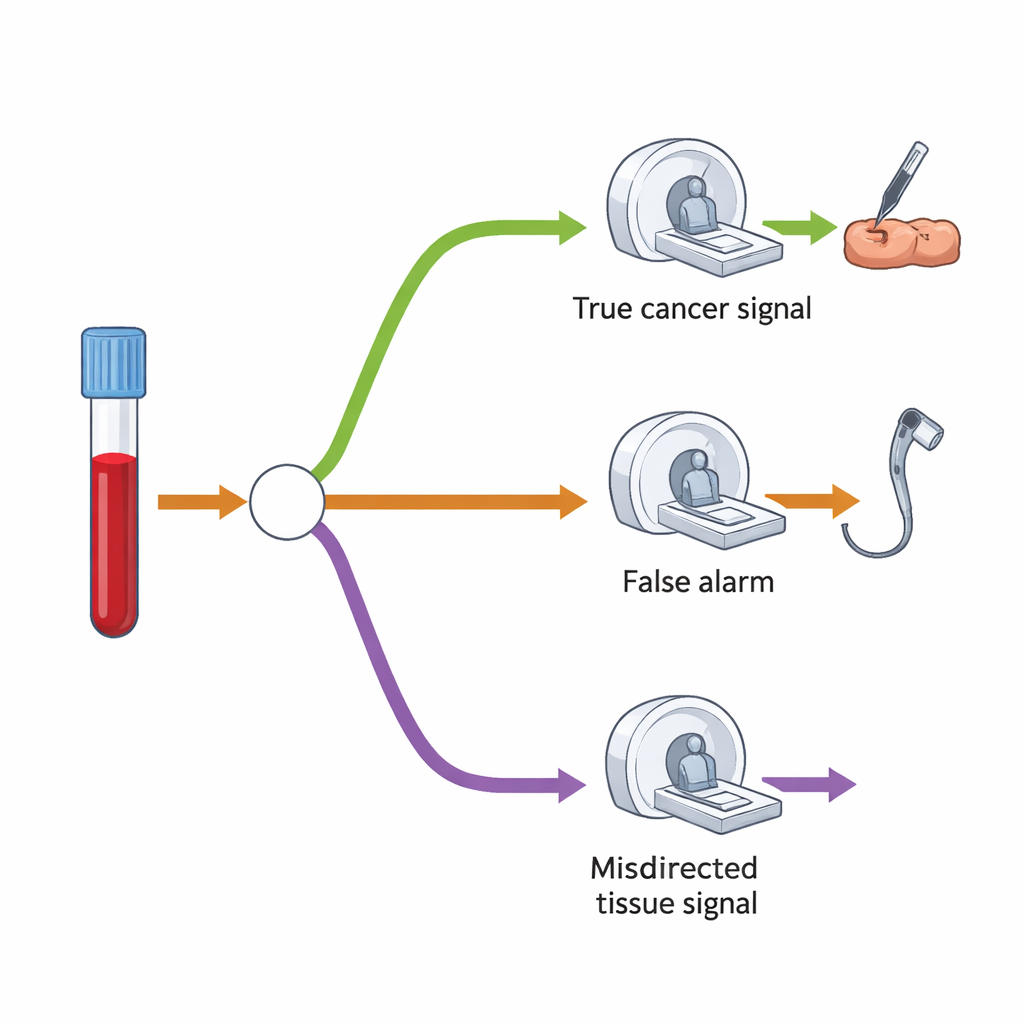
Kurzfristiger Druck, langfristiges Gleichgewicht
Die Autoren betonen, dass diese moderaten prozentualen Zuwächse dennoch große absolute Zahlen zusätzlicher Eingriffe bedeuten können, weil so viele Menschen anspruchsberechtigt sind. Kurzfristig könnte dies den Druck auf bereits ausgelastete Dienste wie Endoskopie und Bildgebung erhöhen. Das Team weist jedoch auch darauf hin, dass das MCED-Screening viele Krebsfälle von einer späten, symptomgetriebenen Diagnose zu einer früheren, screen- entdeckten Diagnose verlagern sollte. Im Laufe der Zeit bedeutet das, dass weniger Menschen mit fortgeschrittener Erkrankung dringend untersuchungsbedürftig sind, was einen Teil des anfänglichen Nachfrageanstiegs ausgleichen sollte – insbesondere sobald das Programm einen stabilen Rhythmus erreicht hat.
Was das für die künftige Krebsplanung bedeutet
Für Patientinnen, Patienten und die Öffentlichkeit ist die Hauptbotschaft beruhigend: Ein breiter, blutbasierter Krebs-Screeningtest würde das diagnostische System nicht überfluten, er würde jedoch sorgfältige Planung erfordern. Das Modell deutet auf einen relativ kleinen Anstieg der Nachfrage nach bildgebenden Verfahren, Endoskopen und Biopsien hin im Vergleich zu dem, was der NHS bereits jährlich leistet, wobei Koloskopie und CT die größten absoluten Zuwächse verzeichnen. Da der Test viele Krebsarten früher und effizienter erfassen könnte, argumentiert die Studie, dass die zusätzliche diagnostische Aktivität sowohl handhabbar als auch potenziell lohnend ist. Entscheidungsträger können diese Schätzungen nutzen, um Personal, Geräte und Servicegestaltung zu planen, sodass das Gesundheitssystem, falls das MCED-Screening Leben rettet, bereit ist, es zu unterstützen.
Zitation: Martin, J., Jones, D.A., Ellis, L. et al. Modelled impact of a multi-cancer early detection screening programme on the demand for diagnostics in England. Br J Cancer 134, 1190–1197 (2026). https://doi.org/10.1038/s41416-025-03331-8
Schlüsselwörter: Multi-Krebs-Früherkennung, Krebsvorsorge, Diagnostische Nachfrage, NHS England, CT und Endoskopie