Clear Sky Science · pl
Modelowany wpływ programu wczesnego wykrywania wielu nowotworów na zapotrzebowanie na diagnostykę w Anglii
Dlaczego to ma znaczenie dla codziennej opieki zdrowotnej
Wyobraźcie sobie pojedyncze badanie krwi, które może wykryć sygnały dziesiątków różnych nowotworów na długo przed pojawieniem się objawów. To obietnica testów do wczesnego wykrywania wielu nowotworów (MCED). Jednak jeśli znacznie więcej osób otrzyma informację, że może mieć raka, systemy opieki zdrowotnej muszą być przygotowane na przeprowadzenie badań obrazowych, endoskopii i biopsji, by potwierdzić, kto rzeczywiście jest chory. Badanie stawia proste, lecz kluczowe pytanie dla National Health Service (NHS) w Anglii: gdyby taki test wprowadzono ogólnokrajowo, jak bardzo dodatkowo obciążyłby i tak już zapracowane usługi diagnostyczne?
Jak jeden test krwi może zmienić ścieżkę opieki
Testy MCED poszukują charakterystycznych wzorców w maleńkich fragmentach DNA krążącego we krwi. Gdy wykryty zostanie „wzorzec sugerujący nowotwór”, test zgłasza sygnał nowotworowy i sugeruje, w której części ciała problem najprawdopodobniej się znajduje, wskazując lekarzom, na które badania należy się skoncentrować w ramach diagnostyki uzupełniającej. Zespół skupił się na jednym z takich testów, ocenianym obecnie w dużym badaniu NHS-Galleri, i zamodelował, co by się stało, gdyby oferowano go corocznie wszystkim w Anglii w wieku 50–79 lat. Ich podstawowe założenie było takie, że większość osób uprawnionych przyjęłaby ofertę, podobnie jak ma to miejsce w obecnych krajowych programach przesiewowych, co oznacza około 13 milionów osób badanych rocznie.
Budowanie realistycznego obrazu działań następczych po teście
Aby oszacować dodatkowe zapotrzebowanie na badania obrazowe i procedury, badacze stworzyli model drzewa decyzyjnego odwzorowujący typowy przebieg postępowania po wyniku „wykryto sygnał nowotworowy”. Po pierwsze, dodatni wynik dotyczy tylko niewielkiej części osób objętych screeningiem — około 1,4%. Wśród nich niektórzy rzeczywiście mają nowotwór, inni nie. Test dość dobrze wskazuje prawdopodobny narząd, ale czasami trafia w niewłaściwe miejsce. W modelu większość osób z wynikiem dodatnim miała jedno główne badanie następcze — takie jak kolonoskopia, tomografia komputerowa (CT) lub ultrasonografia — ukierunkowane na podejrzewany narząd. Mniejsza grupa, zwłaszcza gdy sygnał okazał się błędny lub początkowo nie wykryto nowotworu, trafiałaby na drugie, szersze badanie CT obejmujące klatkę piersiową, jamę brzuszną i miednicę.
Ile dodatkowej pracy diagnostycznej byłoby potrzebne
Badanie porównało liczbę dodatkowych badań wywołanych przez przesiew MCED z liczbą procedur, które NHS już wykonuje rocznie. W pierwszych latach po wprowadzeniu MCED największe względne wzrosty na milion osób badanych obejmowałyby kolonoskopię i endoskopię żołądkowo-jelitową, a następnie biopsje i tomografie komputerowe. Na przykład na każde milion osób poddanych badaniu kolonoskopie wzrosłyby o około 3 200 procedur w pierwszej rundzie — o 0,49% powyżej bieżącej rocznej aktywności. CT wzrosłoby o około 13 200, co stanowi tylko 0,16% przyrostu. Gdy program będzie już funkcjonował przez lata i ustabilizuje się, wpływ maleje: na milion badanych przypada około 1 040 dodatkowych kolonoskopii i 4 720 dodatkowych CT — nadal znacznie poniżej 1% wzrostu w istniejących wolumenach. Nawet jeśli wzięłaby w nim udział absolutnie cała grupa uprawnionych w Anglii, model sugeruje, że procentowe wzrosty pozostałyby umiarkowane w porównaniu z rocznym wzrostem, który NHS już absorbuje w przypadku wielu usług diagnostycznych.
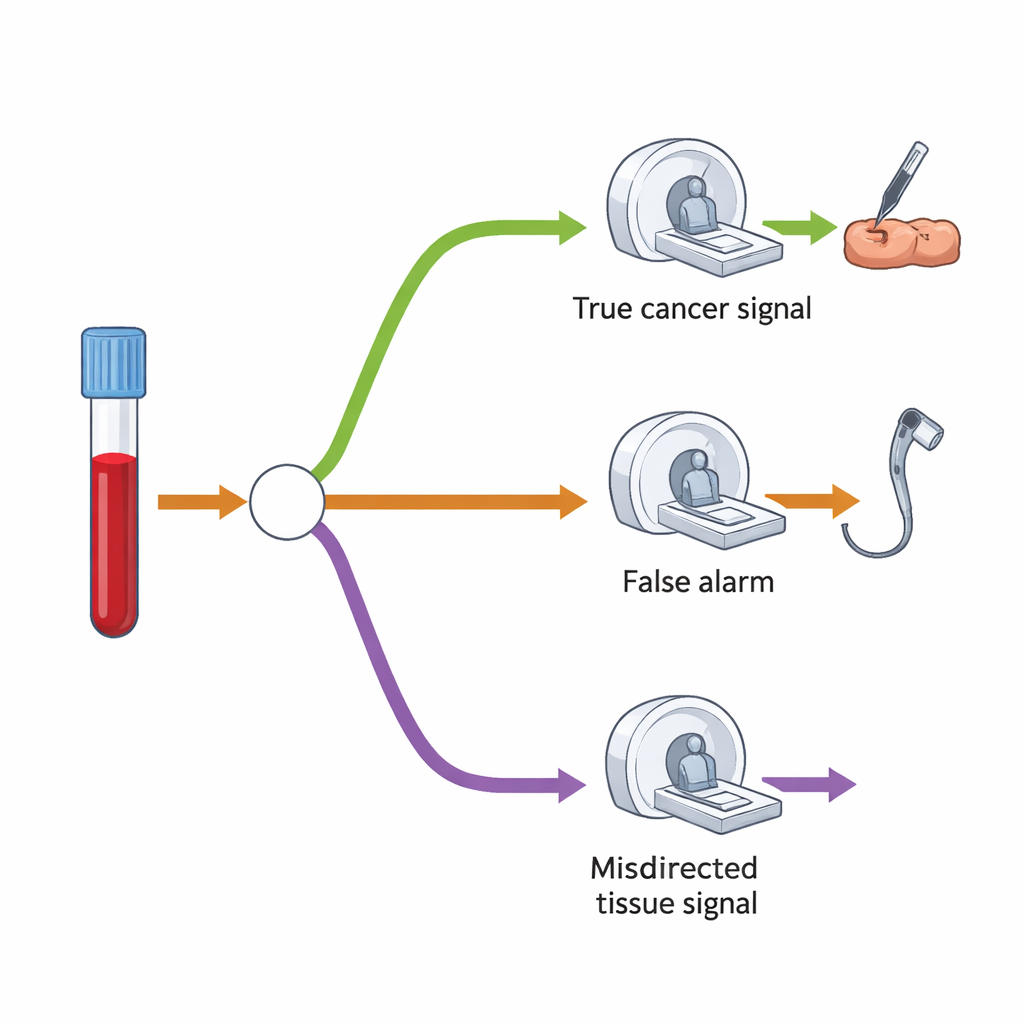
Krótkoterminowy nacisk, długoterminowa równowaga
Autorzy podkreślają, że te niewielkie procentowe wzrosty i tak mogą oznaczać duże bezwzględne liczby dodatkowych procedur, ponieważ tak wielu ludzi kwalifikuje się do przesiewu. W krótkim terminie może to zwiększyć presję na usługi takie jak endoskopia i diagnostyka obrazowa, które już są obciążone. Zespół zauważa jednak również, że screening MCED powinien przesunąć wiele rozpoznań nowotworów z późnego, objawowego wykrywania na wcześniejsze wykrywanie w badaniu przesiewowym. Z czasem oznacza to mniej pacjentów zgłaszających się z zaawansowaną chorobą wymagającą pilnych badań, co powinno zrównoważyć część początkowego wzrostu zapotrzebowania — zwłaszcza gdy program osiągnie stabilny rytm.
Co to oznacza dla przyszłego planowania w onkologii
Dla pacjentów i społeczeństwa kluczowy przekaz jest uspokajający: dodanie szerokiego, opartego na krwi testu przesiewowego nie zablokowałoby systemu diagnostycznego, choć wymagałoby starannego planowania. Model wskazuje na stosunkowo niewielki wzrost zapotrzebowania na badania obrazowe, endoskopie i biopsje w porównaniu z tym, co NHS już wykonuje rocznie, przy największych bezwzględnych wzrostach w przypadku kolonoskopii i CT. Ponieważ test może pozwolić na wykrycie wielu nowotworów wcześniej i efektywniej, autorzy argumentują, że dodatkowa aktywność diagnostyczna jest zarówno możliwa do opanowania, jak i potencjalnie warta zachodu. Decydenci mogą wykorzystać te oszacowania do planowania personelu, wyposażenia i organizacji usług, tak aby, jeśli screening MCED wykaże, że ratuje życie, system opieki był gotowy go wspierać.
Cytowanie: Martin, J., Jones, D.A., Ellis, L. et al. Modelled impact of a multi-cancer early detection screening programme on the demand for diagnostics in England. Br J Cancer 134, 1190–1197 (2026). https://doi.org/10.1038/s41416-025-03331-8
Słowa kluczowe: wczesne wykrywanie wielu nowotworów, badania przesiewowe w kierunku raka, zapotrzebowanie diagnostyczne, NHS England, CT i endoskopia