Clear Sky Science · pt
Impacto modelado de um programa de rastreamento precoce multi‑câncer na demanda por diagnósticos na Inglaterra
Por que isso importa para a atenção à saúde cotidiana
Imagine um único exame de sangue capaz de sinalizar pistas de dezenas de tipos de câncer muito antes de os sintomas aparecerem. Essa é a promessa dos testes de detecção precoce multi‑câncer (MCED). Mas se muitas mais pessoas forem informadas de que podem ter câncer, os sistemas de saúde precisam estar prontos com exames de imagem, endoscopias e biópsias para confirmar quem realmente está doente. Este estudo faz uma pergunta simples, mas crucial, para o Serviço Nacional de Saúde da Inglaterra (NHS): se um teste assim fosse implementado nacionalmente, quanto estresse adicional ele imporia aos serviços de diagnóstico já sobrecarregados?
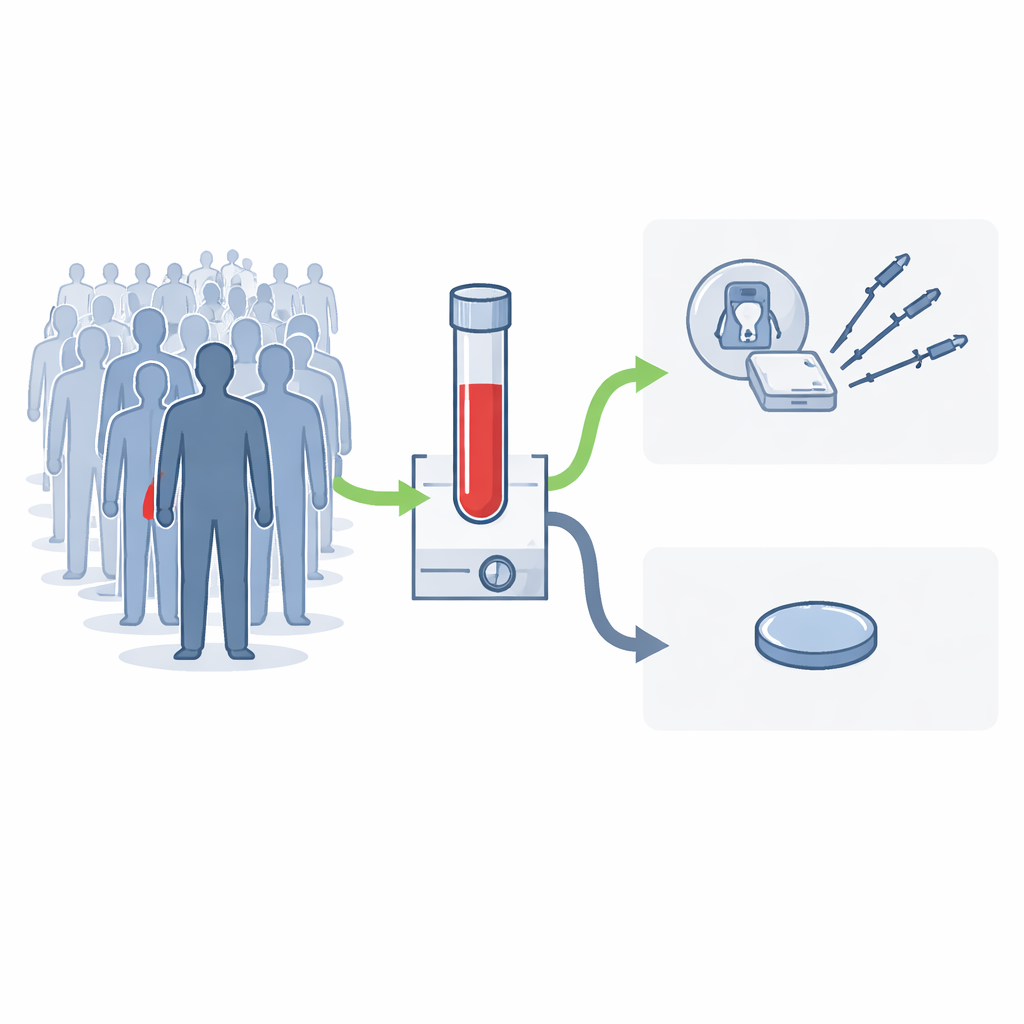
Como um único exame de sangue poderia alterar o percurso de atenção
Os testes MCED procuram padrões indicativos em pequenos fragmentos de DNA circulante no sangue. Se um padrão “semelhante ao câncer” for detectado, o teste relata um sinal de câncer e sugere onde no corpo o problema é mais provável, orientando os médicos a concentrar os exames de seguimento nessa área. A equipe focou em um desses testes, atualmente avaliado no grande ensaio NHS‑Galleri, e modelou o que aconteceria se ele fosse oferecido anualmente a todas as pessoas na Inglaterra com idades entre 50 e 79 anos. A suposição central foi que a maioria dos elegíveis aceitaria a oferta, semelhante aos programas nacionais de rastreamento atuais, o que corresponde a cerca de 13 milhões de pessoas rastreadas anualmente.
Construindo um quadro realista do seguimento após o teste
Para entender a demanda adicional por exames de imagem e procedimentos, os pesquisadores construíram um modelo em árvore de decisão que mapeia o que tipicamente acontece após um resultado “sinal de câncer detectado”. Primeiro, apenas uma pequena fração de todos os rastreados deverá ter resultado positivo — cerca de 1,4%. Entre estes, alguns realmente terão câncer, enquanto outros não. O teste é razoavelmente bom em indicar o órgão provável, mas às vezes aponta o local errado. No modelo deles, a maioria das pessoas com resultado positivo faria um principal exame de seguimento — como colonoscopia, tomografia computadorizada (TC) ou ultrassom — direcionado ao órgão suspeito. Um grupo menor, especialmente quando o sinal se mostrava incorreto ou quando inicialmente não se encontrava câncer, faria uma segunda TC mais abrangente que examina tórax, abdome e pelve.
Quanto trabalho diagnóstico extra seria necessário
O estudo comparou o número de exames adicionais desencadeados pelo rastreamento MCED com quantos procedimentos o NHS já realiza a cada ano. Nos primeiros anos após a introdução do rastreamento MCED, os maiores aumentos relativos por milhão de pessoas rastreadas seriam para colonoscopia e endoscopia gástrica, seguidos por biópsias e tomografias. Por exemplo, para cada milhão de pessoas rastreadas, as colonoscopias aumentariam em cerca de 3.200 procedimentos na primeira rodada, um acréscimo de 0,49% sobre a atividade anual atual. As TCs aumentariam em aproximadamente 13.200, apenas 0,16% a mais. Quando o programa estiver em funcionamento há vários anos e atingir um padrão estável, o impacto diminui ainda mais: por milhão rastreado, cerca de 1.040 colonoscopias extras e 4.720 TCs extras — ainda bem abaixo de um aumento de 1% nos volumes existentes. Mesmo se toda pessoa elegível na Inglaterra participasse, o modelo sugere que os aumentos percentuais permaneceriam modestos em comparação com o crescimento ano a ano que o NHS já absorve em muitos serviços diagnósticos.
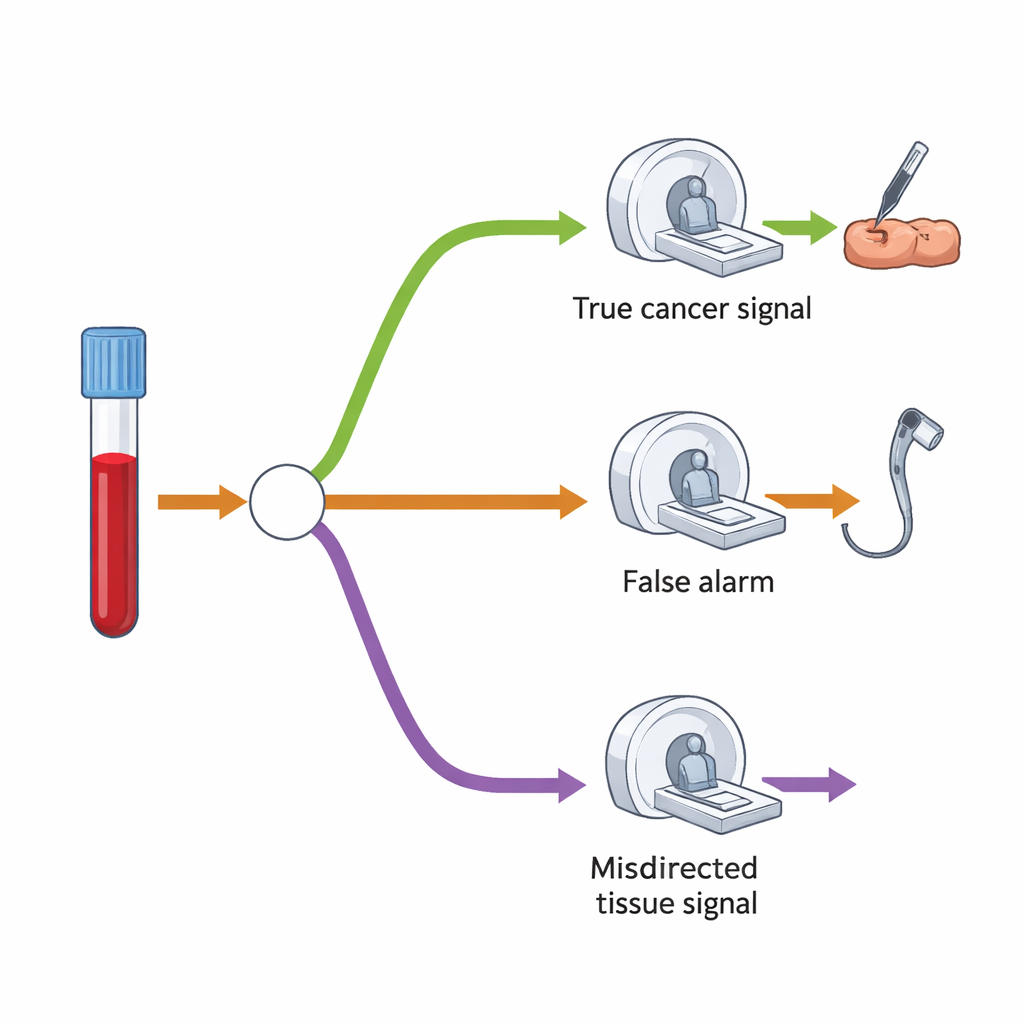
Pressão de curto prazo, equilíbrio de longo prazo
Os autores ressaltam que esses aumentos percentuais modestos ainda podem representar grandes números absolutos de procedimentos adicionais, porque há tantas pessoas elegíveis para o rastreamento. No curto prazo, isso pode aumentar a pressão sobre serviços como endoscopia e imagem, que já estão sobrecarregados. Contudo, a equipe também observa que o rastreamento MCED deve deslocar muitos cânceres de diagnósticos tardios e sintomáticos para diagnósticos mais precoces detectados por rastreamento. Com o tempo, isso significa menos pessoas aparecendo com doença avançada que exigem exames urgentes, o que deve compensar parte do aumento inicial na demanda — especialmente quando o programa atingir um ritmo estável.
O que isso significa para o planejamento futuro do câncer
Para pacientes e público, a mensagem principal é tranquilizadora: adicionar um amplo exame de rastreamento do câncer baseado em sangue não iria sobrecarregar o sistema diagnóstico, embora exija planejamento cuidadoso. O modelo sugere um aumento relativamente pequeno na demanda por exames de imagem, endoscopias e biópsias em relação ao que o NHS já realiza a cada ano, com colonoscopia e TC apresentando os maiores aumentos absolutos. Como o teste pode permitir que muitos cânceres sejam detectados mais cedo e de forma mais eficiente, o estudo argumenta que a atividade diagnóstica adicional é gerenciável e potencialmente compensadora. Os formuladores de políticas podem usar essas estimativas para planejar pessoal, equipamentos e desenho de serviços para que, se o rastreamento MCED se mostrar capaz de salvar vidas, o sistema de saúde esteja pronto para apoiá‑lo.
Citação: Martin, J., Jones, D.A., Ellis, L. et al. Modelled impact of a multi-cancer early detection screening programme on the demand for diagnostics in England. Br J Cancer 134, 1190–1197 (2026). https://doi.org/10.1038/s41416-025-03331-8
Palavras-chave: detecção precoce multi‑câncer, rastreamento do câncer, demanda diagnóstica, NHS England, TC e endoscopia