Clear Sky Science · ar
التأثير المُحاكَى لبرنامج فحص مبكِّر لكشف عدة أنواع من السرطان على الطلب على الفحوص التشخيصية في إنجلترا
لماذا يهم هذا الرعاية الصحية اليومية
تخيّل فحص دم واحدًا يمكنه الكشف عن إشارات لعشرات أنواع السرطان قبل ظهور الأعراض بفترة طويلة. هذا هو الوعد الذي تقدمه اختبارات الكشف المبكر عن عدة سرطانات (MCED). ولكن إذا تم إخطار عدد أكبر بكثير من الأشخاص باحتمال إصابتهم بالسرطان، يجب أن تكون أنظمة الصحة مستعدة بالمسوّرات، والفحوص التصويرية، والخزعات لتأكيد من هو مريض فعلاً. تطرح هذه الدراسة سؤالًا بسيطًا لكنه بالغ الأهمية لخدمة الصحة الوطنية في إنجلترا (NHS): إذا طُبِّق مثل هذا الاختبار على مستوى الوطن، ما مقدار الضغط الإضافي الذي سيفرضه على خدمات التشخيص المكتظة بالفعل؟
كيف يمكن لفحص دم واحد أن يغيّر مسار الرعاية
تبحث اختبارات MCED عن أنماط مميزة في شظايا صغيرة من الحمض النووي المنتشرة في الدم. إذا ظهرت «نمط شبيه بالسرطان»، يبلغ الاختبار عن إشارة إلى السرطان ويقترح الموضع الأكثر احتمالًا في الجسم، ما يوجّه الأطباء لتركيز فحوص المتابعة على تلك المنطقة. ركز الفريق على اختبار من هذا النوع يجري تقييمه حاليًا في تجربة NHS-Galleri الكبيرة، ونمّذج ماذا سيحدث إذا عُرض سنويًا على كل من تتراوح أعمارهم بين 50 و79 عامًا في إنجلترا. كان الافتراض الأساسي أن معظم الأشخاص المؤهلين سيقبلون العرض، على غرار برامج الفحص الوطنية الحالية، أي نحو 13 مليون شخص يفحصون سنويًا.
بناء صورة واقعية لمتطلبات المتابعة بعد الاختبار
لفهم الطلب الإضافي على الفحوص والتدخلات، بنى الباحثون نموذجًا شجريًا للقرار يرسم ما يحدث عادة بعد نتيجة «تم الكشف عن إشارة سرطان». أولًا، من المتوقع أن تكون نسبة صغيرة فقط من جميع الذين يُفحصون نتيجة إيجابية — حوالي 1.4%. بين هؤلاء، بعضهم مصاب فعلاً بالسرطان، بينما يتبين أن آخرين ليس لديهم سرطان. الاختبار جيد إلى حد ما في تخمين العضو المحتمل، لكنه أحيانًا يشير إلى موضع خاطئ. في نموذجهم، سيخضع معظم الأشخاص ذوي النتيجة الإيجابية لاختبار متابعة رئيسي واحد — مثل تنظير القولون أو فحص بالأشعة المقطعية أو بالموجات فوق الصوتية — موجهًا إلى العضو المشتبه به. مجموعة أصغر، خاصة عندما تبين أن الإشارة كانت خاطئة أو لم يُكتشف سرطان مبدئيًا، ستخضع لمسح أشعة مقطعيةٍ ثانٍ واسع النطاق يفحص الصدر والبطن والحوض.
كمية العمل التشخيصي الإضافي المطلوبة
قارنّت الدراسة عدد الفحوص الإضافية التي يثيرها فحص MCED بعدد الإجراءات التي تجريها NHS سنويًا. في السنوات الأولى بعد إدخال فحص MCED، ستكون أكبر الزيادات النسبية لكل مليون شخص مفحوص في تنظير القولون وتنظير المعدة، تليها الخزعات والأشعة المقطعية. على سبيل المثال، لكل مليون شخص مفحوص، ستزداد عمليات تنظير القولون بنحو 3200 إجراء في الجولة الأولى، بزيادة تبلغ 0.49% فوق النشاط السنوي الحالي. ستزداد عمليات الأشعة المقطعية بنحو 13,200، بارتفاع طفيف يبلغ 0.16%. عندما يعمل البرنامج لسنوات ويستقر إلى نمط ثابت، ينخفض التأثير أكثر: لكل مليون مفحوص، نحو 1040 تنظير قولون إضافي و4720 فحص أشعة مقطعية إضافي — وما زالت هذه الأعداد أقل بكثير من زيادة 1% في الأحجام الحالية. حتى لو شارك كل شخص مؤهل في إنجلترا، يقترح النموذج أن الزيادات النسبية ستظل متواضعة مقارنةً بالنمو السنوي الذي تستوعبه NHS بالفعل للعديد من خدمات التشخيص.
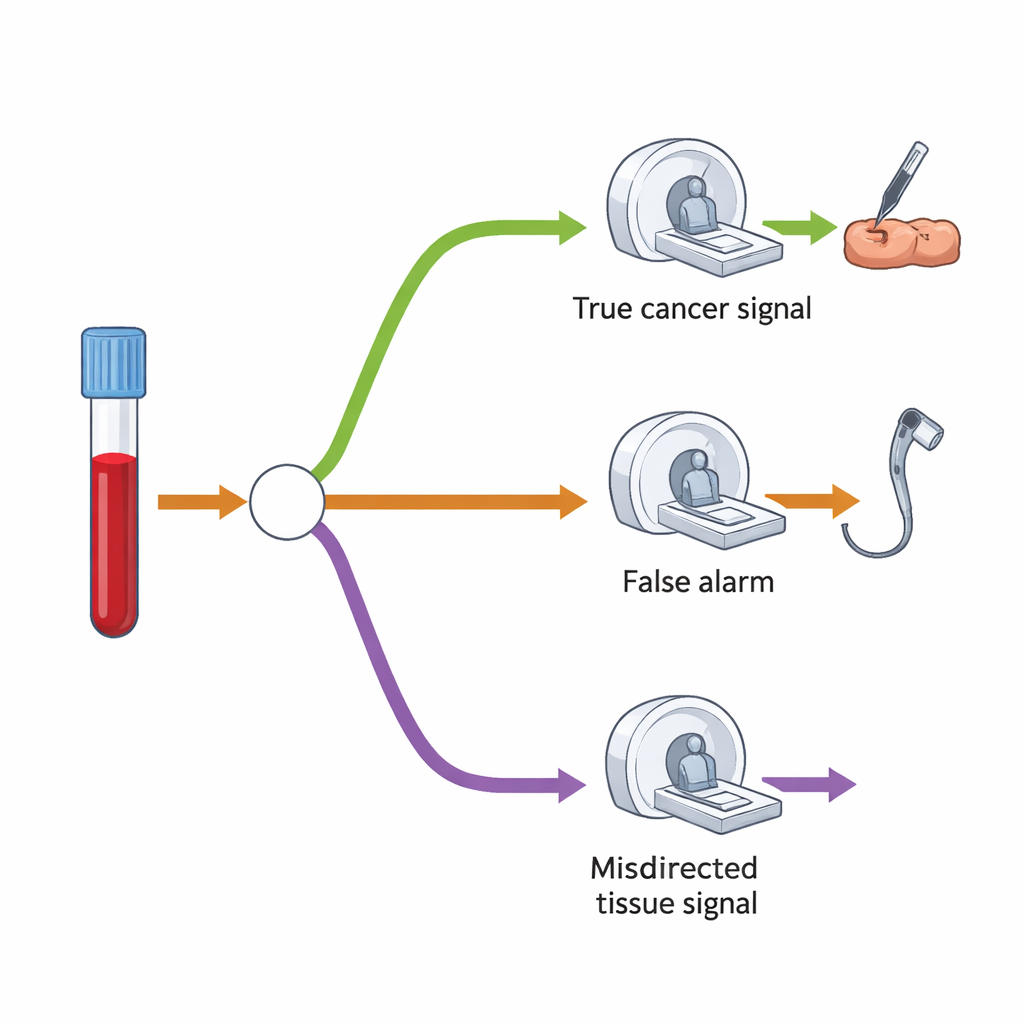
ضغط قصير الأمد، توازن طويل الأمد
يشدد المؤلفون على أن هذه الزيادات النسبية المتواضعة قد تعني أعدادًا مطلقة كبيرة من الإجراءات الإضافية، لأن عدد المرشحين للفحص كبير جدًا. على المدى القصير، قد يضيف ذلك ضغطًا على خدمات مثل التنظير والتصوير التي تعاني أصلًا من ضغط موارد. ومع ذلك، يلاحظ الفريق أيضًا أن فحص MCED ينبغي أن يحوّل العديد من السرطانات من تشخيص متأخر يعتمد على الأعراض إلى تشخيص مبكر يُكتشف عبر الفحص. مع مرور الوقت، يعني ذلك أن عدد الأشخاص الذين يلجؤون بحالات متقدمة ويحتاجون إلى فحوص عاجلة سينخفض، مما يجب أن يعوّض بعض الزيادة الأولية في الطلب — لا سيما بمجرد أن يصل البرنامج إلى إيقاع مستقر.
ماذا يعني هذا لتخطيط السرطان في المستقبل
بالنسبة للمرضى والجمهور، الرسالة الرئيسية مطمئنة: إضافة اختبار فحص شامل قائم على الدم لن يغمر نظام التشخيص، رغم أنه سيتطلب تخطيطًا دقيقًا. يشير النموذج إلى زيادة نسبية صغيرة في الطلب على الفحوص التصويرية والتنظيرات والخزعات مقارنة بما تقدمه NHS بالفعل سنويًا، مع أكبر الزيادات المطلقة في تنظير القولون والأشعة المقطعية. وبما أن الاختبار قد يمكّن من رصد كثير من السرطانات في مراحل أبكر وبشكل أكثر فعالية، تجادل الدراسة بأن النشاط التشخيصي الإضافي قابل للإدارة ومبرر محتملًا. يمكن لصانعي السياسات استخدام هذه التقديرات لتخطيط القوى العاملة والمعدات وتصميم الخدمات بحيث يكون النظام الصحي، إذا ثبت أن فحص MCED ينقذ أرواحًا، مستعدًا لدعمه.
الاستشهاد: Martin, J., Jones, D.A., Ellis, L. et al. Modelled impact of a multi-cancer early detection screening programme on the demand for diagnostics in England. Br J Cancer 134, 1190–1197 (2026). https://doi.org/10.1038/s41416-025-03331-8
الكلمات المفتاحية: الكشف المبكر عن عدة سرطانات, فحص السرطان, الطلب على التشخيص, NHS إنجلترا, الأشعة المقطعية وتنظير الأعضاء