Clear Sky Science · it
Impatto modellato di un programma di screening per la rilevazione precoce di più tumori sulla domanda diagnostica in Inghilterra
Perché questo conta per l’assistenza sanitaria di tutti i giorni
Immaginate un unico esame del sangue in grado di segnalare segnali per dozzine di diversi tumori molto prima della comparsa dei sintomi. Questa è la promessa dei test di rilevazione precoce multi-tumore (MCED). Ma se molte più persone venissero avvisate di poter avere un tumore, i sistemi sanitari devono essere pronti con esami di imaging, endoscopie e biopsie per confermare chi è realmente malato. Questo studio pone una domanda semplice ma cruciale per il Servizio Sanitario Nazionale inglese (NHS): se un test del genere fosse diffuso a livello nazionale, quanta pressione aggiuntiva eserciterebbe sui servizi diagnostici già molto impegnati?
Come un singolo esame del sangue potrebbe cambiare il percorso assistenziale
I test MCED cercano schemi caratteristici in minuscoli frammenti di DNA che circolano nel sangue. Se viene rilevato un pattern «simile al cancro», il test segnala la possibile presenza di tumore e suggerisce in quale regione del corpo il problema è più probabile, indirizzando i medici a focalizzare gli esami di follow-up in quell’area. Il team si è concentrato su uno di questi test, attualmente valutato nel grande trial NHS-Galleri, e ha modellato cosa accadrebbe se fosse offerto ogni anno a tutte le persone in Inghilterra tra i 50 e i 79 anni. L’ipotesi principale è che la maggior parte degli aventi diritto accetterebbe l’offerta, in modo simile agli attuali programmi nazionali di screening, cioè circa 13 milioni di persone sottoposte a screening ogni anno.
Costruire un quadro realistico del follow-up dopo il test
Per valutare la domanda aggiuntiva di esami e procedure, i ricercatori hanno costruito un modello ad albero decisionale che mappa ciò che tipicamente accade dopo un risultato «segnale di cancro rilevato». Innanzitutto, solo una piccola frazione di tutti gli screeningati dovrebbe risultare positiva—circa l’1,4%. Tra questi, alcuni avranno effettivamente un tumore, mentre altri no. Il test è abbastanza preciso nell’indicare l’organo probabile, ma a volte punta nella sede sbagliata. Nel modello, la maggior parte delle persone con risultato positivo avrebbe un unico esame di follow-up principale—come colonscopia, TC o ecografia—mirato all’organo sospetto. Un gruppo più piccolo, specialmente quando il segnale si rivelasse sbagliato o inizialmente non venisse trovato alcun tumore, sarebbe sottoposto a una seconda TC più ampia che esamina torace, addome e pelvi.
Quanto lavoro diagnostico aggiuntivo sarebbe necessario
Lo studio ha confrontato il numero di esami extra attivati dallo screening MCED con il numero di procedure che l’NHS già esegue ogni anno. Nei primi anni dall’introduzione dello screening MCED, gli aumenti relativi maggiori per milione di persone sottoposte a screening riguarderebbero colonscopia ed endoscopia gastrica, seguite da biopsie e TC. Per esempio, per ogni milione di persone sottoposte a screening, le colonscopie aumenterebbero di circa 3.200 procedure nel primo ciclo, un incremento dello 0,49% rispetto all’attività annua attuale. Le TC aumenterebbero di circa 13.200, solo un +0,16%. Quando il programma è in funzione da anni e si stabilizza, l’impatto si riduce ulteriormente: per milione di persone sottoposte a screening si stimano circa 1.040 colonscopie extra e 4.720 TC extra—ancora ben al di sotto dell’1% dei volumi esistenti. Anche se ogni singola persona eleggibile in Inghilterra partecipasse, il modello suggerisce che gli incrementi percentuali resterebbero modesti rispetto alla crescita anno su anno che l’NHS già assorbe per molti servizi diagnostici.
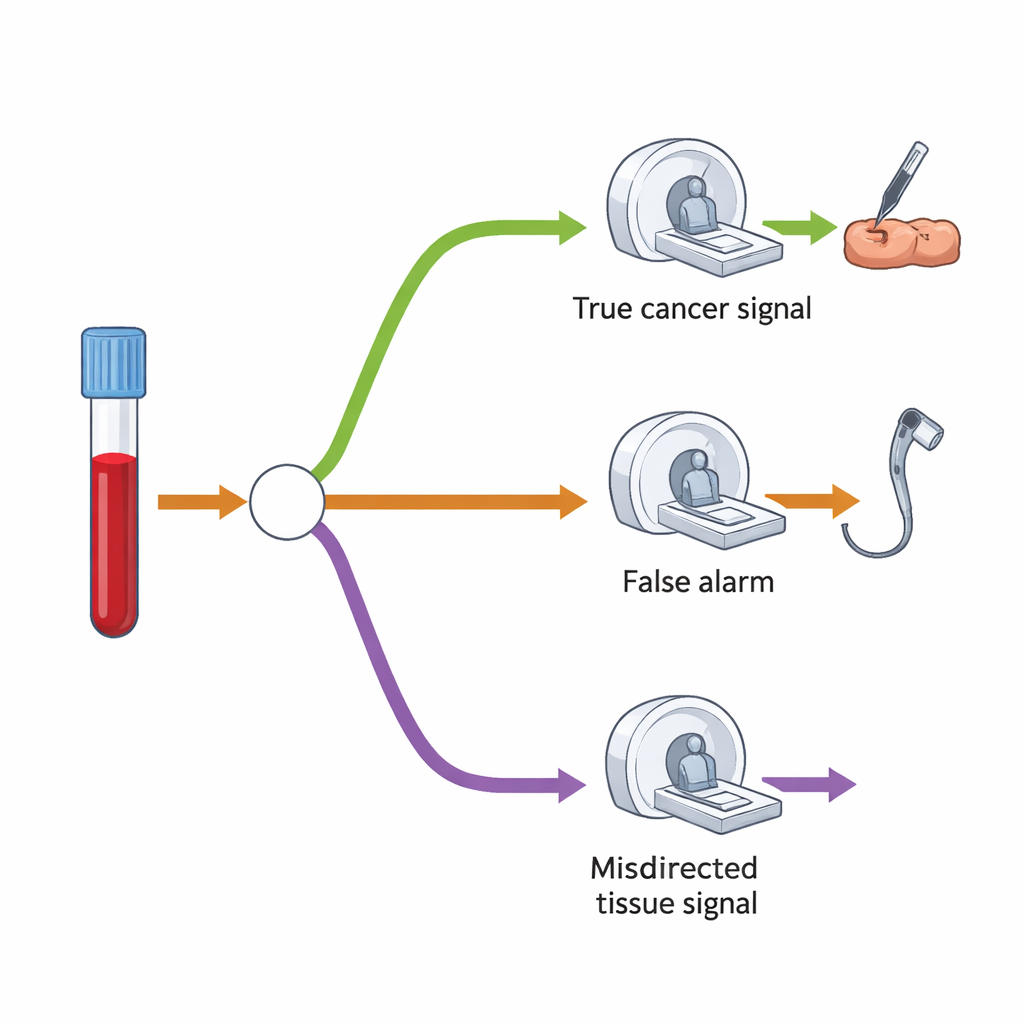
Pressione a breve termine, equilibrio a lungo termine
Gli autori sottolineano che questi modesti aumenti percentuali possono comunque tradursi in grandi numeri assoluti di procedure aggiuntive, perché tante persone sono eleggibili per lo screening. Nel breve termine questo potrebbe aggiungere pressione su servizi come endoscopia e imaging, già sotto stress. Tuttavia, il team osserva anche che lo screening MCED dovrebbe spostare molti tumori da diagnosi tardive e su base sintomatica a diagnosi più precoci rilevate dallo screening. Col tempo ciò significa meno persone che si presentano con malattia avanzata che richiede test urgenti, il che dovrebbe compensare parte dell’ondata iniziale di domanda—soprattutto una volta che il programma raggiunge un ritmo stabile.
Cosa significa questo per la pianificazione futura dei tumori
Per i pazienti e il pubblico, il messaggio chiave è rassicurante: aggiungere un ampio test di screening oncologico basato sul sangue non saturerebbe il sistema diagnostico, sebbene richiederebbe una pianificazione attenta. Il modello suggerisce un aumento relativamente contenuto della domanda di TC, endoscopie e biopsie rispetto a quanto l’NHS già eroga ogni anno, con le maggiori aumenti in termini assoluti per colonscopia e TC. Poiché il test potrebbe permettere di cogliere molti tumori in fase più precoce e in modo più efficiente, lo studio sostiene che l’attività diagnostica aggiuntiva è sia gestibile sia potenzialmente giustificata. I responsabili delle politiche possono usare queste stime per pianificare personale, attrezzature e organizzazione dei servizi così che, se lo screening MCED dovesse dimostrarsi in grado di salvare vite, il sistema sanitario sia pronto a sostenerlo.
Citazione: Martin, J., Jones, D.A., Ellis, L. et al. Modelled impact of a multi-cancer early detection screening programme on the demand for diagnostics in England. Br J Cancer 134, 1190–1197 (2026). https://doi.org/10.1038/s41416-025-03331-8
Parole chiave: rilevazione precoce di più tumori, screening oncologico, domanda diagnostica, NHS England, TC ed endoscopia