Clear Sky Science · es
Impacto modelado de un programa de cribado de detección temprana de múltiples cánceres en la demanda de diagnósticos en Inglaterra
Por qué importa para la atención sanitaria cotidiana
Imagine un único análisis de sangre capaz de señalar indicios de docenas de tipos de cáncer mucho antes de que aparezcan los síntomas. Esa es la promesa de las pruebas de detección temprana de múltiples cánceres (MCED). Pero si muchas más personas reciben indicios de que podrían tener cáncer, los sistemas sanitarios deben estar preparados con escáneres, endoscopias y biopsias para confirmar quién está realmente enfermo. Este estudio plantea una pregunta sencilla pero crucial para el Servicio Nacional de Salud (NHS) de Inglaterra: si se implantara una prueba así a nivel nacional, ¿cuánta presión adicional ejercería sobre unos servicios diagnósticos ya muy solicitados?
Cómo una sola prueba de sangre podría cambiar la vía de atención
Las pruebas MCED buscan patrones característicos en pequeños fragmentos de ADN que circulan en la sangre. Si se detecta un patrón “similar al cáncer”, la prueba informa de una señal de cáncer y sugiere en qué parte del cuerpo es más probable que esté el problema, orientando a los médicos para centrar las pruebas de seguimiento en esa zona. El equipo se centró en una de esas pruebas, que se evalúa actualmente en el gran ensayo NHS-Galleri, y modeló qué ocurriría si se ofreciera cada año a todas las personas en Inglaterra de 50 a 79 años. Su supuesto central fue que la mayoría de los elegibles aceptarían la oferta, similar a los programas nacionales de cribado actuales, lo que supondría alrededor de 13 millones de personas examinadas anualmente.
Construir una imagen realista del seguimiento tras la prueba
Para entender la demanda adicional de exploraciones y procedimientos, los investigadores construyeron un modelo en forma de árbol de decisión que mapea lo que suele ocurrir tras un resultado de “señal de cáncer detectada”. Primero, se espera que solo una pequeña fracción de todos los examinados tenga un resultado positivo: aproximadamente el 1,4%. Entre éstos, algunos realmente tienen cáncer, mientras que otros no. La prueba es bastante buena adivinando el órgano probable, pero a veces apunta al lugar equivocado. En su modelo, la mayoría de las personas con resultado positivo se someterían a una prueba de seguimiento principal —como una colonoscopia, una TC o una ecografía— dirigida al órgano sospechado. Un grupo más pequeño, especialmente cuando la señal resultó estar equivocada o no se detectó cáncer inicialmente, se sometería a una segunda TC más amplia que examina tórax, abdomen y pelvis.
Cuánto trabajo diagnóstico adicional sería necesario
El estudio comparó el número de pruebas adicionales desencadenadas por el cribado MCED con cuántos procedimientos realiza ya el NHS cada año. En los primeros años tras la introducción del cribado MCED, los mayores incrementos relativos por cada millón de personas examinadas serían en colonoscopia y endoscopia gástrica, seguidos por biopsias y TC. Por ejemplo, por cada millón de personas cribadas, las colonoscopias aumentarían en unas 3.200 intervenciones en la primera ronda, un aumento del 0,49% sobre la actividad anual actual. Las TC aumentarían en unas 13.200, solo un 0,16% más. Cuando el programa lleva años en marcha y se estabiliza, el impacto se reduce: por millón cribado, alrededor de 1.040 colonoscopias adicionales y 4.720 TC adicionales —todavía muy por debajo de un aumento del 1% en los volúmenes existentes. Incluso si participara la totalidad de la población elegible en Inglaterra, el modelo sugiere que los incrementos porcentuales seguirían siendo modestos en comparación con el crecimiento interanual que el NHS ya absorbe en muchos servicios diagnósticos.
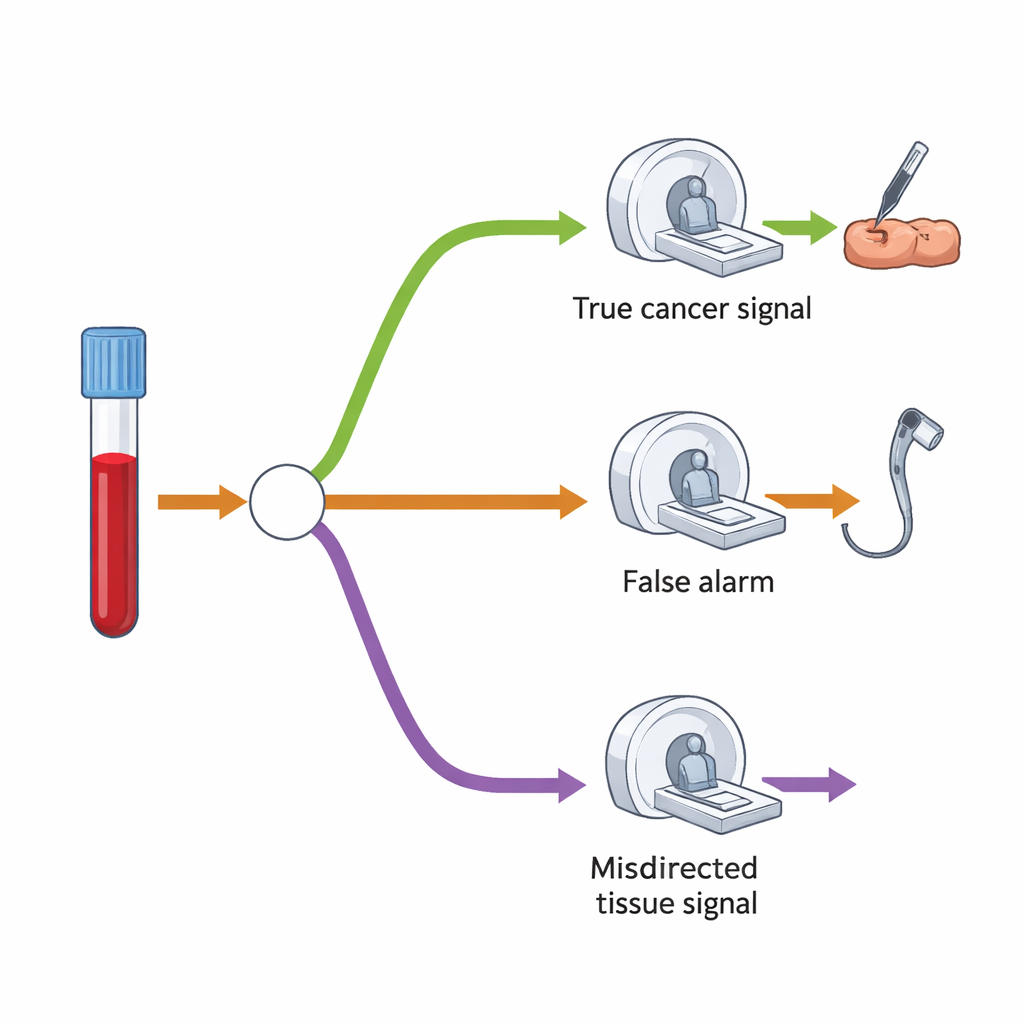
Presión a corto plazo, equilibrio a largo plazo
Los autores subrayan que estos aumentos porcentuales modestos pueden aún traducirse en grandes cifras absolutas de procedimientos adicionales, porque tanta gente es elegible para el cribado. A corto plazo, esto podría añadir presión sobre servicios como endoscopia e imagen, que ya están saturados. Sin embargo, el equipo también señala que el cribado MCED debería desplazar muchos cánceres de un diagnóstico tardío motivado por síntomas a un diagnóstico más temprano detectado por cribado. Con el tiempo, eso implica que menos personas acudan con enfermedad avanzada que requiera pruebas urgentes, lo que debería compensar parte del aumento inicial de la demanda —especialmente una vez que el programa alcance un ritmo estable.
Qué significa esto para la planificación futura del cáncer
Para pacientes y público, el mensaje clave es tranquilizador: añadir una prueba de cribado amplia basada en sangre no colapsaría el sistema diagnóstico, aunque requeriría una planificación cuidadosa. El modelo sugiere un aumento relativamente pequeño en la demanda de exploraciones, endoscopias y biopsias respecto a lo que el NHS ya realiza cada año, con la colonoscopia y la TC mostrando los mayores incrementos absolutos. Dado que la prueba puede permitir detectar muchos cánceres de forma más temprana y eficiente, el estudio sostiene que la actividad diagnóstica adicional es manejable y potencialmente justificada. Los responsables de las políticas pueden usar estas estimaciones para planificar personal, equipos y diseño de servicios de modo que, si se demuestra que el cribado MCED salva vidas, el sistema sanitario esté listo para apoyarlo.
Cita: Martin, J., Jones, D.A., Ellis, L. et al. Modelled impact of a multi-cancer early detection screening programme on the demand for diagnostics in England. Br J Cancer 134, 1190–1197 (2026). https://doi.org/10.1038/s41416-025-03331-8
Palabras clave: detección temprana de múltiples cánceres, cribado de cáncer, demanda diagnóstica, NHS England, TC y endoscopia