Clear Sky Science · fr
Impact modélisé d’un programme de dépistage précoce multi-cancers sur la demande de diagnostics en Angleterre
Pourquoi cela compte pour les soins de santé quotidiens
Imaginez un seul test sanguin capable de détecter des signaux pour des dizaines de cancers différents bien avant l’apparition des symptômes. C’est la promesse des tests de dépistage précoce multi-cancers (MCED). Mais si beaucoup plus de personnes apprennent qu’elles pourraient avoir un cancer, les systèmes de santé doivent disposer de scanners, d’endoscopes et de biopsies pour confirmer qui est réellement malade. Cette étude pose une question simple mais cruciale pour le National Health Service (NHS) d’Angleterre : si un tel test était déployé à l’échelle nationale, quelle pression supplémentaire exercerait-il sur des services de diagnostic déjà très sollicités ?
Comment un seul test sanguin pourrait modifier le parcours de soins
Les tests MCED recherchent des motifs caractéristiques dans de minuscules fragments d’ADN circulant dans le sang. Si un motif « ressemblant à un cancer » est détecté, le test signale la présence possible d’un cancer et suggère la localisation la plus probable dans le corps, orientant ainsi les médecins vers des examens de suivi ciblés sur cette zone. L’équipe s’est concentrée sur un test de ce type, actuellement évalué dans le vaste essai NHS-Galleri, et a modélisé ce qui se passerait s’il était proposé chaque année à toute personne en Angleterre âgée de 50 à 79 ans. Leur hypothèse centrale était que la plupart des personnes éligibles accepteraient l’offre, à l’instar des programmes nationaux de dépistage existants, soit environ 13 millions de personnes dépistées chaque année.
Établir un portrait réaliste du suivi après test
Pour estimer la demande supplémentaire en examens et procédures, les chercheurs ont construit un modèle en arbre de décision qui cartographie le déroulement typique après un résultat « signal de cancer détecté ». D’abord, seule une petite fraction des personnes dépistées devrait avoir un résultat positif — environ 1,4 %. Parmi celles-ci, certaines auront effectivement un cancer, tandis que d’autres non. Le test est relativement bon pour deviner l’organe probable, mais il peut parfois se tromper. Dans leur modèle, la plupart des personnes avec un résultat positif subiraient un examen de suivi principal — comme une coloscopie, un scanner (CT) ou une échographie — ciblé sur l’organe suspecté. Un groupe plus restreint, notamment lorsque le signal s’avère erroné ou qu’aucun cancer n’est initialement trouvé, subirait ensuite un scanner plus étendu examinant thorax, abdomen et pelvis.
Quelle quantité de travail diagnostique supplémentaire serait nécessaire
L’étude a comparé le nombre d’examens supplémentaires déclenchés par le dépistage MCED au nombre de procédures déjà réalisées chaque année par le NHS. Dans les premières années suivant l’introduction du dépistage MCED, les plus fortes augmentations relatives par million de personnes dépistées concerneraient la coloscopie et l’endoscopie gastrique, suivies des biopsies et des scanners. Par exemple, pour chaque million de personnes dépistées, les coloscopies augmenteraient d’environ 3 200 procédures au premier tour, soit une hausse de 0,49 % par rapport à l’activité annuelle actuelle. Les scanners (CT) augmenteraient d’environ 13 200, soit seulement +0,16 %. Lorsque le programme fonctionnera depuis plusieurs années et se stabilisera, l’impact diminuera : par million dépisté, environ 1 040 coloscopies supplémentaires et 4 720 scanners supplémentaires — toujours bien en deçà d’une augmentation de 1 % des volumes existants. Même si toutes les personnes éligibles en Angleterre participaient, le modèle suggère que les pourcentages d’augmentation resteraient modestes comparés à la croissance annuelle que le NHS absorbe déjà pour de nombreux services diagnostiques.
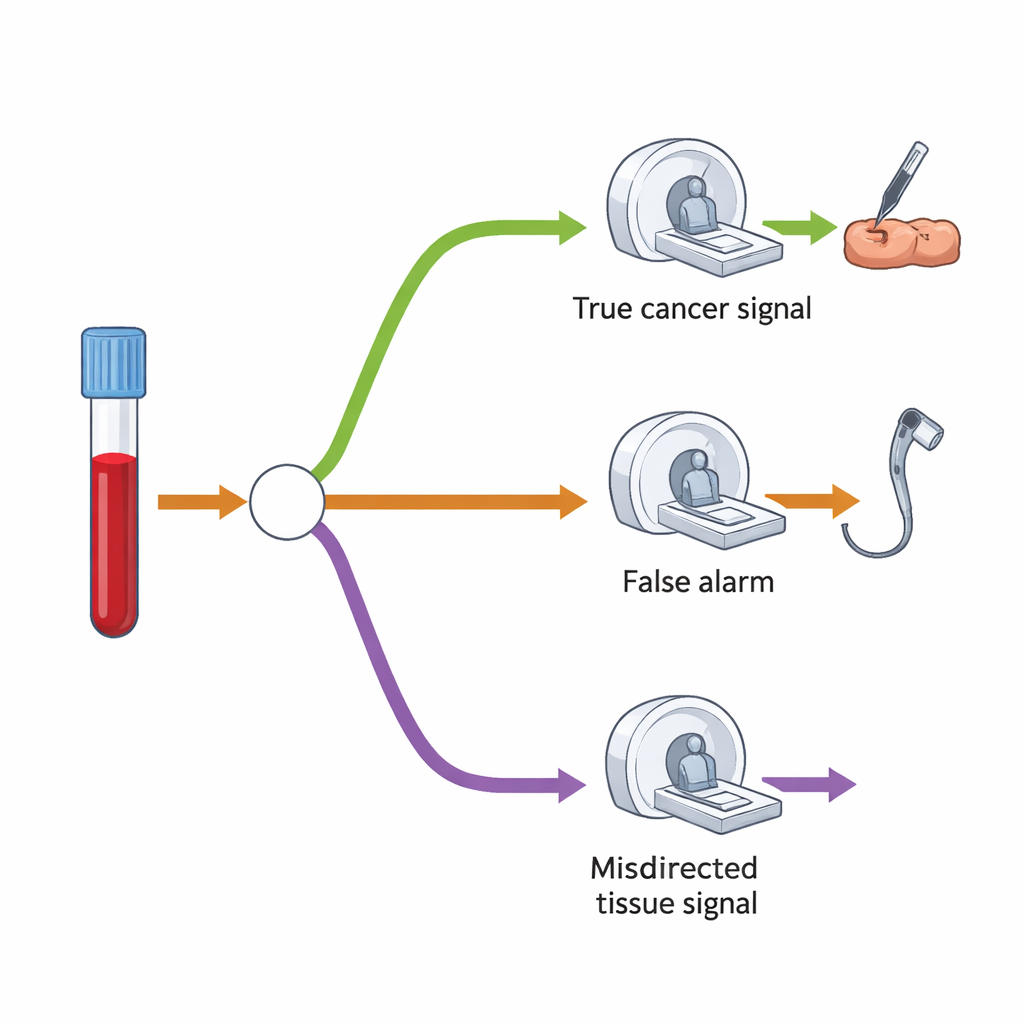
Pression à court terme, équilibre à long terme
Les auteurs soulignent que ces augmentations en pourcentage modestes peuvent cependant représenter de grands nombres absolus de procédures supplémentaires, car tant de personnes sont éligibles au dépistage. À court terme, cela pourrait accroître la pression sur des services tels que l’endoscopie et l’imagerie, déjà sous tension. Cependant, l’équipe note aussi que le dépistage MCED devrait déplacer de nombreux cancers d’un diagnostic tardif, motivé par les symptômes, vers un diagnostic plus précoce détecté par dépistage. Avec le temps, cela signifie moins de personnes se présentant avec des maladies avancées nécessitant des examens urgents, ce qui devrait compenser une partie de la hausse initiale de la demande — surtout une fois que le programme aura trouvé son rythme de croisière.
Ce que cela implique pour la planification future du cancer
Pour les patients et le grand public, le message clé est rassurant : ajouter un test de dépistage du cancer large et sanguin ne submergerait pas le système de diagnostic, bien que cela nécessite une planification soignée. Le modèle suggère une augmentation relativement faible de la demande en scanners, endoscopies et biopsies par rapport à ce que le NHS réalise déjà chaque année, avec la coloscopie et le scanner enregistrant les plus fortes hausses absolues. Parce que le test pourrait permettre de détecter de nombreux cancers plus tôt et de façon plus efficace, l’étude avance que l’activité diagnostique supplémentaire est à la fois gérable et potentiellement justifiée. Les décideurs peuvent utiliser ces estimations pour planifier le personnel, les équipements et l’organisation des services afin que, si le dépistage MCED se révèle salvateur, le système de santé soit prêt à le soutenir.
Citation: Martin, J., Jones, D.A., Ellis, L. et al. Modelled impact of a multi-cancer early detection screening programme on the demand for diagnostics in England. Br J Cancer 134, 1190–1197 (2026). https://doi.org/10.1038/s41416-025-03331-8
Mots-clés: dépistage précoce multi-cancers, dépistage du cancer, demande de diagnostics, NHS England, CT et endoscopie