Clear Sky Science · pl
Talimogene laherparepvec i atezolizumab w raku piersi HER2‑ujemnym po chemioterapii neoadiuwantowej: faza II badania „okna możliwości” (SOLTI‑1503 PROMETEO)
Nowa nadzieja dla opornych guzów piersi
Wiele kobiet z wczesnym rakiem piersi otrzymuje dziś silną chemioterapię przed operacją. U części pacjentek guz kurczy się tak bardzo, że przy operacji nie stwierdza się widocznego nowotworu, co wiąże się z bardzo dobrą prognozą długoterminową. Inne jednak pozostają z wyczuwalnym skupiskiem nowotworu, które oporne było na leczenie. Pacjentki te mają wyższe ryzyko nawrotu choroby. Badanie PROMETEO sprawdzało nową metodę „rozbudzenia” układu odpornościowego przeciw temu resztkowemu nowotworowi, wykorzystując wirus zabijający komórki nowotworowe w połączeniu z przeciwciałem wzmacniającym odpowiedź immunologiczną.
Przekształcanie wirusa w sprzymierzeńca
Badanie koncentrowało się na kobietach, których guzy nie wykazywały białka HER2 — powszechnym typie raka piersi, który może być zrównoważony hormonalnie lub mieć charakter potrójnie negatywny. Wszystkie pacjentki ukończyły standardową chemioterapię przedoperacyjną, a mimo to w badaniach obrazowych i w biopsji utrzymywała się masa co najmniej centymetra, dowodząca oporności na leki. Naukowcy zastosowali talimogene laherparepvec (T‑VEC), zmodyfikowany wirus opryszczki, który zakaża i niszczy komórki nowotworowe, uwalniając przy tym sygnały przyciągające komórki odpornościowe. Połączyli go z atezolizumabem — przeciwciałem blokującym „hamulec” PD‑L1, którego guzy używają do wyłączania ataków immunologicznych. Leczenie podawano w 11‑tygodniowym oknie między chemioterapią a operacją.
Co badanie wykazało w sali operacyjnej
Leczeniu poddano 28 kobiet; większość miała nowotwory z receptorami hormonalnymi i HER2‑ujemne, a pozostałe miały chorobę potrójnie negatywną. Każda pacjentka otrzymała jedną niską dawkę T‑VEC wstrzykniętą bezpośrednio do guza piersi, a następnie cztery dawki wyższe podawane razem z infuzjami atezolizumabu. Gdy chirurdzy usunęli guzy, patomorfolodzy dokładnie zmierzyli, ile nowotworu pozostało. U 7 z 26 ocenialnych pacjentek — około jednej na cztery — nie stwierdzono inwazyjnego nowotworu w piersi ani w węzłach chłonnych, co określa się jako patologiczna całkowita odpowiedź. Wynik ten spełnił uprzednio określony cel badania i jest istotny, ponieważ wszystkie te guzy wcześniej wykazały oporność na chemioterapię. Leczenie było na ogół dobrze tolerowane; dominowały łagodne działania niepożądane, takie jak gorączka, bóle stawów i przejściowe zmiany w badaniach krwi; nie odnotowano reakcji zagrażających życiu ani zgonów związanych z leczeniem.
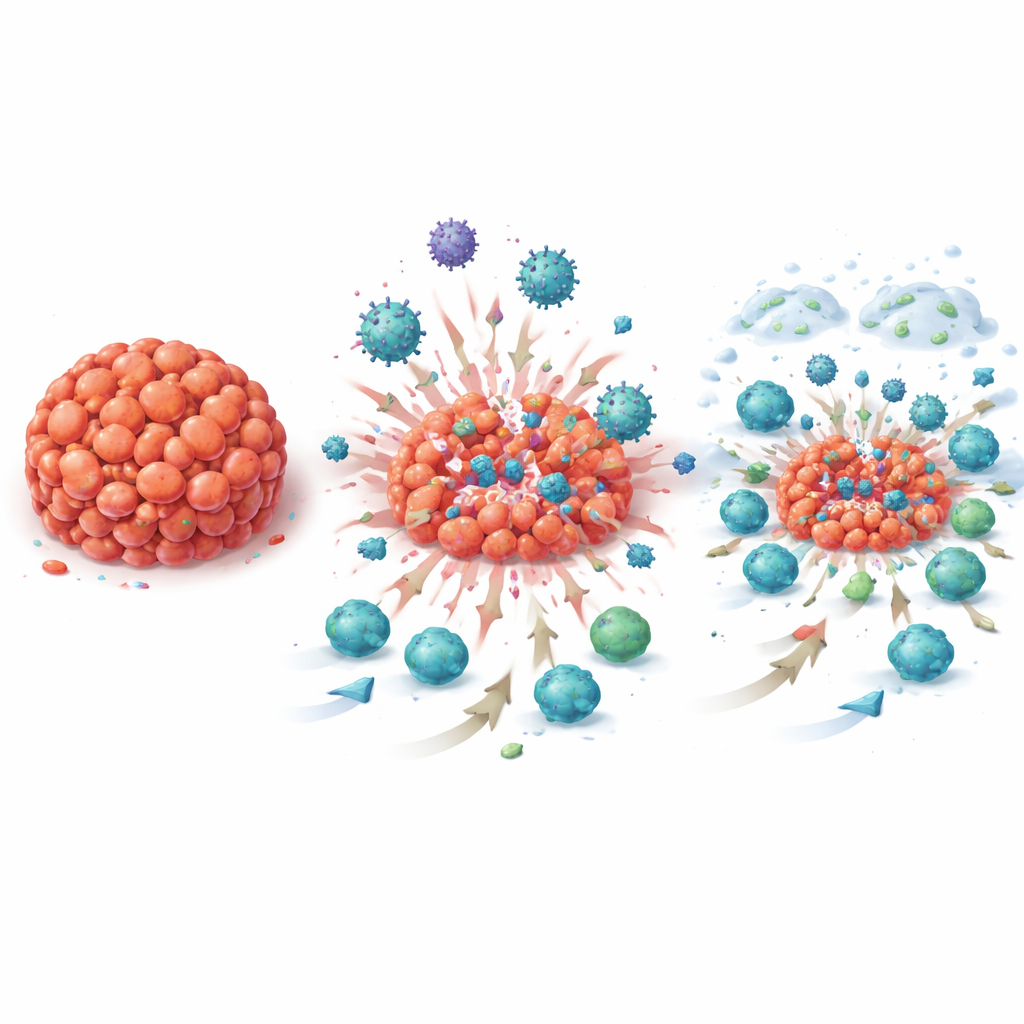
Obserwowanie, jak budzi się układ odpornościowy
Ponieważ było to badanie „okna możliwości”, zespół pobierał wielokrotne biopsje przed, w trakcie i po nowym leczeniu, co dało rzadki, filmowy wgląd w to, jak środowisko guza zmieniało się w czasie. W obrazie mikroskopowym badacze zaobserwowali rosnącą liczbę limfocytów naciekających guz — białych krwinek zdolnych do ataku na nowotwór — w miarę postępu terapii. Struktury przypominające drobne węzły chłonne, zwane trzeciorzędowymi strukturami limfoidalnymi, stawały się częstsze, a guzy częściej wykazywały oznaki PD‑L1, czyli celu atezolizumabu. Analizy aktywności genów w próbkach guza odzwierciedlały te zmiany wizualne: setki sygnatur genowych związanych z odpornością, w tym powiązane z komórkami B, T i produkcją przeciwciał, wzrosły wyraźnie po samym T‑VEC i ponownie po terapii skojarzonej, utrzymując się na wysokim poziomie przy operacji. Zmiany te występowały nie tylko u pacjentek, u których guzy zniknęły, ale też u tych z chorobą resztkową, co wskazuje, że strategia szeroko re‑aktywowala odporność anty‑nowotworową.
Pierwsze wskazówki o ochronie długoterminowej
Naukowcy śledzili też pacjentki po operacji, by sprawdzić, czy nowotwór powróci. Po medianie obserwacji wynoszącej niemal cztery lata tylko cztery kobiety doświadczyły przerzutów odległych, i żadna z nich nie osiągnęła całkowitego zaniku guza przy operacji. Natomiast wszystkie siedem pacjentek, u których guzy zostały usunięte, pozostało bez nawrotu. Choć liczby są niewielkie i badanie nie miało grupy porównawczej, ten układ wyników wspiera ideę, że eliminacja widocznego nowotworu po leczeniu wiąże się ściśle z lepszymi wynikami długoterminowymi, nawet w tej grupie wysokiego ryzyka.
Co to może znaczyć dla pacjentek
Badanie PROMETEO pokazuje, że krótkotrwałe dodanie wirusa zabijającego nowotwór oraz przeciwciała aktywującego układ odpornościowy między chemioterapią a operacją jest wykonalne i wydaje się bezpieczne dla kobiet z HER2‑ujemnym rakiem piersi, który przetrwał początkowe leczenie. Podejście wywołało silne oznaki aktywacji odporności wewnątrz opornych guzów i doprowadziło do całkowitego zaniku guza u istotnej części pacjentek, szczególnie u chorych z nowotworami z receptorami hormonalnymi, gdzie takie odpowiedzi są zazwyczaj rzadkie. Chociaż potrzebne są większe, randomizowane badania, aby potwierdzić, czy strategia ta rzeczywiście poprawia wskaźniki wyleczenia, wyniki sugerują, że przemienienie guza w zatokę zapalną bogatą w komórki odpornościowe tuż przed operacją może być nowym sposobem na zmniejszenie ryzyka nawrotu u pacjentek, które obecnie mają ograniczone opcje.
Cytowanie: Pascual, T., Vidal, M., Cejalvo, J.M. et al. Talimogene laherparepvec and atezolizumab in HER2-negative breast cancer following neoadjuvant chemotherapy: a window-of-opportunity phase II trial (SOLTI-1503 PROMETEO). Nat Commun 17, 2817 (2026). https://doi.org/10.1038/s41467-026-69222-5
Słowa kluczowe: wirus onkolityczny, immunoterapia raka piersi, HER2‑ujemny, choroba resztkowa, chemioterapia neoadiuwantowa