Clear Sky Science · nl
Talimogene laherparepvec en atezolizumab bij HER2-negatieve borstkanker na neoadjuvante chemotherapie: een window-of-opportunity fase II‑onderzoek (SOLTI-1503 PROMETEO)
Nieuw perspectief voor hardnekkige borsttumoren
Veel vrouwen met vroege borstkanker krijgen tegenwoordig intensieve chemotherapie vóór de operatie. Bij sommigen krimpt de tumor zo sterk dat er tijdens de ingreep geen kanker meer aangetroffen wordt, en hun vooruitzicht op lange termijn is uitstekend. Anderen houden echter een zichtbaar resterend gezwel over dat bestand is tegen de behandeling. Deze patiënten lopen een hoger risico op terugkeer van de ziekte. De PROMETEO-studie onderzocht een nieuwe manier om het immuunsysteem tegen die achtergebleven kanker te "wekken" door een kankerdodend virus te combineren met een immuunstimulerend antilichaam.
Een virus als bondgenoot
Het onderzoek richtte zich op vrouwen van wie de tumoren geen HER2-eiwit expressie toonden, een veelvoorkomende groep borstkankers die hormonaal gestuurd kan zijn of triple-negatief. Allen hadden al de gebruikelijke preoperatieve chemotherapie afgerond maar bleven een massa van ten minste één centimeter op beeldvorming en biopsie houden, wat liet zien dat hun tumoren resistent waren tegen de middelen. De onderzoekers gebruikten talimogene laherparepvec (T‑VEC), een gemodificeerd herpesvirus dat kankercellen infecteert en vernietigt en tegelijkertijd signalen afgeeft die immuuncellen aantrekken. Dit combineerden ze met atezolizumab, een antilichaam dat de PD‑L1 "rem" blokkeert die tumoren gebruiken om immuunaanvallen uit te schakelen. De behandeling werd gegeven tijdens een periode van 11 weken tussen chemotherapie en operatie.
Wat de studie in de operatiekamer aantoonde
Achtentwintig vrouwen werden behandeld; de meesten hadden hormoonreceptor-positieve, HER2-negatieve tumoren, de rest had triple-negatieve ziekte. Elke patiënt kreeg één lage dosis injectie van T‑VEC direct in de borsttumor, gevolgd door vier injecties met een hogere dosis samen met infusies van atezolizumab. Toen chirurgen later de tumoren verwijderden, maten pathologen nauwkeurig hoeveel kanker er nog over was. Bij 7 van 26 evalueerbare patiënten—ongeveer één op de vier—bleek er geen invasieve kanker meer in de borst of lymfeklieren aanwezig te zijn, een resultaat bekend als pathologische complete respons. Dit voldeed aan het vooraf vastgestelde doel van de studie en is opmerkelijk omdat al deze tumoren eerder resistent voor chemotherapie waren gebleken. De behandeling werd over het algemeen goed verdragen, met meestal milde bijwerkingen zoals koorts, spier‑ en gewrichtspijn en tijdelijke veranderingen in bloedwaarden; er waren geen levensbedreigende reacties of sterfgevallen gerelateerd aan de behandeling.
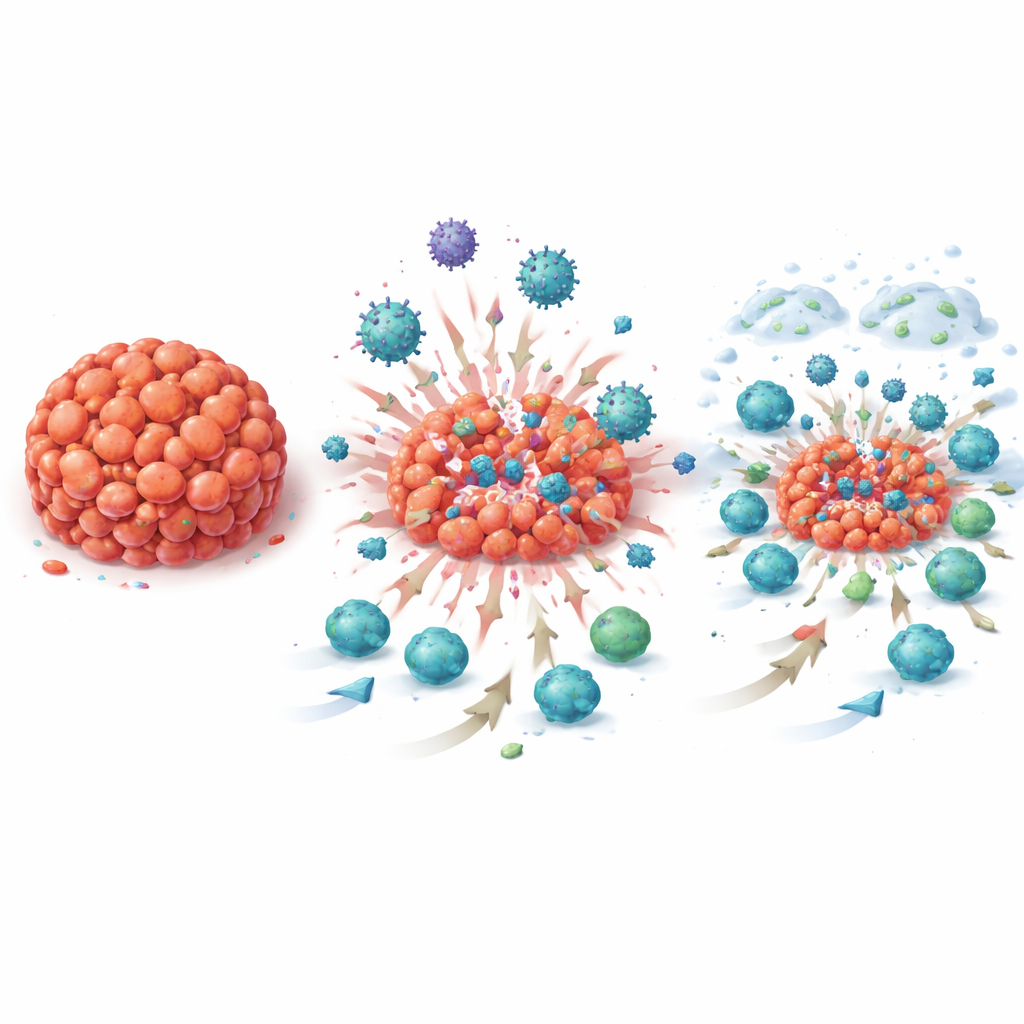
Het immuunsysteem zien ontwaken
Aangezien dit een "window-of-opportunity"-onderzoek was, verzamelde het team meerdere biopsies vóór, tijdens en na de nieuwe behandeling, wat een zeldzaam filmachtig beeld gaf van hoe de tumoromgeving in de loop van de tijd veranderde. Onder de microscoop zagen de onderzoekers toenemende aantallen tumor-infiltrerende lymfocyten—witte bloedcellen die kanker kunnen aanvallen—naarmate de behandeling vorderde. Structuren die leken op kleine lymfeklieren, tertiaire lymfoïde structuren genoemd, werden vaker aangetroffen, en de tumoren lieten vaker tekenen van PD‑L1 zien, het doelwit van atezolizumab. Genactiviteitsanalyses van de tumorstalen weerspiegelden deze visuele veranderingen: honderden immuun-gerelateerde gensignaturen, waaronder die gekoppeld aan B‑cellen, T‑cellen en antistofproductie, namen sterk toe na T‑VEC alleen en opnieuw na de combinatietherapie, en bleven hoog bij de operatie. Deze verschuivingen verschenen niet alleen bij patiënten van wie de tumoren verdwenen, maar ook bij degenen met resterende ziekte, wat aangeeft dat de strategie breed het anti-tumorimmuniteit heractiveerde.
Eerste aanwijzingen voor langdurige bescherming
De onderzoekers volgden patiënten ook na de operatie om te zien of de kanker terugkeerde. Na een mediane follow‑up van bijna vier jaar hadden slechts vier vrouwen afstandsmetastasen ontwikkeld, en geen van hen had bij de operatie een complete verdwijning van de tumor bereikt. Ter vergelijking: alle zeven patiënten van wie de tumoren waren verdwenen bleven vrij van recidief. Hoewel de aantallen klein zijn en de studie geen controlegroep had, ondersteunt dit patroon het idee dat het uitschakelen van zichtbare tumor na behandeling nauw samenhangt met betere uitkomsten op lange termijn, zelfs in deze hoogrisicogroep.
Wat dit voor patiënten zou kunnen betekenen
De PROMETEO-studie laat zien dat het kort toevoegen van een kankerdodend virus plus een immuunactiverend antilichaam tussen chemotherapie en operatie haalbaar is en veilig lijkt voor vrouwen met HER2-negatieve borstkanker die de eerste behandeling hebben overleefd. De benadering veroorzaakte sterke aanwijzingen voor immuunactivatie binnen resistent gebleken tumoren en leidde tot complete verdwijning van de tumor bij een substantieel deel van de patiënten, vooral bij hen met hormoonreceptor-positieve ziekte, waar zulke reacties gewoonlijk zeldzaam zijn. Hoewel grotere gerandomiseerde onderzoeken nodig zijn om bevestiging te bieden dat deze strategie werkelijk de genezingskansen verbetert, suggereert het resultaat dat het transformeren van de tumor in een ontstoken, immuunrijke omgeving net vóór de operatie een nieuwe manier kan zijn om het terugvalrisico te verkleinen voor patiënten die momenteel beperkte opties hebben.
Bronvermelding: Pascual, T., Vidal, M., Cejalvo, J.M. et al. Talimogene laherparepvec and atezolizumab in HER2-negative breast cancer following neoadjuvant chemotherapy: a window-of-opportunity phase II trial (SOLTI-1503 PROMETEO). Nat Commun 17, 2817 (2026). https://doi.org/10.1038/s41467-026-69222-5
Trefwoorden: oncolytisch virus, immunotherapie bij borstkanker, HER2-negatief, residuele ziekte, neoadjuvante chemotherapie