Clear Sky Science · pl
Oparta na ASO terapia przełączenia splicingu PKM zwiększa skuteczność przeciwciała przeciw CTLA-4 w gruczolakoraku przewodów trzustkowych
Przywracanie obrony organizmu
Rak trzustki jest wyjątkowo trudny w leczeniu, między innymi dlatego, że guzy otaczają się wrogim mikrośrodowiskiem, które wycisza układ odpornościowy. W badaniu zaproponowano dwutorową strategię: przestrojenie sposobu, w jaki komórki guza i komórki odpornościowe spalają cukier, oraz połączenie tego metabolicznego resetu z istniejącym lekiem immunoterapeutycznym. Praca sugeruje, że precyzyjne celowanie w metabolizm nowotworu może uczynić inaczej „zimny” guz bardziej podatnym na atak ze strony układu odpornościowego.
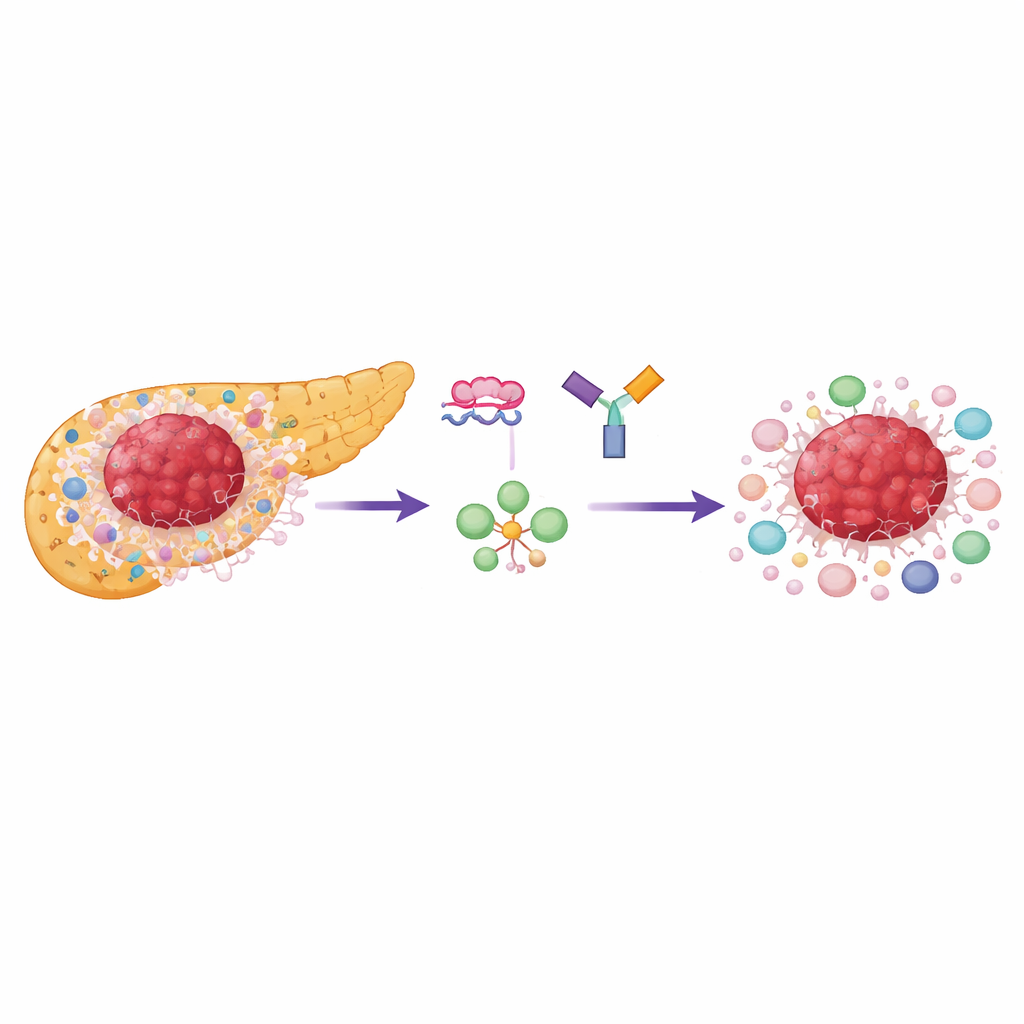
Dlaczego guzy trzustki są tak oporne
Gruczolakorak przewodów trzustkowych rozwija się w gęstej, bliznowatej tkance wypełnionej komórkami podporowymi i wyspecjalizowanymi komórkami odpornościowymi, które tłumią atak, zwłaszcza komórkami T regulatorowymi (Treg). Zarówno komórki nowotworowe, jak i wiele komórek sąsiednich silnie zależy od szybko zachodzącej formy wykorzystania cukru zwanej glikolizą tlenową. Kluczowym punktem kontrolnym w tym procesie jest enzym zwany kinazą pirogronianową, występujący w dwóch postaciach: PKM1 i PKM2. Większość normalnych, dojrzałych tkanek używa PKM1, podczas gdy szybko dzielące się komórki i komórki odpornościowe preferują PKM2, która wspiera szybkie uzyskiwanie energii i budulca do wzrostu. Badacze stwierdzili, że PKM2 jest powszechnie podwyższona w ludzkich guzach trzustki i wiąże się z gorszym przeżyciem, natomiast PKM1 pozostaje niskie w większości obszarów guza.
Przestrojenie zużycia cukru w guzie za pomocą zaprojektowanego DNA
Zespół użył krótkich, syntetycznych nici materiału podobnego do DNA, zwanych oligonukleotydami antysensownymi (ASO), aby wymusić na komórkach produkcję większej ilości PKM1 i mniejszej PKM2 z tego samego genu. To „przełączenie splicingu” nie usuwa genu; zamiast tego zmienia, która wersja enzymu jest wytwarzana. W hodowli komórkowej te ASO skutecznie przesunęły komórki raka trzustki w stronę PKM1, zwiększyły całkowitą aktywność enzymu i zdecydowanie zmniejszyły poziom mleczanu, produktu końcowego glikolizy. Komórki nowotworowe typu basal-like — bardziej agresywny podtyp — okazały się szczególnie wrażliwe, z silniejszym spowolnieniem wzrostu niż tzw. podtyp klasyczny. Co ważne, spowolnienie wzrostu zależało głównie od redukcji PKM2, a nie jedynie od zwiększenia PKM1, co podkreśla, jak silnie guzy polegają na programie metabolicznym napędzanym przez PKM2.
Mapowanie metabolicznego centrum wokół guza
Aby zrozumieć, które komórki w mikrośrodowisku guza mogłyby również zostać dotknięte, badacze połączyli barwienia tkankowe z mapami ekspresji genów na poziomie pojedynczych komórek i w przestrzeni pochodzącymi z ludzkich raków trzustki. Zaobserwowali, że wiele nietkankowych komórek wyrażających gen PKM w praktyce używało formy PKM2. W szczególności komórki nowotworowe typu basal-like i pobliskie aktywowane Treg wykazywały wysoką ekspresję PKM oraz silne sygnatury glikolityczne. Analiza przestrzenna ujawniła, że najbardziej metabolicznie aktywne, hipoksyczne rejony — gdzie komórki nowotworowe są bardziej basal-like — były otoczone aktywowanymi Treg, które zależą od glikolizy, by utrzymać swoje supresyjne właściwości. Ta bliska fizyczna i metaboliczna współpraca między komórkami guza a Treg tworzyła szczególnie immunosupresyjne nisze.
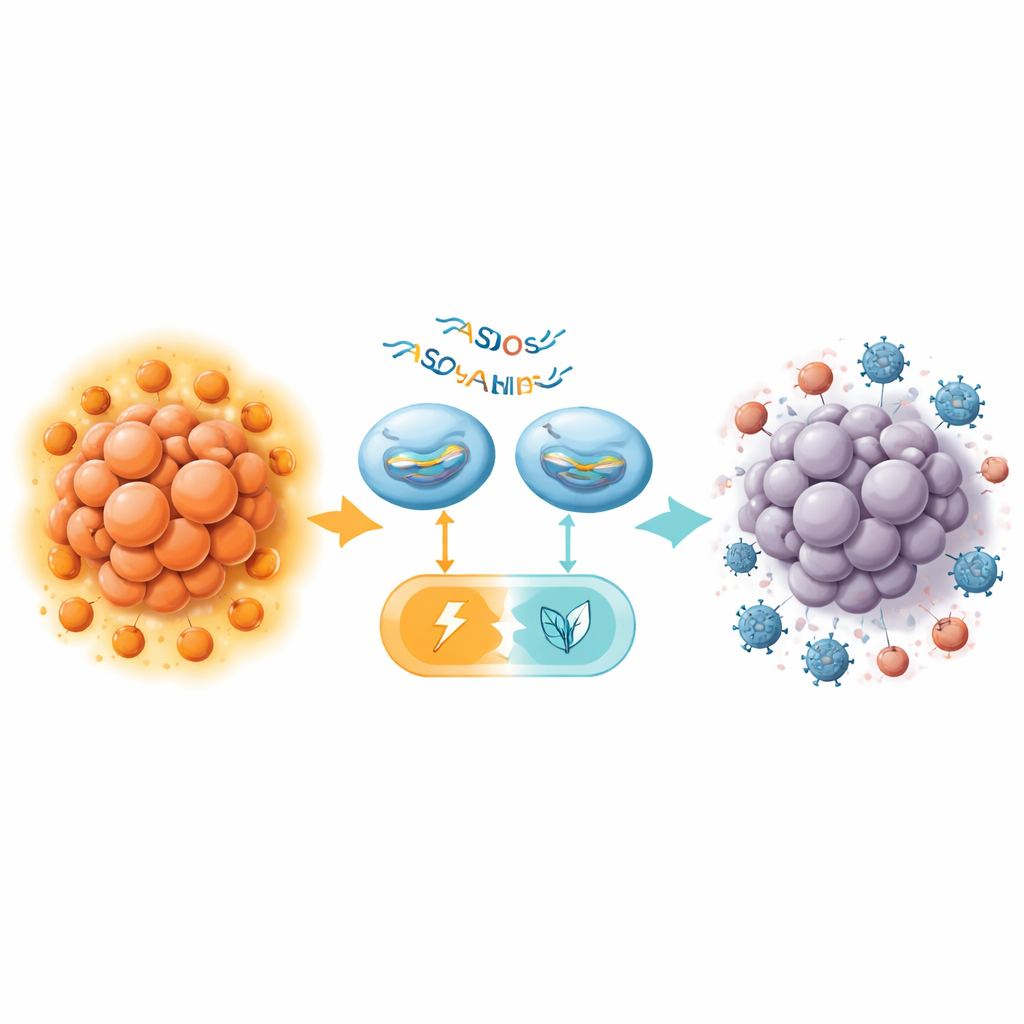
Od przełączenia metabolicznego do silniejszej immunoterapii
U myszy pozbawionych funkcjonalnego układu odpornościowego podanie ASO przełączających splicing PKM bezpośrednio do organizmu spowolniło wzrost guzów trzustki, zwiększyło śmierć komórek nowotworowych i zmniejszyło glikolizę, wszystko bez widocznej toksyczności w wrażliwych narządach, takich jak wątroba i nerki. Efekt był jednak umiarkowany w porównaniu z wcześniejszymi wynikami w raku wątroby. Kluczowy postęp zaobserwowano u myszy z sprawnym układem odpornościowym, gdzie zespół połączył silne mysi ASO (MOE16) z przeciwciałem przeciw CTLA-4, lekiem blokującym punkt kontrolny ukierunkowanym na Treg. Samodzielnie przeciwciało przeciw CTLA-4 miało niewielki wpływ na guzy trzustki, co odzwierciedla rozczarowujące wyniki badań klinicznych. Leczenie samymi ASO dało jedynie niewielką korzyść. Razem jednak obie terapie znacznie skuteczniej zmniejszyły guzy, czasami pozostawiając przy oględzinach tylko maleńkie pozostałości.
Uczynienie „zimnego” guza bardziej podatnym
Bliższe badanie leczonych guzów mysich pokazało, że przełączenie splicingu PKM zmieniło poziomy enzymu zarówno w komórkach nowotworowych, jak i w limfocytach T CD4-dodatnich, zmniejszyło liczbę naciekających Treg oraz przeorganizowało lokalny metabolizm. Łagodząc zależność guza od glikolizy napędzanej PKM2 i osłabiając otaczające Treg, leczenie ASO wydawało się uczynić mikrośrodowisko guza mniej supresyjnym i bardziej przyjaznym dla ataku immunologicznego. Chociaż potrzebne są dalsze badania w wolniej rozwijających się, bardziej realistycznych modelach i tkankach pochodzenia ludzkiego, wyniki te sugerują, że precyzyjne celowanie w pojedynczy przełącznik metaboliczny może przekształcić oporny guz trzustki w taki, który wreszcie odpowiada na immunoterapię.
Cytowanie: Han, L., Gan, L., Schäfer, B. et al. ASO-based PKM splice-switching therapy increases anti-CTLA-4 antibody efficacy in pancreatic ductal adenocarcinoma. Cell Discov 12, 28 (2026). https://doi.org/10.1038/s41421-026-00882-9
Słowa kluczowe: rak trzustki, metabolizm guza, immunoterapia, komórki T regulatorowe, oligonukleotydy antysensowne