Clear Sky Science · pl
Dawki promieniowania przyzębia, żuchwy i ślinianek przy leczeniu radykalnym płaskonabłonkowego raka głowy i szyi: retrospektywne badanie kohortowe
Dlaczego ma to znaczenie dla codziennego życia pacjentów onkologicznych
Osoby leczone z powodu nowotworów głowy i szyi często martwią się nie tylko o pokonanie choroby, lecz także o to, co leczenie zrobi z ich zębami, szczęką oraz zdolnością jedzenia i mówienia. Radioterapia ratuje życie, lecz może uszkadzać jamę ustną i gruczoły ślinowe, prowadząc do bólu, złamań zębów, suchości w ustach, a w ciężkich przypadkach do rozpadu kości szczęki. To badanie szczegółowo przeanalizowało, jak wiele promieniowania otrzymują różne części jamy ustnej w powszechnych planach leczenia i w jaki sposób dokładne celowanie wiązek może oszczędzać zęby i gruczoły, przy zachowaniu skuteczności terapii przeciwnowotworowej.
Jak radioterapia wpływa na zęby
Płaskonabłonkowy rak głowy i szyi może powstawać na języku, w gardle, krtani, przewodach nosowych i okolicznych miejscach. Radioterapia jest podstawowym elementem leczenia i zwykle dostarcza wysokich dawek do guza oraz pobliskich węzłów chłonnych. Ponieważ wiązki przechodzą przez szczęki, mogą osłabiać zęby, wysuszać ślinę i, w poważnych przypadkach, uszkadzać kość szczęki. Aby zmniejszyć te ryzyka, stomatolodzy często usuwają zęby, które prawdopodobnie zawiodą, jeśli znajdą się w obszarach przewidzianych do otrzymania wyższych dawek. Do tej pory brakowało jednak szczegółowych informacji, jak te dawki rozkładają się w różnych regionach jamy ustnej w rzeczywistych planach leczenia.
Co badacze postanowili zmierzyć
Zespół z Finlandii przeanalizował plany radioterapii u 91 dorosłych leczonych z zamiarem radykalnym z powodu raka głowy i szyi w latach 2018–2021. Wykorzystując skany planistyczne i specjalistyczne oprogramowanie, podzielili zęby górne i dolne na sześć stref: zęby przednie i kły oraz zęby tylne (przedtrzonowe i trzonowe) po lewej i prawej stronie. Wyodrębnili także dolną kość szczęki i duże ślinianki przyuszne. Dla każdej strefy obliczyli dawkę średnią oraz bliską dawkę maksymalną, zwracając szczególną uwagę na przekroczenie 40 graya — powszechnie stosowanego progu, powyżej którego z czasem zwiększa się ryzyko uszkodzeń zębów i kości podtrzymującej.
Co odkryto w zależności od lokalizacji guza
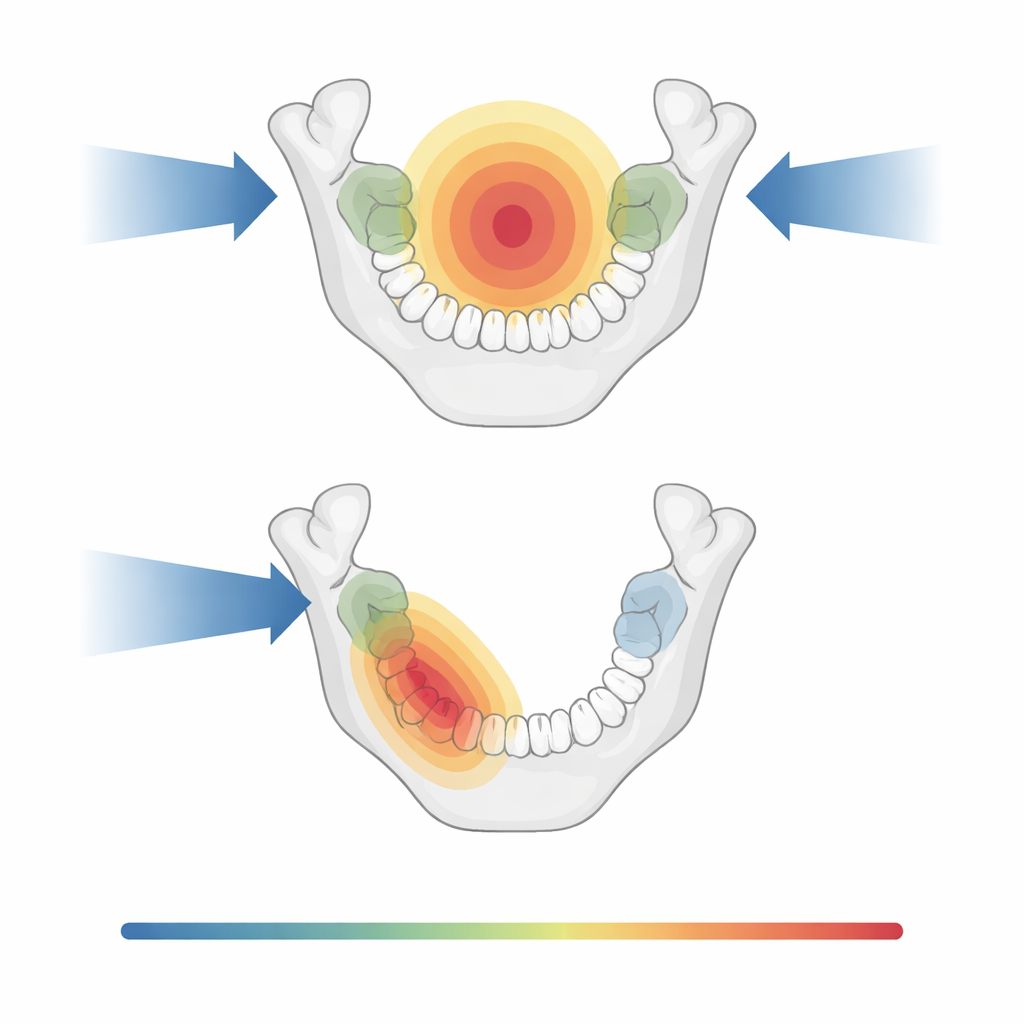
Wzór narażenia na promieniowanie silnie zależał od miejsca, w którym guz się rozpoczął, oraz czy napromieniano obie strony szyi, czy tylko jedną. W nowotworach jamy ustnej i gardła (np. migdałka) leczenie obejmujące obie strony zwykle wystawiało dużą część żuchwy i wiele zębów tylnych na dawki powyżej progu 40 graya. Natomiast guzy położone niżej w gardle lub w krtani zwykle pozostawiały większość zębów, zwłaszcza górne i przednie dolne, poniżej tego poziomu, ponieważ pola radiacyjne znajdowały się dalej. W nowotworach nosa i nosogardła górne zęby często znajdowały się w obszarze wyższych dawek, podczas gdy przednie dolne zęby były w dużej mierze oszczędzane.
W jaki sposób leczenie jednostronne może oszczędzać zęby i gruczoły
Kluczowe porównanie dotyczyło radioterapii obustronnej (po obu stronach szyi) oraz ipsilateralnej (głównie po stronie guza). Gdy leczenie jednostronne było właściwe — na przykład w niektórych przypadkach raka jamy ustnej i części gardła, które nie przekraczały linii pośrodkowej — mogło znacząco oszczędzać zęby po stronie przeciwnej. W przypadkach jamy ustnej leczonych w ten sposób większość zębów po stronie nieobciążonej guzem pozostawała poniżej 40 graya, a górne zęby przednie często otrzymywały niższe dawki. Podobny trend zaobserwowano w żuchwie: plany jednostronne zmniejszały średnią dawkę do żuchwy w porównaniu z planami obustronnymi. Korzystały też gruczoły przyuszne. Chociaż nie wszystkie gruczoły mieściły się w opublikowanych ograniczeniach dawek związanych z lepszą funkcją ślinienia, znaczna część je spełniała, zwłaszcza gdy objętości leczenia były mniejsze lub można było oszczędzić jedną stronę.
Co to oznacza dla opieki stomatologicznej i jakości życia
Badanie nie śledziło bezpośrednio długoterminowej utraty zębów ani martwicy kości szczęki, lecz jego mapy rozkładu dawek stanowią praktyczną podstawę do dostosowania opieki stomatologicznej do konkretnego pacjenta. Wiedza, które regiony zębowe prawdopodobnie otrzymają wyższe dawki, może pomóc zespołom w decyzji, które zęby rzeczywiście trzeba usunąć przed leczeniem i gdzie implanty lub inne odbudowy mogą być bezpieczne później. Wyniki sugerują, że gdy jest to medycznie dopuszczalne, bardziej precyzyjne i jednostronne pola radiacyjne mogą zmniejszyć liczbę niepotrzebnych ekstrakcji, zachować funkcję żucia i jednocześnie utrzymać kontrolę nad nowotworem jako główny priorytet. W dłuższej perspektywie łączenie starannego planowania radioterapii z bliską współpracą onkologów i stomatologów może pozwolić większej liczbie pacjentów ukończyć leczenie radykalne, zachowując więcej naturalnych zębów i zdrowszą, bardziej komfortową jamę ustną.
Cytowanie: Kärkkäinen, V.E., Hietala, H., Koivunen, P. et al. Dental, mandibular and parotid gland radiation doses in curatively treated head and neck squamous cell carcinoma: a retrospective cohort study. BDJ Open 12, 30 (2026). https://doi.org/10.1038/s41405-026-00416-1
Słowa kluczowe: nowotwór głowy i szyi, radioterapia, powikłania stomatologiczne, gruczoły ślinowe, osteoradionekroza