Clear Sky Science · nl
Stralingsdoses voor tanden, onderkaak en parotis bij curatief behandelde plaveiselcelcarcinomen van hoofd en hals: een retrospectieve cohortstudie
Waarom dit belangrijk is voor het dagelijks leven van kankerpatiënten
Mensen die behandeld worden voor hoofd- en halstumoren maken zich vaak niet alleen zorgen over het overwinnen van de ziekte, maar ook over wat de behandeling met hun tanden, kaak en vermogen om te eten en te spreken zal doen. Radiotherapie kan levens redden, maar kan ook de mond en speekselklieren beschadigen, wat leidt tot pijn, gebroken tanden, een droge mond en in ernstige gevallen afbraak van kaakbot. Deze studie keek nauwkeurig naar hoeveel straling verschillende delen van de mond daadwerkelijk ontvangen in veelgebruikte behandelplannen, en hoe nauwkeuriger richten van de bundels tanden en klieren mogelijk kan sparen zonder de effectiviteit tegen de tumor te verminderen.
Hoe radiotherapie en tanden met elkaar verbonden zijn
Plaveiselcelcarcinoom van hoofd en hals kan ontstaan in de tong, keel, strottenhoofd, neusholten en omliggende gebieden. Radiotherapie is een pijler van de behandeling en geeft doorgaans hoge doses aan de tumor en de nabije lymfeklieren. Omdat de stralingsbundels door de kaken heen gaan, kunnen ze tanden verzwakken, de speekselproductie verminderen en, in ernstige gevallen, het kaakbot beschadigen. Om deze risico's te beperken verwijderen tandartsen vaak tanden die waarschijnlijk zullen falen als ze in gebieden liggen die naar verwachting hogere doses ontvangen. Tot nu toe was er echter beperkte gedetailleerde informatie over hoe die doses verdeeld zijn over verschillende regio’s van de mond in reële behandelplannen.
Wat de onderzoekers wilden meten
Het team in Finland analyseerde radiatieplannen van 91 volwassenen die tussen 2018 en 2021 met curatieve intentie behandeld werden voor hoofd- en halstumoren. Met behulp van planningsscans en gespecialiseerde software verdeelden ze de boven- en ondertanden in zes zones: voortanden en hoektanden, en achterste tanden (premolaren en molaren) links en rechts. Ze contourden ook het onderkaakbot en de grote parotis-speekselklieren. Voor elke zone berekenden ze de gemiddelde dosis en de bijna-maximale dosis, met speciale aandacht voor of deze boven de 40 gray uitstijgt — een veelgebruikt drempelwaarde waarbij schade aan tanden en steunend bot in de loop van de tijd waarschijnlijker wordt.
Wat ze vonden voor verschillende tumorlokalisaties
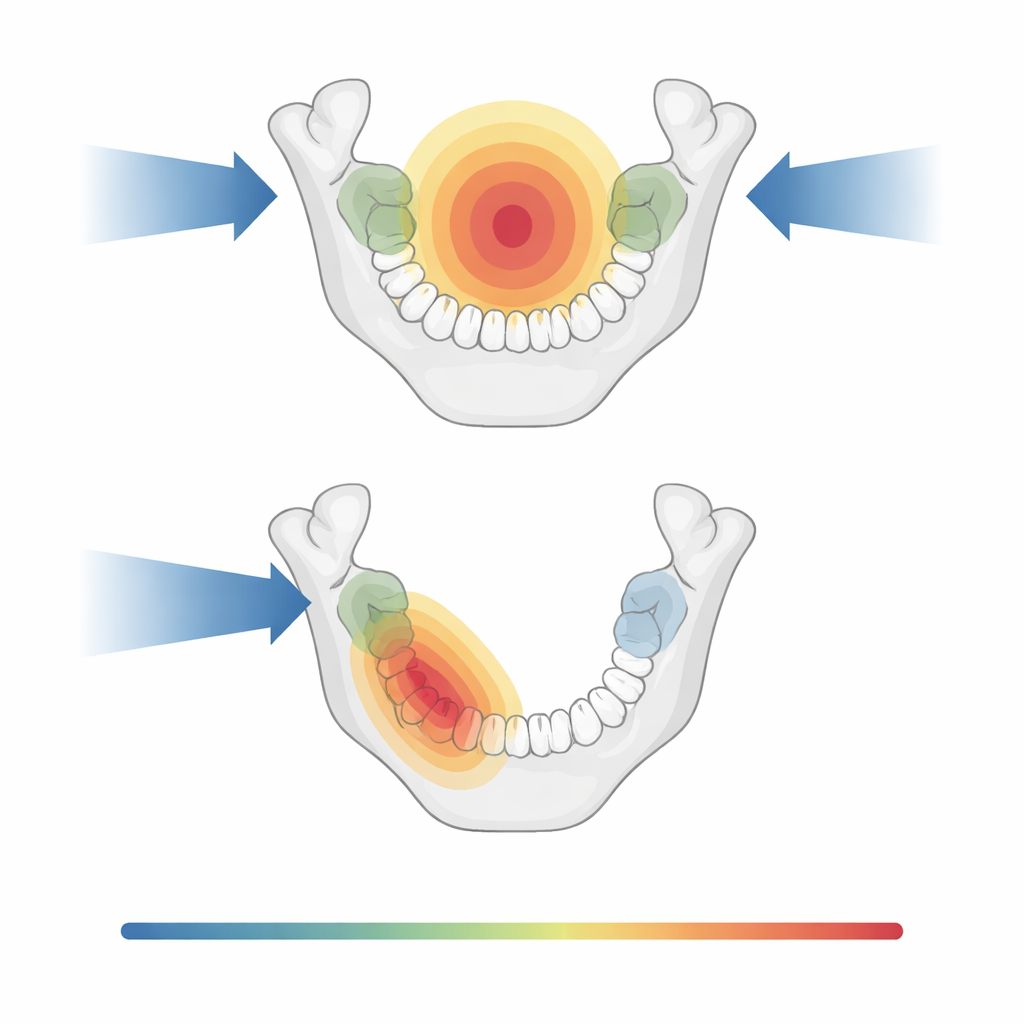
Het patroon van stralingsblootstelling hing sterk af van waar de tumor begon en of er aan één of beide zijden van de hals werd bestraald. Bij tumoren van de mondholte en oropharynx (zoals de amandel) brachten behandelingen die beide zijden targetten meestal een groot deel van de onderkaak en veel achterste tanden bloot aan doses boven de 40 gray. Daarentegen lieten tumoren lager in de keel of in het strottenhoofd de meeste tanden, vooral de bovenste tanden en de voorste onderste tanden, onder dat niveau omdat de bestralingsvelden verder weg lagen. Bij tumoren in de neusholte en nasopharynx lagen de bovenste tanden vaak in het hogere-dosisgebied, terwijl de onderste voortanden grotendeels gespaard bleven.
Hoe eenzijdige behandeling tanden en klieren kan sparen
Een belangrijke vergelijking was tussen bilaterale bestraling (beide zijden van de hals) en ipsilaterale bestraling (voornamelijk aan de tumorzijde). Wanneer eenzijdige behandeling passend was — bijvoorbeeld bij sommige mondholte- en oropharynxkankers die de middellijn niet overschreden — kon dit tanden aan de tegenovergestelde zijde aanzienlijk sparen. Bij mondholtegevallen die zo werden behandeld bleven de meeste tanden aan de niet-tumorzijde onder de 40 gray, en kregen de bovenste voorste tanden vaak lagere doses. Dezelfde trend werd gezien voor de onderkaak: eenzijdige plannen verlaagden de gemiddelde dosis aan de mandibula vergeleken met tweezijdige plannen. Ook de parotis-klieren profiteerden. Hoewel niet alle klieren voldeden aan gepubliceerde dosislimieten die samenhangen met betere speekselfunctie, deed een aanzienlijk deel dat wel, vooral wanneer de behandelingsvolumes kleiner waren of één zijde kon worden gespaard.
Wat dit betekent voor tandheelkundige zorg en kwaliteit van leven
De studie volgde niet direct langdurig tandverlies of kaakbotsterfte, maar de dosisverspreidingskaarten vormen een praktische basis voor het afstemmen van tandheelkundige zorg op individuele patiënten. Weten welke tandregio’s waarschijnlijk hogere doses ontvangen kan teams helpen beslissen welke tanden echt verwijderd moeten worden vóór de behandeling en waar implantaten of andere restauraties later veilig kunnen zijn. De bevindingen suggereren dat, wanneer medisch verantwoord, meer precieze en eenzijdige bestralingsvelden onnodige extracties kunnen verminderen, de kauwfunctie kunnen behouden en toch kankercontrole als hoogste prioriteit behouden. Op de lange termijn kan het combineren van zorgvuldige radiatieplanning met nauwe samenwerking tussen oncologen en tandartsen meer patiënten in staat stellen curatieve behandeling te voltooien terwijl ze meer van hun natuurlijke tanden en een gezondere, comfortabelere mond behouden.
Bronvermelding: Kärkkäinen, V.E., Hietala, H., Koivunen, P. et al. Dental, mandibular and parotid gland radiation doses in curatively treated head and neck squamous cell carcinoma: a retrospective cohort study. BDJ Open 12, 30 (2026). https://doi.org/10.1038/s41405-026-00416-1
Trefwoorden: hoofd- en halstumor, radiotherapie, tandheelkundige complicaties, speerklieren, osteoradionecrose