Clear Sky Science · nl
Activiteit van PROTAC MDM2‑degrader in primaire leukemiecellen en PDX‑modellen
Nieuwe hoop voor hardnekkige bloedkankers
Veel volwassenen bij wie acute myeloïde leukemie (AML) wordt vastgesteld, hebben beperkte behandelingsopties en een hoge kans op terugkeer van de ziekte. Deze studie onderzoekt een volgende‑generatie geneesmiddelenstrategie die niet alleen een kankerveroorzakend eiwit blokkeert, maar het daadwerkelijk in leukemiecellen vernietigt. Door te mikken op een belangrijke regulator die normaal gesproken de belangrijkste tumorsuppressor van het lichaam in toom houdt, laten de onderzoekers zien hoe de eigen afweer van de cel tegen kanker weer geactiveerd kan worden, terwijl veel van het gezonde beenmerg gespaard blijft.
Hoe leukemie een veiligheidsknop kaapt
Onze cellen zijn afhankelijk van een bewakerseiwit genaamd p53 om celgroei te pauzeren, DNA‑schade te herstellen of celdood te veroorzaken wanneer er iets ernstig misgaat. In veel kankers is p53 zelf gemuteerd en werkt het niet meer. Bij AML is p53 echter vaak nog intact, maar wordt het onderdrukt door een ander eiwit, MDM2, dat p53 markeert voor afbraak. Veel leukemiecellen maken te veel MDM2, waardoor het alarmeringssysteem van p53 effectief wordt gedempt. Eerdere geneesmiddelen probeerden de interactie tussen MDM2 en p53 te blokkeren, maar die aanpak heeft een nadeel: zodra p53 tijdelijk herstelt, stimuleert het juist de aanmaak van meer MDM2, waardoor een ingebouwde terugkoppelingslus ontstaat die de werkzaamheid van deze middelen kan beperken.
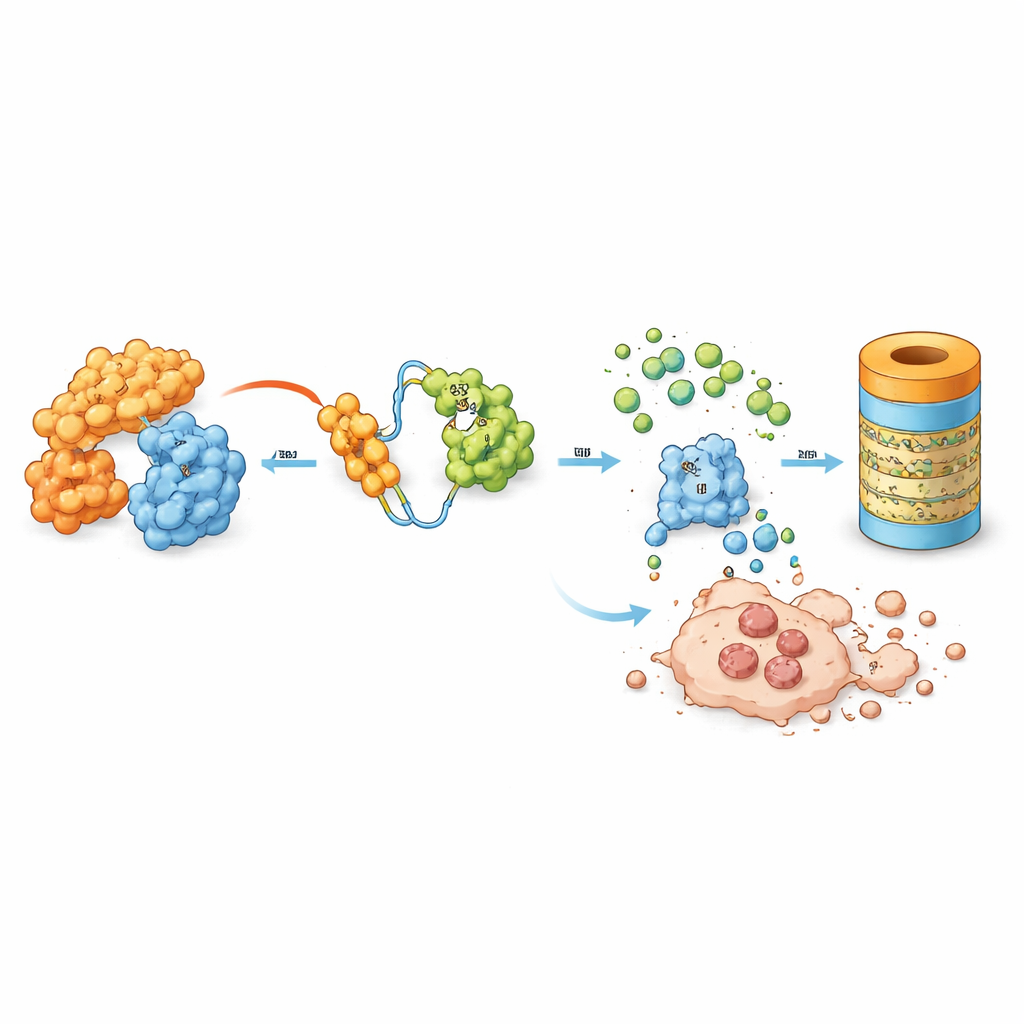
Een nieuw type geneesmiddel dat kankereiwitten doet verdwijnen
Het team onderzocht een ontworpen molecuul genaamd MD‑265, behorend tot een groeiende klasse van geneesmiddelen die bekendstaan als PROTACs. In plaats van alleen aan MDM2 te kleven en het uit te schakelen, werkt MD‑265 als een moleculaire matchmaker. Het ene uiteinde bindt MDM2, het andere rekruteert het natuurlijke cellulair afbraaksysteem. Dit brengt MDM2 in nauwe nabijheid van de machinerie die ongewenste eiwitten markeert voor afbraak, waardoor de cel MDM2 vermorzelt in plaats van het alleen te blokkeren. In laboratoriumtests op leukemiestamcellen afkomstig van 100 AML‑patiënten doodde MD‑265 kankercellen bij concentraties die ongeveer duizend keer lager lagen dan bij een conventionele MDM2‑remmer die op hetzelfde kernchemische skelet was gebaseerd. Leukemiemonsters die op de degrader reageerden, reageerden ook vaak op de remmer, maar de degrader was veel krachtiger.
Kankercellen zwaarder treffen dan gezonde cellen
Een grote zorg bij elk kankergeneesmiddel is schade aan normale weefsels, vooral de beenmergcellen die gezond bloed produceren. De onderzoekers vergeleken hoe MD‑265 leukemiestamcellen en normale bloedvormende stamcellen van gezonde donoren beïnvloedde. Normale cellen waren ongeveer honderd keer minder gevoelig voor de degrader dan leukemiecellen, wat wijst op een betekenisvol therapeutisch venster. Wanneer het team cellen in een schotel liet groeien waarin ze kolonies kunnen vormen, verminderde MD‑265 de kolonieformatie sterk in gevoelige AML‑monsters, maar had het veel mildere effecten op normale stamcellen. De kleine groep leukemieën die resistent bleken, droegen doorgaans beschadigd p53 of produceerden zeer weinig MDM2 en de nauwe partner MDM4, wat aangeeft welke patiënten mogelijk geen baat hebben bij deze strategie.
Het middel op de proef gesteld in muizen
Om de menselijke ziekte beter na te bootsen, transplanteerden de onderzoekers leukemiestamcellen van patiënten in gespecialiseerde immuundeficiënte muizen en creëerden zo patiënt‑afgeleide xenograft (PDX)‑modellen. Zodra menselijke leukemiecellen in het bloed waren gevestigd, kregen de muizen behandeling met MD‑265, met een krachtige orale MDM2‑remmer die al in klinische onderzoeken is, of met een controlemiddel. Beide middelen verkleinden aanvankelijk de leukemielast, maar na verloop van tijd kwamen er belangrijke verschillen naar voren. Na enkele weken werd de behandeling gestopt. Leukemie kwam snel terug in muizen die de remmer hadden gekregen, terwijl die behandeld met de degrader veel langzamer hervoelden en overall langer leefden. Opmerkelijk was dat MD‑265 niet het gewichtsverlies veroorzaakte dat gezien werd bij langdurige behandeling met de remmer, wat op betere verdraagbaarheid wijst.
Wat dit voor patiënten zou kunnen betekenen
Samengevat tonen de bevindingen aan dat het rechtstreeks afbreken van MDM2 effectiever p53’s tumorbestrijdende kracht kan herstellen dan het alleen blokkeren, althans in AML‑cellen die nog normaal p53 hebben en afhankelijk zijn van MDM2 om het te stilleggen. MD‑265 werkte in zeer lage doses, trof leukemiecellen veel harder dan gezonde bloedvormende cellen, voorkwam de ongewenste stijging van MDM2 die oudere middelen veroorzaken en verlengde de overleving in muismodellen vervaardigd uit patiëntmonsters aanzienlijk. Hoewel dit werk nog preklinisch is en veiligheid en resistentie zorgvuldig moeten worden onderzocht in toekomstige proeven, wijst het op een veelbelovende nieuwe klasse leukemiebehandelingen die werken door een belangrijke helper van kanker te ontmantelen in plaats van deze alleen maar te blokkeren.
Bronvermelding: Kandarpa, M., Peterson, L.F., Potu, H. et al. Activity of PROTAC MDM2 degrader in primary leukemia cells and PDX models. Leukemia 40, 918–924 (2026). https://doi.org/10.1038/s41375-026-02957-8
Trefwoorden: acute myeloïde leukemie, p53 en MDM2, PROTAC degrader, gerichte eiwitafbraak, leukemiestamcellen