Clear Sky Science · fr
Prédominance de bactéries multirésistantes fortement résistantes aux antibiotiques empiriques dans les ulcères du pied diabétique : une étude transversale
Pourquoi c’est important pour les personnes atteintes de diabète
Pour de nombreuses personnes vivant avec un diabète, une petite plaie au pied peut silencieusement se transformer en une lésion tenace qui refuse de guérir. Cette étude menée en Malaisie montre que ces ulcères du pied sont souvent peuplés de bactéries qui ne répondent plus à de nombreux antibiotiques couramment utilisés. Connaître les germes présents et quels médicaments restent efficaces est crucial pour éviter de longs séjours à l’hôpital, des infections graves, et même des amputations.
Des plaies rebelles dans une épidémie de diabète en expansion
Le diabète augmente dans le monde, et avec lui le risque d’ulcères du pied. Les lésions nerveuses et la mauvaise circulation signifient que les personnes peuvent ne pas sentir les blessures aux pieds, et ces plaies cicatrisent lentement. Environ une personne sur trois atteinte de diabète peut développer un ulcère du pied au cours de sa vie, et près de la moitié de ces ulcères s’infectent. Ces infections sont rarement causées par un seul germe ; elles impliquent généralement des communautés mixtes de bactéries difficiles à traiter.
Quels germes vivent dans ces ulcères du pied ?
Les chercheurs ont examiné 153 patients présentant des ulcères du pied diabétique actifs dans un grand hôpital de Malaisie. À partir de leurs plaies, ils ont cultivé et identifié 383 échantillons bactériens. La plupart étaient des bactéries « Gram-positives », en particulier Staphylococcus aureus et ses apparentés appelés staphylocoques à coagulase négative. Plusieurs types de bactéries « Gram-négatives » étaient également courants, notamment Pseudomonas aeruginosa et Klebsiella pneumoniae. De nombreux patients avaient plus d’un type de bactérie dans la même plaie, reflétant le mélange complexe de microbes qui prospèrent dans ces ulcères chauds, humides et difficiles à guérir.
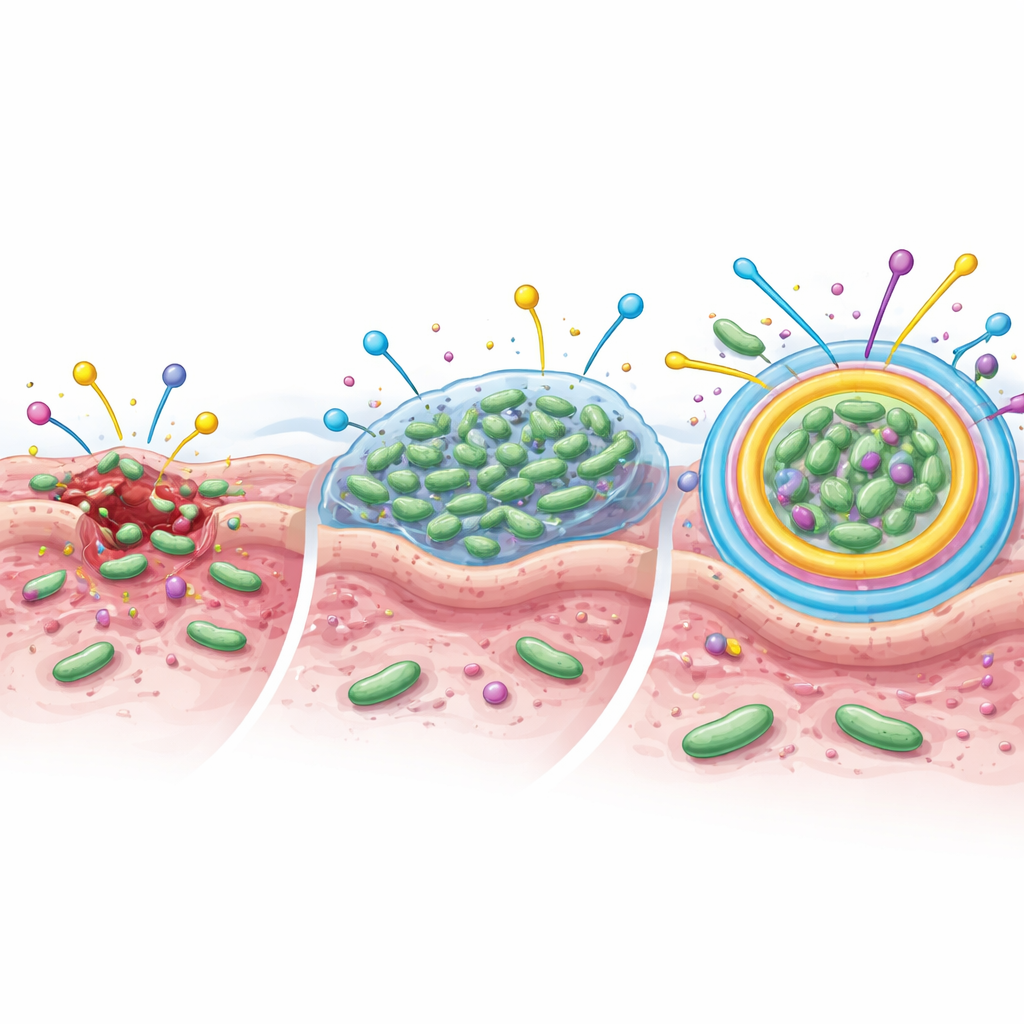
Des cités bactériennes cachées qui protègent contre les médicaments
Pour comprendre pourquoi les infections étaient si difficiles à traiter, l’équipe a également étudié si ces bactéries pouvaient former des biofilms — des couches visqueuses où les microbes s’agrègent et adhèrent à la surface de la plaie. Dans cet état, elles se comportent davantage comme une communauté protégée que comme des cellules flottantes isolées. Environ 60 % des patients hébergeaient des bactéries capables de construire des biofilms. Ils étaient particulièrement fréquents dans les ulcères plus avancés. Staphylococcus aureus et les staphylocoques à coagulase négative étaient les principaux formateurs de biofilm, mais plusieurs espèces Gram-négatives pouvaient aussi en former. Les biofilms sont importants car ils peuvent rendre les bactéries jusqu’à des centaines de fois plus difficiles à tuer avec des antibiotiques.
Les antibiotiques perdent du terrain
La découverte la plus alarmante était la résistance de ces bactéries aux médicaments que les médecins choisissent habituellement en premier lieu. L’étude a testé 21 antibiotiques appartenant à 10 familles différentes. Plus de 60 % des bactéries Gram-positives et un impressionnant 95 % des bactéries Gram-négatives étaient résistantes à plusieurs classes d’antibiotiques simultanément, une situation connue sous le nom de multirésistance. En moyenne, les germes Gram-positifs résistaient à environ 9 des 21 antibiotiques testés, tandis que les Gram-négatifs résistaient à 11 ou plus. De nombreuses souches n'étaient plus arrêtées par les médicaments de type pénicilline largement utilisés, supposés être des options sûres et accessibles. En revanche, certains agents plus puissants — comme certains antibiotiques de « réserve » qui devraient être réservés aux cas les plus graves — restaient efficaces mais ne sont pas destinés à un usage courant.
Repenser les choix thérapeutiques
Pour mieux orienter les prescriptions, les auteurs ont classé les antibiotiques selon le système AWaRe de l’Organisation mondiale de la santé, qui divise les médicaments en catégories Access, Watch et Reserve. Ils montrent que de nombreux médicaments Access, généralement recommandés en première intention pour les infections du pied diabétique, présentent désormais des taux d’échec élevés contre les bactéries locales. Quelques options, comme certains aminosides et un bêta‑lactame puissant, fonctionnaient encore bien, mais certaines de ces options appartiennent au groupe Reserve et doivent être utilisées avec parcimonie pour éviter d’accroître encore la résistance.
Ce que cela signifie pour les patients et les médecins
En termes clairs, cette étude révèle que de nombreuses bactéries dans les ulcères du pied diabétique en Malaisie résistent aux antibiotiques les plus souvent prescrits. De ce fait, les médecins ne peuvent pas se fier au seul empirisme pour choisir les traitements. Il faut plutôt des tests réguliers des prélèvements de plaies, un suivi attentif des profils de résistance locaux et des règles strictes quant à l’utilisation des médicaments plus puissants. Pour les patients, cela souligne l’importance des soins précoces des pieds, des contrôles réguliers et d’un respect strict des prescriptions d’antibiotiques. Ensemble, ces mesures peuvent aider à préserver les quelques médicaments encore efficaces et réduire les risques qu’une petite plaie mène à une amputation aux conséquences irréversibles.
Citation: Shoaib, N.N.M., Chitra, E., Ong, J.R. et al. Predominance of multidrug-resistant bacteria with high resistance to empiric antibiotics in diabetic foot ulcers: a cross-sectional study. Sci Rep 16, 13043 (2026). https://doi.org/10.1038/s41598-026-42418-x
Mots-clés: ulcères du pied diabétique, résistance aux antibiotiques, bactéries multirésistantes, biofilms, antibiotiques AWaRe