Clear Sky Science · de
Vorherrschaft multiresistenter Bakterien mit hoher Resistenz gegen empirische Antibiotika bei diabetischen Fußulzera: eine Querschnittsstudie
Warum das für Menschen mit Diabetes wichtig ist
Für viele Menschen mit Diabetes kann ein kleiner Fußgeschwür unbemerkt zu einer hartnäckigen Wunde werden, die nicht heilt. Diese Studie aus Malaysia zeigt, dass solche Fußulzera häufig mit Bakterien besiedelt sind, die auf viele gängig eingesetzte Antibiotika nicht mehr ansprechen. Zu wissen, welche Erreger vorhanden sind und welche Wirkstoffe noch nützlich sind, ist entscheidend, um lange Krankenhausaufenthalte, schwere Infektionen und sogar Amputationen zu vermeiden.
Hartnäckige Wunden in einer wachsenden Diabetes‑Epidemie
Diabetes nimmt weltweit zu, und damit steigt auch das Risiko für Fußulzera. Nervenschäden und schlechte Durchblutung führen dazu, dass Verletzungen am Fuß oft nicht wahrgenommen werden und nur langsam heilen. Etwa ein Drittel der Menschen mit Diabetes entwickelt im Laufe des Lebens ein Fußulkus, und ungefähr die Hälfte dieser Ulzera infiziert sich. Diese Infektionen werden selten von einem einzelnen Erreger verursacht; meist handelt es sich um gemischte Bakteriengemeinschaften, die schwer zu behandeln sind.
Welche Keime leben in diesen Fußulzera?
Die Forscher untersuchten 153 Patientinnen und Patienten mit aktiven diabetischen Fußulzera in einem großen Krankenhaus in Malaysia. Aus den Wunden isolierten und identifizierten sie 383 Bakterienproben. Die Mehrheit waren grampositive Bakterien, insbesondere Staphylococcus aureus und nahe Verwandte, die koagulase-negativen Staphylokokken. Mehrere Typen gramnegativer Bakterien waren ebenfalls häufig, darunter Pseudomonas aeruginosa und Klebsiella pneumoniae. Viele Patienten hatten mehr als einen Bakterientyp in derselben Wunde, was die komplexe Mischung von Mikroben widerspiegelt, die in diesen warmen, feuchten und schwer heilenden Ulzera gedeiht.
Versteckte bakterielle Städte, die vor Medikamenten schützen
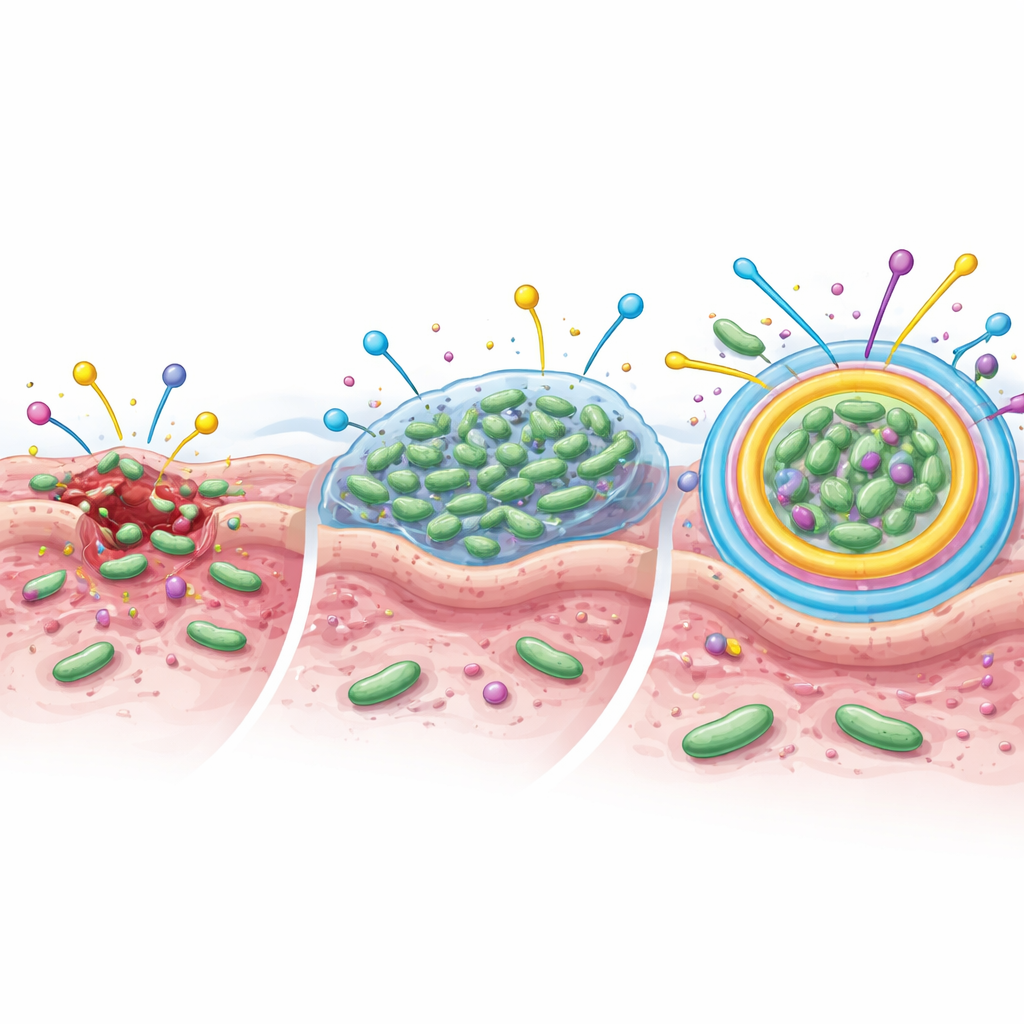
Um zu verstehen, warum die Infektionen so schwer zu behandeln waren, untersuchte das Team zudem, ob diese Bakterien Biofilme bilden können—schleimige Schichten, in denen sich Mikroben aneinander und an der Wundoberfläche anlagern. In diesem Zustand verhalten sie sich eher wie eine geschützte Gemeinschaft als wie frei schwimmende Zellen. Etwa 60 % der Patientinnen und Patienten hatten Bakterien, die Biofilme bilden konnten. Diese waren besonders bei fortgeschritteneren Ulzera verbreitet. Staphylococcus aureus und koagulase-negative Staphylokokken waren die führenden Biofilmbildner, aber auch mehrere gramnegative Arten konnten Biofilme ausbilden. Biofilme sind wichtig, weil sie Bakterien um ein Vielfaches widerstandsfähiger gegen Antibiotika machen können.
Antibiotika verlieren an Wirksamkeit
Die alarmierendste Erkenntnis war, wie resistent diese Bakterien gegenüber den Medikamenten waren, die Ärztinnen und Ärzte üblicherweise zuerst wählen. Die Studie testete 21 Antibiotika aus 10 verschiedenen Familien. Über 60 % der grampositiven Bakterien und bemerkenswerte 95 % der gramnegativen Bakterien waren gegen mehrere Wirkstoffklassen gleichzeitig resistent—ein Zustand, der als Multiresistenz bezeichnet wird. Im Mittel widersetzten sich die grampositiven Keime etwa 9 der 21 getesteten Antibiotika, während die gramnegativen Keime 11 oder mehr resistierten. Viele Stämme ließen sich nicht mehr durch weit verbreitete penicillinähnliche Arzneien aufhalten, die als sichere und zugängliche Optionen gedacht sind. Im Gegensatz dazu blieben einige stärkere Wirkstoffe—wie bestimmte „Reserve“-Antibiotika, die für schwerste Fälle zurückgehalten werden sollten—wirksam, sind aber nicht für den Routineeinsatz vorgesehen.
Neues Nachdenken über Behandlungsentscheidungen
Um eine bessere Verordnungspraxis zu unterstützen, ordneten die Autorinnen und Autoren die Antibiotika nach dem AWaRe-System der Weltgesundheitsorganisation, das Wirkstoffe in die Kategorien Access, Watch und Reserve einteilt. Sie zeigten, dass viele Access‑Medikamente, die üblicherweise als Erstlinienwahl bei diabetischen Fußinfektionen empfohlen werden, inzwischen hohe Ausfallraten gegenüber den lokalen Erregern aufweisen. Einige Optionen, wie bestimmte Aminoglykoside und ein starkes Beta‑Laktam, wirkten weiterhin gut, doch gehören einige dieser Wirkstoffe zur Reserve‑Gruppe und sollten nur sparsam eingesetzt werden, um einen weiteren Anstieg der Resistenz zu vermeiden.
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeutet
Einfach gesagt zeigt diese Studie, dass viele Bakterien in diabetischen Fußulzera in Malaysia den Antibiotika trotzen, die am häufigsten verschrieben werden. Deshalb können Ärztinnen und Ärzte nicht auf Vermutungen setzen, wenn sie Behandlungen auswählen. Stattdessen sind regelmäßige Tests von Wundproben, sorgfältige Überwachung lokaler Resistenzmuster und strikte Regeln für den Einsatz stärkerer Medikamente nötig. Für Patientinnen und Patienten unterstreicht dies die Bedeutung von frühzeitiger Fußpflege, regelmäßigen Untersuchungen und der genauen Einnahme von verordneten Antibiotika. Zusammen können diese Maßnahmen helfen, die wenigen noch wirksamen Medikamente zu erhalten und das Risiko zu verringern, dass aus einer kleinen Wunde eine lebensverändernde Amputation wird.
Zitation: Shoaib, N.N.M., Chitra, E., Ong, J.R. et al. Predominance of multidrug-resistant bacteria with high resistance to empiric antibiotics in diabetic foot ulcers: a cross-sectional study. Sci Rep 16, 13043 (2026). https://doi.org/10.1038/s41598-026-42418-x
Schlüsselwörter: diabetische Fußulzera, Antibiotikaresistenz, multiresistente Bakterien, Biofilme, AWaRe-Antibiotika