Clear Sky Science · es
Predominio de bacterias multirresistentes con alta resistencia a antibióticos empíricos en úlceras del pie diabético: un estudio transversal
Por qué esto importa para las personas con diabetes
Para muchas personas con diabetes, una pequeña llaga en el pie puede convertirse silenciosamente en una herida persistente que se niega a sanar. Este estudio desde Malasia muestra que estas úlceras del pie a menudo están repletas de bacterias que ya no responden a muchos antibióticos de uso común. Conocer qué gérmenes están presentes y qué medicinas aún funcionan es crucial para evitar largas estancias hospitalarias, infecciones graves e incluso amputaciones.
Heridas persistentes en una epidemia creciente de diabetes
La diabetes va en aumento en todo el mundo, y con ello aumenta el riesgo de úlceras en los pies. El daño nervioso y el mal flujo sanguíneo hacen que las personas no noten lesiones en los pies y que esas heridas cicatricen lentamente. Aproximadamente una de cada tres personas con diabetes puede desarrollar una úlcera en el pie a lo largo de su vida, y alrededor de la mitad de esas úlceras se infectan. Estas infecciones rara vez son causadas por un solo germen; en cambio, suelen implicar comunidades mixtas de bacterias que pueden ser difíciles de tratar.
¿Qué gérmenes habitan estas úlceras del pie?
Los investigadores examinaron a 153 pacientes con úlceras activas del pie diabético en un gran hospital de Malasia. De sus heridas cultivaron e identificaron 383 muestras bacterianas. La mayoría eran bacterias Gram positivas, sobre todo Staphylococcus aureus y sus parientes cercanos, las estafilococos coagulasa negativos. También fueron comunes varios tipos de bacterias Gram negativas, incluidas Pseudomonas aeruginosa y Klebsiella pneumoniae. Muchos pacientes presentaron más de un tipo de bacteria en la misma herida, lo que refleja la mezcla compleja de microbios que prosperan en estas úlceras cálidas, húmedas y de difícil cicatrización.
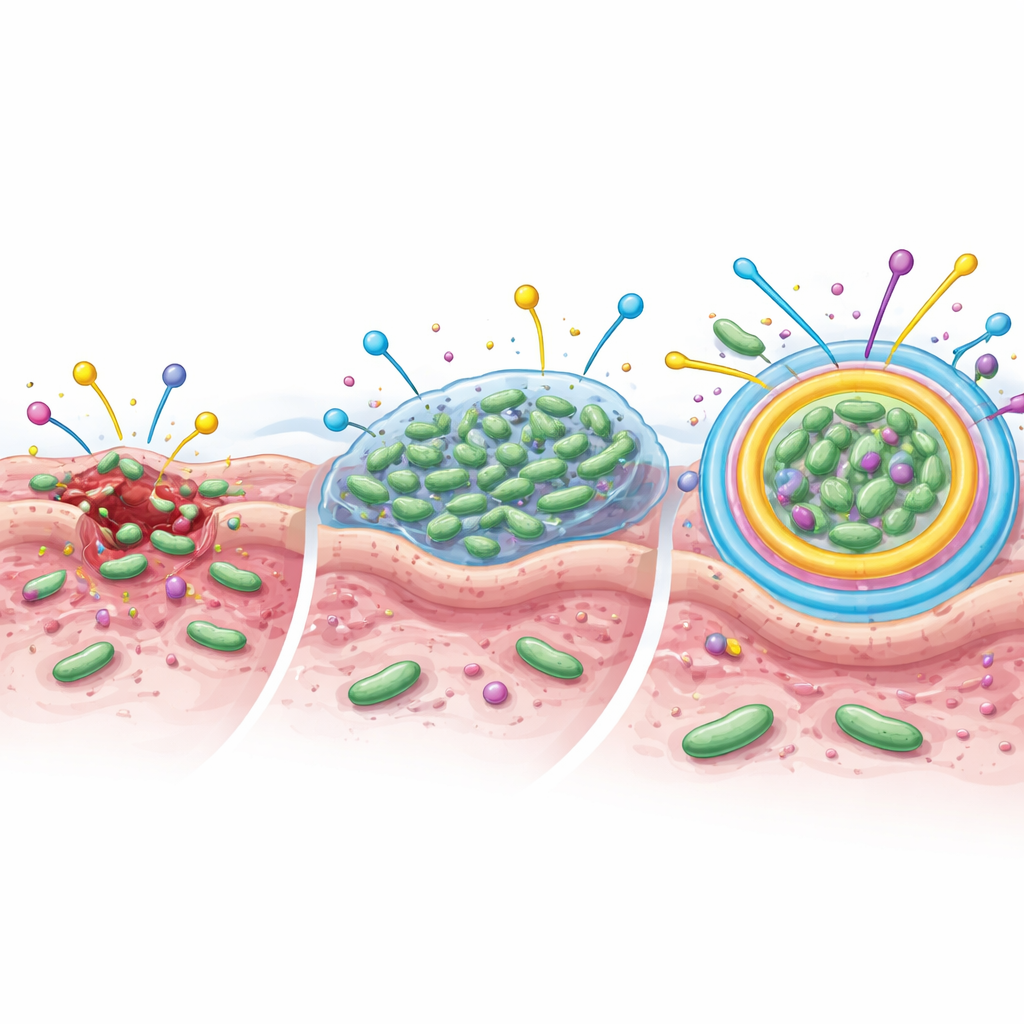
Ciudades bacterianas ocultas que protegen frente a los fármacos
Para entender por qué las infecciones eran tan difíciles de tratar, el equipo también examinó si estas bacterias podían formar biopelículas: capas viscosas donde los microbios se adhieren entre sí y a la superficie de la herida. En este estado se comportan más como una comunidad protegida que como células libres. Alrededor del 60 % de los pacientes tenía bacterias capaces de formar biopelículas. Estas eran especialmente frecuentes en úlceras más avanzadas. Staphylococcus aureus y los estafilococos coagulasa negativos fueron los principales formadores de biopelículas, aunque también varias especies Gram negativas pudieron formarlas. Las biopelículas son importantes porque pueden hacer que las bacterias sean hasta cientos de veces más difíciles de eliminar con antibióticos.
Los antibióticos están perdiendo terreno
El hallazgo más alarmante fue la resistencia de estas bacterias a los medicamentos que los médicos suelen elegir primero. El estudio probó 21 antibióticos de 10 familias diferentes. Más del 60 % de las bacterias Gram positivas y un llamativo 95 % de las Gram negativas mostraron resistencia a varios tipos de fármacos a la vez, una situación conocida como multirresistencia. En promedio, los gérmenes Gram positivos resistieron alrededor de 9 de los 21 antibióticos probados, mientras que los Gram negativos resistieron 11 o más. Muchas cepas ya no eran inhibidas por fármacos semejantes a la penicilina, de uso amplio y pensados como opciones seguras y accesibles. En contraste, algunos agentes más potentes —como ciertos antibióticos “de reserva” que deberían reservarse para los casos más graves— siguieron siendo efectivos, pero no están indicados para uso habitual.
Repensar las opciones de tratamiento
Para orientar una prescripción más adecuada, los autores agruparon los antibióticos según el sistema AWaRe de la Organización Mundial de la Salud, que divide los fármacos en las categorías Acceso, Vigilar y Reserva. Mostraron que muchos fármacos de la categoría Acceso, recomendados habitualmente como primera opción para las infecciones del pie diabético, ahora presentan altas tasas de fallo frente a las bacterias locales. Algunas opciones, como ciertos aminoglucósidos y un potente beta-lactámico, aún funcionaron bien, pero algunos de estos pertenecen al grupo de Reserva y deben utilizarse con moderación para evitar impulsar aún más la resistencia.
Qué significa esto para pacientes y médicos
En términos sencillos, este estudio revela que muchas bacterias en las úlceras del pie diabético en Malasia hacen caso omiso de los antibióticos que se prescriben con más frecuencia. Por ello, los médicos no pueden fiarse de la prueba y error al elegir tratamientos. En su lugar, son necesarias pruebas regulares de las muestras de la herida, un seguimiento cuidadoso de los patrones locales de resistencia y normas estrictas sobre cuándo usar fármacos más potentes. Para los pacientes, subraya la importancia del cuidado temprano del pie, revisiones periódicas y tomar los antibióticos exactamente como se prescriben. Juntos, estos pasos pueden ayudar a preservar los pocos medicamentos que aún funcionan y reducir las posibilidades de que una pequeña llaga derive en una amputación que cambie la vida.
Cita: Shoaib, N.N.M., Chitra, E., Ong, J.R. et al. Predominance of multidrug-resistant bacteria with high resistance to empiric antibiotics in diabetic foot ulcers: a cross-sectional study. Sci Rep 16, 13043 (2026). https://doi.org/10.1038/s41598-026-42418-x
Palabras clave: úlceras del pie diabético, resistencia a los antibióticos, bacterias multirresistentes, biopelículas, antibióticos AWaRe