Clear Sky Science · es
La reducción de YTHDF2 inhibe la expresión de PD-L1 al estabilizar el ARNm de SPOP que contiene m6A en el cáncer colorrectal
Por qué importa esta investigación
El cáncer colorrectal es uno de los tumores más comunes y mortales en todo el mundo. Muchos tratamientos modernos intentan liberar el propio sistema inmunitario del cuerpo para que ataque los tumores bloqueando un freno llamado PD-1/PD-L1. Sin embargo, la mayoría de los pacientes con cáncer colorrectal aún no se benefician de estos fármacos. Este estudio descubre una cadena de reacciones moleculares oculta dentro de las células cancerosas que les ayuda a mantener ese “freno” inmunitario activado. Comprender esta cadena ofrece una nueva vía para hacer que la inmunoterapia funcione para muchas más personas.
Una etiqueta de mensaje oculta en el ARN tumoral
Nuestras células leen y destruyen constantemente hebras de ARN, los mensajes de corta duración que les indican qué proteínas fabricar. En los últimos años, los científicos han descubierto que muchos mensajes de ARN llevan pequeñas etiquetas químicas, incluida una llamada m6A, que actúan como marcas de edición en un manuscrito: deciden cuánto dura un mensaje y con qué intensidad se traduce. Una proteína llamada YTHDF2 se especializa en reconocer estas marcas m6A y normalmente ayuda a degradar el ARN etiquetado, afinando las proteínas que produce una célula. En muestras de cáncer colorrectal de pacientes y en grandes bases de datos públicas, los autores hallaron que los niveles de YTHDF2 eran notablemente más altos en tumores que en tejido colorrectal normal, y que los pacientes con más YTHDF2 tendían a tener peor supervivencia, lo que apunta a un papel pro‑tumoral de este “lector” de ARN.
Vinculando el lector de ARN con el freno inmunitario
El equipo preguntó a continuación cómo YTHDF2 podría ayudar a los tumores a resistir los ataques de las células inmunitarias. Injertaron células de cáncer colorrectal humano con o sin YTHDF2 en ratones especiales que también recibieron células inmunitarias humanas. Los tumores con niveles normales de YTHDF2 crecieron más rápido y mostraron menos células T que matan el cáncer en su interior. Cuando se redujo YTHDF2, los tumores se encogieron y más células T CD4 y CD8 infiltraron el tumor. De forma llamativa, disminuir YTHDF2 no cambió la velocidad de crecimiento, la movilidad ni la invasión de las células cancerosas en cultivos, lo que sugiere que su impacto principal fue en la interacción del tumor con el sistema inmunitario más que en la agresividad intrínseca del tumor.
Cómo las células cancerosas mantienen PD-L1 alto
PD-L1 es una proteína en la superficie de las células tumorales que se une a PD-1 en las células T y les indica que se detengan. Los investigadores observaron que cuando se redujo YTHDF2, la cantidad de proteína PD-L1 en las células cancerosas y en sus vesículas secretadas (exosomas) cayó drásticamente, aunque los niveles de ARN de PD-L1 se mantuvieron aproximadamente iguales. Esto sugería que YTHDF2 afecta a PD-L1 de forma indirecta, después de la etapa del ARN. Pruebas detalladas mostraron que la pérdida de YTHDF2 hizo que la proteína PD-L1 fuera menos estable y más fácil de destruir por la maquinaria de degradación proteica de la célula, y debilitó la unión entre PD-1 y PD-L1. Como resultado, en experimentos de co‑cultivo las células T mataron más células cancerosas cuando YTHDF2 era bajo, demostrando un aumento funcional del ataque inmunitario.
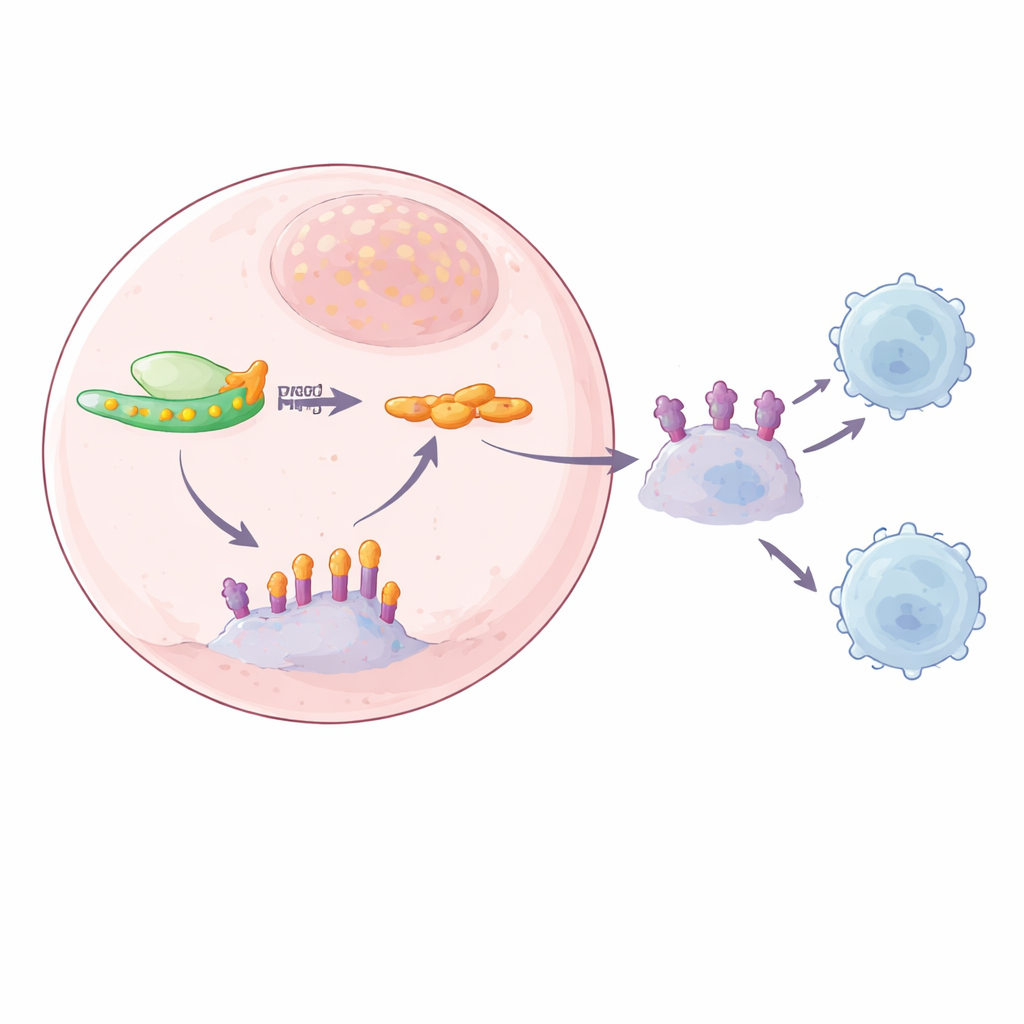
La conexión con SPOP: un equipo de limpieza roto
Para rastrear el eslabón perdido entre YTHDF2 y PD-L1, el equipo combinó varios enfoques de secuenciación para buscar mensajes de ARN que estuvieran tanto marcados con m6A como unidos por YTHDF2. Un candidato fuerte fue SPOP, parte de un complejo proteico que normalmente etiqueta a PD-L1 para su destrucción, actuando como un equipo de limpieza que evita que PD-L1 se acumule. Los autores encontraron marcas m6A en la región terminal del ARN de SPOP y mostraron que YTHDF2 se une exactamente allí. Cuando YTHDF2 estaba presente en niveles altos, el ARN de SPOP se degradaba más rápido, lo que llevaba a menos proteína SPOP y a una menor eliminación de PD-L1. Cuando se redujo YTHDF2, el ARN de SPOP se volvió más estable, la proteína SPOP aumentó y los niveles de proteína PD-L1 cayeron, tanto en la superficie celular como en los exosomas. Mutar los sitios m6A en el ARN de SPOP o eliminar SPOP rompió esta cadena, confirmando que una vía dependiente de m6A YTHDF2–SPOP controla la abundancia de PD-L1.
Qué significa esto para tratamientos futuros
En términos sencillos, este trabajo revela un relevo de tres pasos dentro de las células de cáncer colorrectal: la etiqueta de ARN m6A permite que YTHDF2 reduzca los niveles de SPOP; un SPOP debilitado no puede eliminar adecuadamente PD-L1; y el exceso resultante de PD-L1 protege al tumor frente a las células T. Al interrumpir este relevo —ya sea bloqueando YTHDF2 o fortaleciendo SPOP— podría ser posible bajar PD-L1 en los tumores y hacer que los fármacos anti‑PD-1/PD-L1 existentes sean más eficaces, especialmente para pacientes que actualmente obtienen poco beneficio. El eje YTHDF2–SPOP–PD-L1 surge así como un nuevo objetivo prometedor para ayudar al sistema inmunitario a reconocer y destruir mejor el cáncer colorrectal.
Cita: Xu, X., Chen, H., Zhao, R. et al. Reduced YTHDF2 inhibits PD-L1 expression by stabilizing m6A-containing SPOP mRNA in colorectal cancer. Cell Death Dis 17, 351 (2026). https://doi.org/10.1038/s41419-026-08615-2
Palabras clave: cáncer colorrectal, inmunoterapia, PD-L1, modificación del ARN, escape inmunitario tumoral