Clear Sky Science · de
Porphyromonas gingivalis fördert das Fortschreiten von oralen Plattenepithelkarzinomen über die IL-6/EZH2/Snai2-Achse
Warum ein Zahnfleischkeim für Mundkrebs wichtig ist
Die meisten Menschen betrachten blutendes Zahnfleisch als ein zahnmedizinisches Ärgernis, nicht als Krebsrisiko. Diese Studie zeigt, wie ein häufiger Erreger der Parodontitis, Porphyromonas gingivalis, das Wachstum und die Ausbreitung des oralen Plattenepithelkarzinoms (OSCC), einer häufigen und tödlichen Form von Mundkrebs, fördern kann. Indem die Forschenden eine Ereigniskette von der Infektion bis zum entgleisten Zellverhalten nachzeichnen, identifizieren sie eine molekulare Schwachstelle, die gezielt angesprochen werden könnte, um das Fortschreiten des Krebses zu verlangsamen oder zu verhindern.
Ein hartnäckiger Krebs mit verborgenen Helfern
Das orale Plattenepithelkarzinom (OSCC) zählt zu den zehn häufigsten Krebserkrankungen weltweit und ist berüchtigt schwer zu heilen; trotz Operation, Bestrahlung, Chemotherapie und neuerer Immuntherapien überleben weniger als die Hälfte der Patientinnen und Patienten fünf Jahre nach Diagnosestellung. In den letzten Jahren wurde deutlich, dass die Mikrobengemeinschaften in unserem Mund mehr sind als nur Verursacher von Karies oder Zahnfleischerkrankungen. Wenn ihr Gleichgewicht gestört ist, können bestimmte Bakterien chronische Entzündungen anheizen, die lokale Immunabwehr verändern und Zellen in aggressivere, mobilere Zustände treiben. P. gingivalis, ein Schlüsselfaktor der Parodontitis, wurde wiederholt mit OSCC und mit einem zellulären Wechsel genannt, der epithelial–mesenchymale Transition (EMT), bei der geordnete Oberflächenzellen sich lösen, sich bewegen und in umliegendes Gewebe eindringen.
Von der Zahnfleischinfektion zu starken chemischen Signalen
Die Autorinnen und Autoren fragten zunächst, ob eine P. gingivalis-Infektion die Spiegel des entzündlichen Botenstoffs IL-6 im Mund von Patientinnen und Patienten erhöht. Beim Messen der Flüssigkeit aus der Zahnfleischfurche stellten sie fest, dass IL-6 sowohl bei Parodontitis-Patientinnen und -Patienten mit P. gingivalis als auch bei Menschen mit OSCC deutlich höher war als bei gesunden Probanden. Anschließend isolierten sie primäre Tumorzellen von OSCC-Patientinnen und -Patienten und setzten diese IL-6 aus. Viele dieser Zellen erhöhten ihre Menge an IL-6-Rezeptor und wurden dadurch empfänglicher für das Signal. Die Rezeptor-reichen Zellen teilten sich schneller und wanderten leichter — eindeutige Kennzeichen einer gefährlicheren Krebszellpopulation.
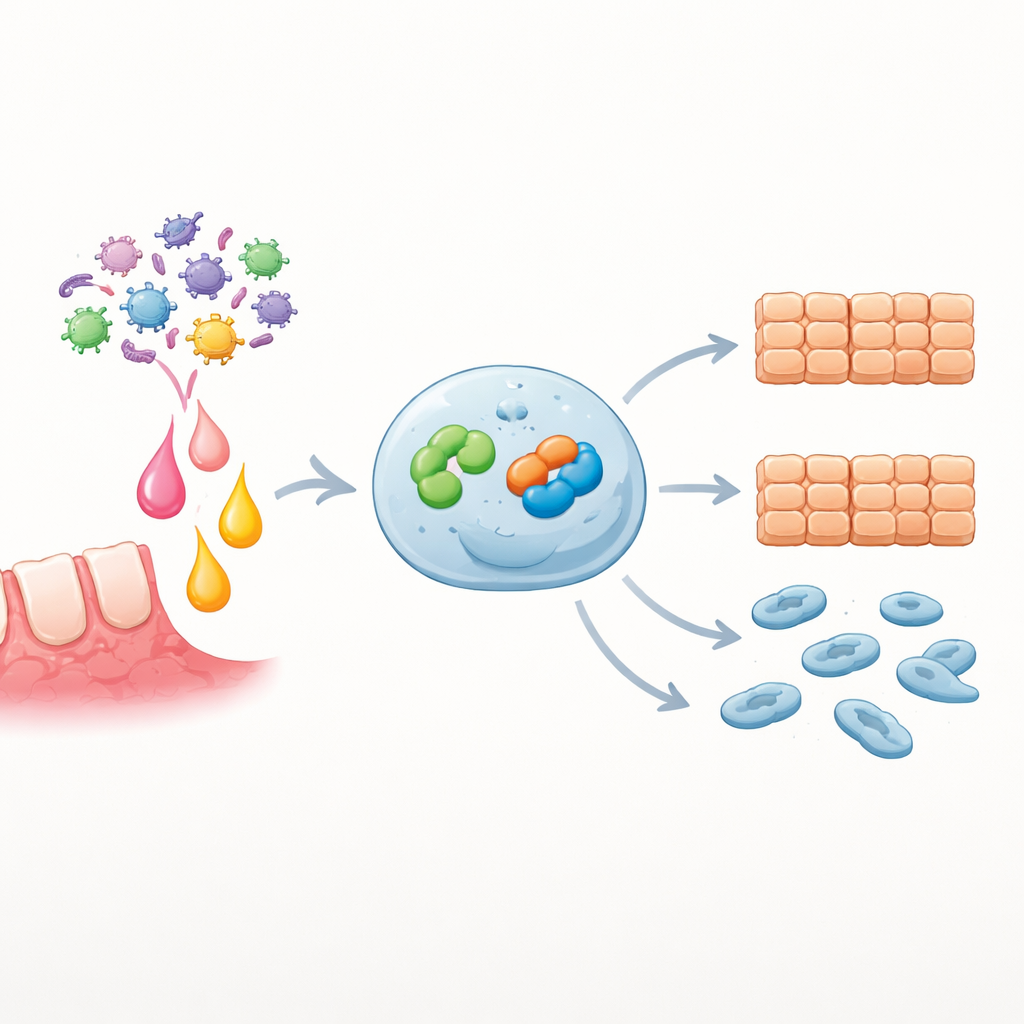
Eine dreistufige Staffel im Inneren der Tumorzellen
Vertiefend konzentrierte sich das Team auf zwei Proteine innerhalb der Krebszellen: EZH2, ein Enzym, das die Verpackung der DNA und damit die Genaktivität steuert, und Snai2, einen Transkriptionsfaktor, der bekannt dafür ist, Zellen in einen mobileren, invasiven Zustand zu drängen. Sie fanden, dass OSCC-Zellen bereits mehr EZH2 und Snai2 aufwiesen als normale Mundzellen und dass IL-6-Stimulation beide Proteine auf RNA‑ und Proteinebene weiter steigerte. Als sie EZH2 in einer Standard-OSCC-Zelllinie künstlich erhöhten, wuchsen die Zellen schneller und bewegten sich verstärkt. Eine Herunterregulierung von EZH2 hatte den gegenteiligen Effekt, das Wiedereinbringen von EZH2 stellte das aggressive Verhalten wieder her. Entscheidenderweise verschoben Änderungen der EZH2-Spiegel direkt die Aktivität des Snai2-Gens in dieselbe Richtung, was zeigt, dass EZH2 in dieser Staffel upstream von Snai2 steht.
Die Blockade der Staffel bremst krebstypische Eigenschaften
Um zu prüfen, ob Snai2 für die Effekte von EZH2 erforderlich ist, erhöhten die Forschenden EZH2, schalteten aber gleichzeitig Snai2 stumm. Unter diesen Bedingungen waren Zellwachstum, Wundverschluss und Migration im Vergleich zur alleinigen EZH2-Überexpression deutlich vermindert, was darauf hindeutet, dass Snai2 ein zentraler Motor der von EZH2 angetriebenen aggressiven Eigenschaften ist. In primären Tumorzellen, die auf IL-6 reagierten, dämpften entweder ein chemischer EZH2-Inhibitor oder kleine RNA-Moleküle, die Snai2 herunterregeln, die durch IL-6 induzierte Proliferation und Migration deutlich. Bioinformatische Analysen großer Patientendatensätze untermauerten diese Laborbefunde: Hohe SNAI2-Expression war in Signalwegen im Zusammenhang mit Infektion und Zellbewegung angereichert, und Patientinnen und Patienten, deren Tumoren mehr SNAI2 aufwiesen, hatten tendenziell eine schlechtere Überlebensprognose.
Was das für Patientinnen, Patienten und Prävention bedeutet
Zusammengefasst zeichnet die Arbeit eine klare, einfache Geschichte nach: Ein Zahnfleischerreger erhöht die IL-6-Spiegel im Mund; IL-6 schaltet EZH2 in benachbarten Tumorzellen an; EZH2 wiederum fährt Snai2 hoch, das den Krebszellen hilft, sich abzuspalten und sich auszubreiten. Diese IL-6/EZH2/Snai2-Kette verknüpft alltägliche orale Infektionen mit lebensbedrohlichem Krebsverhalten und hebt neue Interventionspunkte hervor. Künftige Maßnahmen könnten eine bessere Kontrolle chronischer Zahnfleischinfektionen, Medikamente zur Dämpfung von IL-6-Signalen oder gezielte Inhibitoren von EZH2 oder Snai2 umfassen, um das Fortschreiten von OSCC zu verlangsamen. Obwohl diese Ergebnisse noch in Tiermodellen und klinischen Studien bestätigt werden müssen, bieten sie eine konkrete molekulare Brücke zwischen Mundhygiene und Krebsrisiko — und eine vielversprechende Reihe von Zielen für wirksamere, biologiegestützte Therapien.
Zitation: Liu, S., Guan, T., Xu, B. et al. Porphyromonas gingivalis promotes oral squamous cell carcinoma progression via the IL-6/EZH2/Snai2 axis. Sci Rep 16, 10296 (2026). https://doi.org/10.1038/s41598-026-41528-w
Schlüsselwörter: oraler Krebs, Zahnfleischerkrankung, Porphyromonas gingivalis, Entzündung, Krebs-Signalgebung