Clear Sky Science · de
Sequenzielle transkriptionelle Wellen und NF-κB-gesteuertes Chromatin-Remodelling steuern medikamenteninduzierte Dedifferenzierung bei Krebs
Warum Krebszellen nach einer Behandlung zurückkehren können
Moderne Krebsmedikamente können Tumore drastisch verkleinern, doch die Krankheit kehrt allzu oft zurück. Diese Studie untersucht eine verborgene Fluchtroute, die Krebszellen nutzen: Anstatt dauerhaft getötet zu werden oder durch Mutationen resistent zu werden, „spulen“ sich einige Zellen vorübergehend in einen primitiveren, stammzellähnlichen Zustand zurück, der ihnen hilft, die Therapie zu überstehen. Durch die zeitliche Verfolgung dieser Veränderungen auf Ebene der Gene und des Chromatins (der Art, wie DNA verpackt ist) enthüllen die Autoren ein schrittweises Programm, das von einem stresssensitiven Signalweg namens NF-κB/RelA gesteuert wird und den Zellen erlaubt, in einen medikamententoleranten Zustand zu gelangen und ihn später wieder zu verlassen. Das Verständnis dieses reversiblen Prozesses deutet auf neue Wege hin, Therapien länger wirksam zu halten.
Zellen, die überleben, indem sie weniger spezialisiert werden
Die Forschenden konzentrierten sich auf Melanome, die durch mutiertes BRAF angetrieben werden, ein häufiges Ziel präziser Wirkstoffe. Als sie hoch anpassungsfähige Melanomzellen mit einem BRAF-Inhibitor behandelten, starben die Zellen nicht einfach oder blieben unverändert. Stattdessen durchliefen sie eine Abfolge von Identitäten: von pigmentbildenden Melanozyten zu einem neuralleistenzellähnlichen Zustand, der langsam teilte und Medikamente tolerierte, und schließlich zu einem noch primitiveren, mesenchymal-ähnlichen Zustand, der gegenüber vielen Therapien stark resistent ist. Bemerkenswerterweise kehrten diese Zellen nach Absetzen des Medikaments allmählich in ihre ursprüngliche, medikamentensensible Identität zurück, was zeigt, dass die Resistenz nicht durch permanente DNA-Mutationen verursacht wurde, sondern durch einen flexiblen Zustandswechsel.
Ein kreisförmiger Pfad statt einer geraden Linie
Um Tausende sich verändernder Gene zu interpretieren, verwendete das Team eine informations-theorie-basierte Methode, um die Daten auf nur zwei große „Wellen“ koordinierter Genaktivität zu komprimieren. Die erste, eine frühe Welle, schaltete sich innerhalb weniger Tage nach Behandlungsbeginn ein und war mit schnellen Chromatinverschiebungen und einem Stopp der Zellteilung verbunden. Die zweite, spätere Welle steuerte Gene, die Zellidentität und invasives Verhalten definieren. Das Auftragen dieser beiden Wellen gegeneinander zeigte, dass der Weg in die Medikamententoleranz und der Weg zurück nicht zusammenfielen: Zellen erinnerten sich an ihre Behandlungsgeschichte in der Konfiguration ihres Chromatins, ein Verhalten, das als Hysterese bekannt ist. Diese Erinnerung bedeutet, dass selbst bei ähnlicher Genaktivität die zugrundeliegende DNA-Verpackung sehr unterschiedlich sein kann.
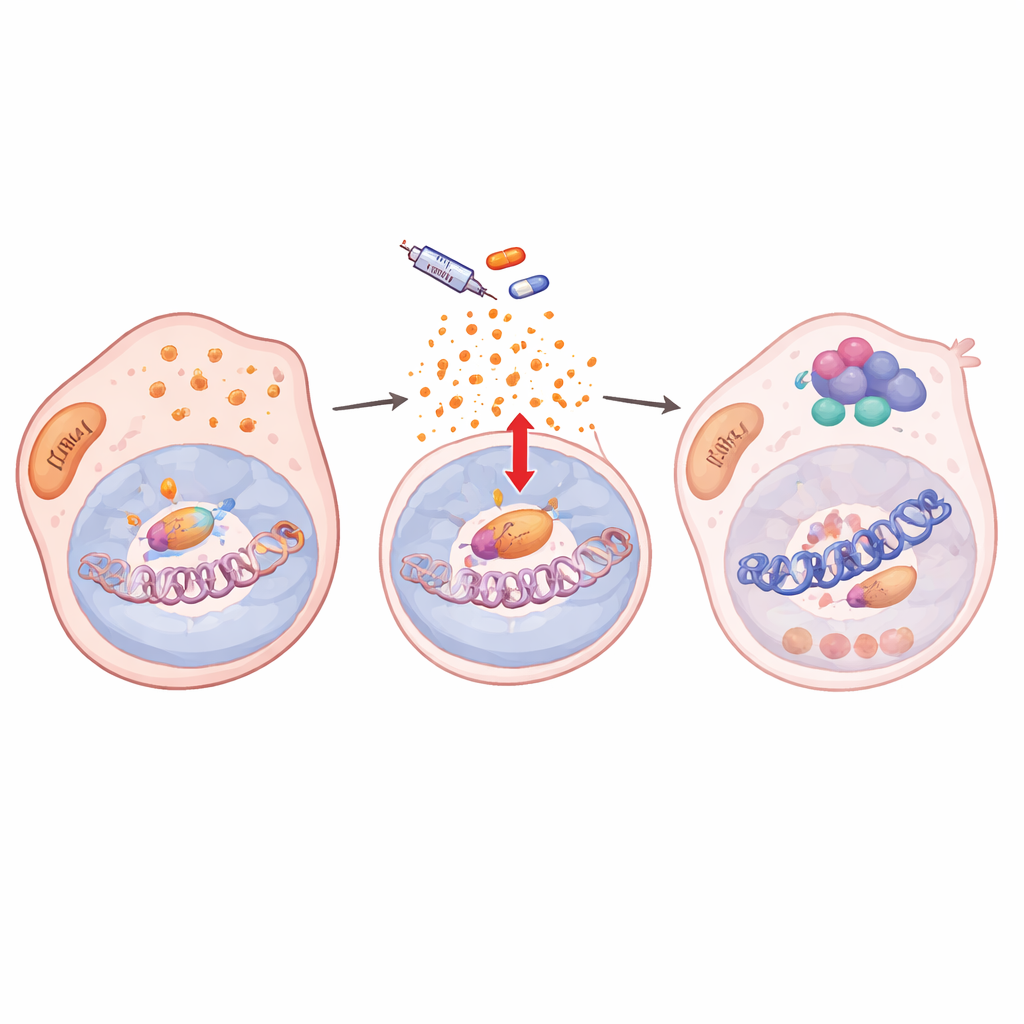
Wie Stresssignale die DNA-Verpackung umschalten
Tiefer gehend fanden die Autoren heraus, dass die Behandlung die antioxidativen Abwehrmechanismen der Zellen stört, was zu einer Anhäufung reaktiver Sauerstoffspezies (ROS) führt. Dieser oxidative Stress aktivierte NF-κB/RelA, einen zentralen Stressantwortfaktor. Nach Aktivierung wanderte RelA in den Kern und band an vielen Stellen des Genoms zusammen mit zwei chromatinmodifizierenden Enzymen, KDM5B und HDAC1. An Hunderten Zielgenen, darunter Schlüsselgene der Melanom-Identität wie SOX10 und MITF, entfernte dieses Trio aktivierende Histonmarken und machte das lokale Chromatin weniger zugänglich. Die Genaktivität fiel und blieb so lange niedrig, wie das Medikament vorhanden war, wodurch die Zellen in einem langsam zykelnden, medikamententoleranten Zustand festgehalten wurden. Wurde der Nukleareintritt von RelA blockiert, wurden Chromatinmarken wiederhergestellt, SOX10 stieg an und die Zellen wurden erneut empfindlich gegenüber BRAF-Inhibition.
In Chromatin kodierte Plastizität, gemeinsam in verschiedenen Krebsarten
Das Team fragte anschließend, warum manche Tumore zu diesem Formwandel eher neigen als andere. In mehreren Melanom-Zelllinien stellten sie fest, dass das Ausmaß der medikamenteninduzierten Veränderung mit der Offenheit und Aktivität des Chromatins an RelA-Zielgenen vor der Behandlung korrelierte. Linien mit einem „permissiveren“ Chromatin zeigten stärkere Übergänge und profitierten stärker von der Kombination von BRAF-Inhibitoren mit Wirkstoffen, die RelA oder seine chromatinassoziierten Partner ansprechen. Schließlich zeigten sie, dass ein ähnlicher ROS–NF-κB–Chromatin-Weg das Eindringen in medikamententolerante Persistenzzustände in Lungen- und Darmkrebs antreibt, die gegen ihre jeweiligen Treiberonkogene behandelt wurden. In allen Fällen schränkten das Blockieren der NF-κB/RelA-Aktivierung oder das Abschwächen von ROS das Entstehen und Nachwachsen von Persistenzzellen ein.
Was das für künftige Krebstherapien bedeutet
Diese Arbeit stellt die Arzneimittelresistenz in vielen Krebsarten als reversibles Stressantwortprogramm dar und nicht ausschließlich als genetisches Problem. Krebszellen erkennen therapieinduzierten oxidativen Stress, aktivieren NF-κB/RelA und nutzen assoziierte Chromatin-Remodeller, um vorübergehend Gene abzuschalten, die sie spezialisiert und medikamentensensibel halten. Da dieser Prozess von der DNA-Verpackung abhängt und nicht von permanenten Mutationen, kann er potenziell unterbrochen werden. Die Ergebnisse stützen Behandlungsstrategien, die zielgerichtete Wirkstoffe mit Mitteln kombinieren, die die NF-κB/RelA-Signalgebung oder seine chromatinmodifizierenden Partner blockieren, insbesondere bei Tumoren, deren Chromatin für solche Plastizität vorgestimmt ist. Indem man Zellen daran hindert, überhaupt in den Persistenzzustand einzutreten, könnten solche Kombinationen Remissionen tiefer und dauerhafter machen.
Zitation: Su, Y., Liu, C., Lu, X. et al. Sequential transcriptional waves and NF-κB-driven chromatin remodeling direct drug-induced dedifferentiation in cancer. Nat Commun 17, 3228 (2026). https://doi.org/10.1038/s41467-026-71349-4
Schlüsselwörter: medikamenten-tolerante Persistenzzellen, NF-kB RelA-Signalgebung, Chromatin-Remodellierung, Plastizität von Krebszellen, Resistenz gegen zielgerichtete Therapien